维基百科 中的医学内容
仅供参考 ,并
不能 视作专业意见。如需获取医疗帮助或意见,请咨询专业人士。详见
医学声明 。
慢性淋巴细胞性白血病 (英语:Chronic lymphocytic leukemia ,简称CLL ) ,这是一种最常见的白血病 [ 1] B细胞 。B细胞来自于骨髓 ,在淋巴结 中发育,它主要的功能是产生抗体 。
Quick Facts 慢性淋巴细胞白血病, 类型 ...
Close
在CLL中,B细胞的成长不受控制并且会堆积在骨髓和血液中使属于正常红血球细胞的空间被占据。
CLL较常出现在年长者身上[ 2] [来源请求] [ 3]
大部分被诊断出有CLL的病患并没有任何症状,经由常规的血液测验 的结果显示具有大量的白血球数目,进一步的检验,CLL会导致 淋巴结、脾脏和肝脏的肿大,最后会有贫血 以及感染的现象。在CLL的晚期会使用化学治疗以及单克隆抗体 进行治疗。
A diagram showing the cells affected by CLL 大部分被诊断出有CLL的病患并没有任何症状,经由常规的血液测验的结果显示具有大量的白血球数目。较不普遍的情况上CLL可能表现淋巴结 的肿大在血液中没有高白细胞计数或著没有任何疾病的证据在一些个例上这个疾病,只有在癌细胞压倒骨髓细胞后才能使这个疾病被发现,导致贫血 产生疲劳或虚弱。
CLL是因为多个基因的突变和表观遗传改变而产生。男性发生的可能性大约是女性的两倍并且随着年龄的上升发生的可能性也会增加。这种疾病在亚洲很少见。一些相关的遗传突变可能被遗传;大约9%CLL案例的父母也有CLL。若是曝露于橙剂Agent Orange 会增加CLL的发生率,暴露于某些杀虫剂也可能会增加。而暴露于电离辐射和病毒感染已经作为危险因素进行了探索,但几乎没有证据。输血已经排除是危险因素的可能[ 4]
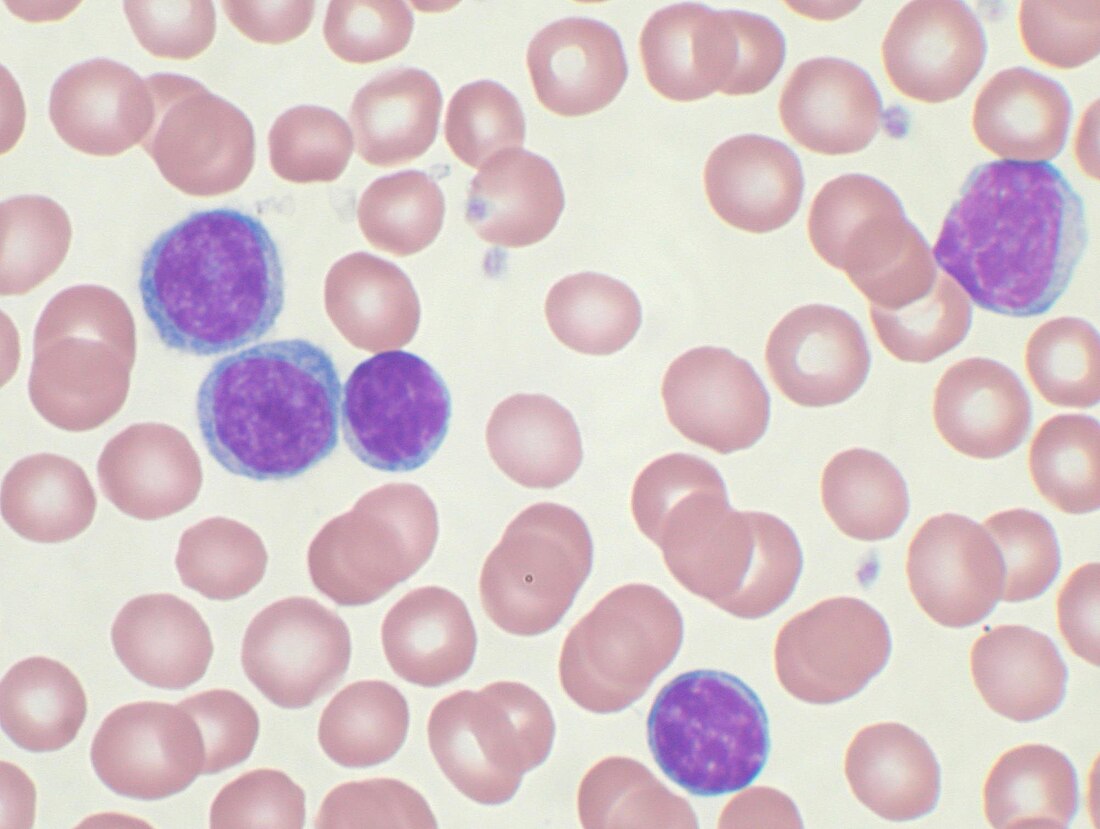
Micrograph of a lymph node affected by B-CLL showing a characteristic proliferation center (right of image), composed of larger, lighter-staining, cells, H&E stain CLL通常首先通过诊断出淋巴细胞增多症 ,借由血液检查 当白血球类型的增加来首先怀疑具有CLL,这通常是在常规检查中偶然发现。CLL病人的淋巴球计数通常会超过每µl中超过4000颗细胞若在老年人身上出现这样的数值应该怀疑为CLL并且应该进行验证诊断性测验,特别是使用流式细胞 术的检验上。
CLL的诊断是基于血液、骨髓或组织中不正常B细胞,B细胞表面上分子的不寻常但具有特征的分子模式像是会一起表现的细胞表面的markers CD5 和CD23 。除此之外,CLL细胞在一个个体之内具有克隆性,这点也借由在不正常的B cells整个族群中仅含抗体 轻键的κ或λ其中之一发现。正常的B淋巴细胞是由许多产生不同抗体的细胞组成,这同时包含轻键κ的细胞和轻键λ的细胞。轻键的κ或λ的数量比例不正常是证明细胞克隆性的因素,而细胞克隆性是诊断恶性B细胞重要依据。
借由合并两项检验“显微镜检查周边血”和“流式细胞术 分析淋巴细胞”去确认
细胞克隆性和marker的表现来进行CLL的诊断,这两项检验仅需要少量的血液就可进行。流式细胞仪分析液体中个体细胞的分子表现,这需要使用特定的抗体去萤光标记特定的分子使仪器可以辨认。在CLL中淋巴细胞具有基因克隆性,他们的特征是表现marker分子CD5和CD23。
Smudge cells in peripheral blood Matutes's CLL 评分使人辨认标准CLL的亚种,它与非标准型和混合型在五个marker的表现上有所不同(CD5、CD23、FMC7、CD22和免疫球的轻键)。Matutes's CLL 评分系统对于标准CLL与其他B细胞慢性淋巴增生性疾病的鉴别诊断非常有帮助,但不适用于混合型和非标准型的CLL和被套细胞淋巴瘤 之间的免疫学区别[ 5] [ 6] [ 7] [ 8]
分期系统决定了这个疾病的严重程度,分别是RAI 及BINET 两类系统 (见内文[ 9]
RAI分期系统[ 10] [ 11]
第零期:特征是淋巴细胞大量增加,(>15,000/mm3),但并没有淋巴结、肝脏、脾脏的肿大,贫血或血小板减少症等等症状。
第一期:特征是淋巴细胞大量增加、淋巴结肿大,但没有肝脏、脾脏的肿大,贫血或血小板减少症等等症状。
第二期:特征是淋巴细胞大量增加并且脾脏或肝脏出现肿大的情况,可能具有淋巴结肿大的情况。
第三期:特征是淋巴细胞大量增加、贫血(每0.1L中含有小于11g血红素),可能具有淋巴结、肝脏、脾脏肿大的现象
第四期:特征是淋巴细胞大量增加和血小板减少症(<100,000/mm3),可能具有淋巴结、肝脏、脾脏肿大或贫血的情况。 Binet分期系统[ 12]
临床A期:特征是没有贫血或血小板减少并且少于三个区域的淋巴结出现肿大的现象(等同于RAI第零、一、二期)
临床B期:特征是没有贫血或血小板减少,具有三个或更多区域的淋巴结出现肿大的(等同于RAI第一、二期)
临床C期:其特征是具有贫血或血小板减少症,而与淋巴结受到影响的面积无关(等同于RAI第三、四期)
根据CLL的诊断组别,预后差异很大。基于细胞的成熟状态可分出二[ 13] [ 14] H ) 基因突变状态来进行识别[ 15] H 抗体基因区域,而低危险性的病人表现大量的突变在DNA层面的抗体基因区域但具有成熟的免疫细胞[ 16] [ 17] [ 18] [ 19] [ 20]
由于IgVH抗体的DNA改变的评估难以进行,所以CD38 或Z-链相关蛋白激酶-70(ZAP-70 )的存在可能是CLL的高风险亚型的替代marker[ 15]
除了免疫球蛋白可变区的重链(IgVH )基因突变状态,CLL病人的预测是依靠在肿瘤细胞中基因的改变,这些改变可以在大约80%病人被辨认借由两种检测方式array-CGH 或fluorescent in situ hybridization (FISH)[ 15] [ 20]
在染色体第17条短臂出现的部分遗失,这部分会标记p53蛋白这是种调控细胞周期的蛋白,p53蛋白的遗失会导致多个基因(包含microRNAs miR-34a )失去控制[ 21]
在染色体第11条长臂出现的部分遗失但这会使第17条的遗失很难出现,这部分异常以ATM基因为marker,这部分很少发生于CLL仅在5-10%的CLL患者中发现这种异常。
染色体第12条额外多出现一条染色体这个情况在20-25%的患者中相对频繁的发生,并给予中间预后。
在染色体第13条长臂出现的部分遗失在这最常见于CLL病人中,在CLL病患中有50%的病人都有此现象。这些病人具有最好的预后并且能够无需治疗存活数年到数十年。这个靶向基因缺失是产生microRNA miR-15a和miR-16-1的区域[ 22] [ 23] [ 24] 在恶性B细胞中的miRNAs参与B细胞发育中的基本途径,像是B细胞受体(BCR)讯号传导、B细胞的移动和附着、在immune niches中细胞间的互动、免疫球蛋白的生产和分类转换。miRNAs影响B细胞的成熟、增生、边缘区、滤泡、B1、血浆和记忆B细胞[ 22]
主条目:Virtual karyotype
核型分类是FISH检测CLL染色体异常的成本效益替代方法。几项临床验证研究已经显示出与标准CLL FISH panel 95%的一致性。.[ 25] [ 26] [ 27] [ 28] [ 29]
在过去有些例子在显微镜下具有相似的外观。然而现在辨认是独立的组别并被归类为 T-cell prolymphocytic leukemiasm.[ 30] [ 31] 急性淋巴性白血病 混淆,急性淋巴性白血病是具有高度侵略性的白血病时常在儿童身上被诊断出,1岁至5岁的儿童能够具有很高的治疗性。
More information Lymphoid disorders that can present as chronic leukemia and can be confused with typical B-cell chronic lymphoid leukemia[32] ...
Lymphoid disorders that can present as chronic leukemia and can be confused with typical B-cell chronic lymphoid leukemia[ 32]
Follicular lymphoma
Splenic marginal zone lymphoma
Nodal marginal zone lymphoma
Mantle cell lymphoma
Hairy cell leukemia
Prolymphocytic leukemia (B cell or T cell)
Lymphoplasmacytic lymphoma
Sézary syndrome
Smoldering adult T cell leukemia /lymphoma
Close
在血液学疾病中例如:被套细胞淋巴瘤 (mantle cell lymphoma),边缘区淋巴瘤 (marginal zone lymphoma),B细胞前淋巴细胞白血病(B cell prolymphocytic leukemia)和淋巴浆细胞淋巴瘤 (lymphoplasmacytic lymphoma)等等,这些疾病会与CLL非常类似像是临床的表现、行为和显微镜下的外观。
B细胞前淋巴细胞白血病(相关但更具侵袭性的疾病)具有相似表现型的细胞,但明显大于正常淋巴细胞,并具有突出的核仁。区别不同是重要的,疾病的预后和治疗会不同于CLL。
毛细胞白血病 也是B淋巴细胞的肿瘤,但肿瘤细胞在显微镜下具有明显的形态(毛细胞白血病细胞在其表面上具有微妙的头发状突起)和独特的标记分子表达。.血液和骨髓的所有B细胞恶性肿瘤可以区分借由显微镜下的形态、marker分子表现、特异性肿瘤相关基因缺陷等等的组合来进行判别。这最好通过对于血液疾病具有特别训练的病理学家评估患者的血液、骨髓和淋巴结细胞来进行。流式细胞仪对于细胞marker分析是必需的,并且细胞中遗传问题的检测可能需要通过FISH 用萤光探针来显现DNA变化。
CLL治疗集中在控制这个疾病以及它的症候群而不是在彻底的治疗。CLL使用化学治疗 、辐射治疗、生物治疗、骨髓移殖 等等方式治疗。它的症候群有时候使用手术治疗(切除脾脏,移除已经肿大的脾脏)或使用辐射治疗(使肿大的淋巴结消肿)
最初CLL的治疗根据确切的诊断和疾病的进展而不同,甚至和医护人员的经验和倾向有关[ 33] [ 34]
白血病很少会与怀孕有关,在10,000名孕妇中会有1位有所影响慢性淋巴性白血病的治疗通常可以推迟到怀孕结束。如果治疗是必须那么在第六个月或第九个月开始进行化学疗法就不太会导致妊娠损失或出生缺陷,而不会在妊娠前三个月进行治疗[ 35]
在大多数情况下CLL通常被认为是不可治愈的。但CLL疾病进展缓慢, 许多CLL患者长年生活作息正常并且积极,在某些情况下可以存活几十年。由于其发病缓慢,早期CLL一般不会进行治疗,因为一般认为CLL早期进行干预不会改善生存时间或生活质量。一般会随着时间的推移监测病情,以检测疾病的任何变化[ 34]
当患者的临床症状或血液计数显示出疾病的进展到可能会影响患者生活质量的程度时,这时医生才会决定开始CLL治疗。
临床“分期系统”如Rai四级系统和Binet分级系统可以帮助确定何时开始进行以及如何治疗患者[ 9]
决定什么时候开始治疗、什么手段通常很困难,早期治疗并没有优势。国家癌症研究所工作组已经发布治疗指南,在特定的marker会检查出在疾病开始恶化前[ 36]
合并化疗方案在新的诊断中出的CLL和复发的CLL中都有效果。合并使用氟达拉滨 (fludarabine)和环磷酰胺 (cyclophosphamide)会产生较高的反应效率和比起单个药物更长的五年生存率。
嘌呤类似物氟达拉滨和苯丙酸氮芥 一起使用,现在是作为主要疗法具有良好的反应率[ 40] [ 41]
FCR的化学免疫治疗显示,在选择良好身体健康的CLL患者中,大型随机试验中提高了反应率,无进展生存期和总生存期[ 42]
烷化剂 被批准用于CLL包括苯达莫司汀(bendamustine)和环磷酰胺(cyclophosphamide)。
标靶治疗 是攻击具有特定目标的癌细胞,并且不会使正常细胞受到伤害。
阿仑单抗 (Alemtuzumab )是种单克隆抗体,通常用于CLL病患,这种抗体会直接针对CD52[ 34] 利妥昔单抗 (Rituximab),奥美珠单抗 (ofatumumab)和奥比妥珠单抗 (obinutuzumab ) 都是单克隆抗体,通常用于CLL病患,这些抗体会针对CD20.[ 34] [ 43] 依罗替尼 (Ibrutinib),这是种布鲁顿氏tyrosine kinase( Bruton's tyrosine kinase)抑制剂,用于CLL病患.Idelalisib 是PI3K 的抑制剂[ 44] [ 45] [ 46] [ 47]
Venetoclax是一种Bcl-2抑制剂,用于治疗CLL患者,病患具有位于第17条染色体短臂上的缺失,并且已经接受过了至少一种治疗方法。[ 48]
使用病人自身的细胞进行自体干细胞移植 并没有治愈效果。年龄较小的个体如果具有CLL高危险型,可考虑使用异体造血干细胞移植 (HSCT),这是具有高危险性的治疗使用来自健康的捐赠者的血球细胞但有可能产生骨髓破坏,这种治疗具有显著的毒性,但可能具有治疗CLL的效果[ 49] :1458 。这种治疗可以减少烈度进行异体干细胞移植可能可以更好地被老年或体弱患者所承受[ 50] [ 51]
“抗性”CLL是一种对于治疗不在有反应的疾病。在这种情况下会考虑使用更加剧烈的治疗包含lenalidomide 、flavopiridol 、骨髓移殖[ 52] [ 53]
C并发症包含恶性淋巴瘤 (Richter's syndrome )、低丙种球蛋白血症 (hypogammaglobulinemia)等导致复发性感染、自体免疫溶血性贫血等在10%到15%的病人之中会转型晚期的淋巴瘤
慢性淋巴性白血病可能会转型成恶性淋巴瘤 (Richter's syndrome),或发育成 弥漫大B细胞淋巴瘤 (diffuse large B cell lymphoma)、前淋巴细胞白血病(prolymphocytic leukemia)、霍奇金氏淋巴瘤(Hodgkin's lymphoma)、急性白血病等等,CLL患者的转型成其他上述疾病大约为5%的可能[ 54]
肠胃道Gastrointestinal (GI)很少参与发生在慢性淋巴性白血病中。一些报告的表现包括肠套叠 (intussusception)、小肠细菌感染、结肠炎等等。通常CLL发生GI并发症发生在转型成恶性淋巴瘤后。迄今已有两例病例报导了GI参与慢性淋巴性白血病,无恶性淋巴瘤的转化[ 55]
预后依靠辨认疾病的亚型。有些亚型它剩下时间的中位数为六到八年,有些亚型它剩下时间的中位数为二十二年(这是老年患者的正常寿命)。[来源请求] [ 56]
CLL主要是老年人的疾病,诊断出这种疾病的病人年纪在中位数在70岁[ 57]
在美国2014时有大约15,720人诊断出具有CLL,并有4,600人因CLL死亡[ 58] 流行率 (患病人数)远高于CLL的发病率 (新诊断)[ 9] [ 59]
在西方人口中在3.5%的正常成年人[ 60] [来源请求]
相反的CLL在亚洲国家像是日本、中国、韩国等是很少见的,在这些地区所有白血病病人中占10%以下[ 49] :1432 [ 57]
在涉及同一类血球细胞的所有癌症中,7%的病例为CLL / SLL[ 61]
暴露于某些化学物质下的人群,他们的得到CLL的可能性会有所升高。根据美国退伍军人事务部的规定,在越南或越南内陆航道服役的退伍军人,若有得到CLL并且认定与Orange药剂接触过能够有权获得赔偿。
2008年的研究是比较不同形式的骨髓移植,以确定哪些患者是最佳的病人,哪种方法在不同情况下是最好的方式[ 50]
Pennsylvania大学医学院Abramson癌症中心的研究人员通过基因修饰的T细胞使用基因治疗方法透过基因层面修改T细胞初步成功治疗CLL[ 62] [ 63] [ 64] [ 65] [ 66] [ 67] [ 65] [ 68]
现在研究上进行靶向B细胞受体信号疗法的研究。Syk抑制剂fostamatinib正在试验中
Kipps, Thomas J.; Stevenson, Freda K.; Wu, Catherine J.; Croce, Carlo M.; Packham, Graham; Wierda, William G.; O'Brien, Susan; Gribben, John; Rai, Kanti. Chronic lymphocytic leukaemia . Nature Reviews Disease Primers. 2017-01-19, 3 : 16096 [2017-08-10 ] . ISSN 2056-676X PMC 5336551 PMID 28102226 doi:10.1038/nrdp.2016.96 存档 于2017-03-06) (英语) . Kipps, Thomas J.; Stevenson, Freda K.; Wu, Catherine J.; Croce, Carlo M.; Packham, Graham; Wierda, William G.; O'Brien, Susan; Gribben, John; Rai, Kanti. Chronic lymphocytic leukaemia . Nature Reviews Disease Primers. 2017-01-19, 3 (1) [2022-11-13 ] . ISSN 2056-676X PMC 5336551 PMID 28102226 doi:10.1038/nrdp.2016.96 存档 于2022-11-24) (英语) . Palumbo, Giuseppe A.; Parrinello, Nunziatina; Fargione, Giovannella; Cardillo, Katia; Chiarenza, Annalisa; Berretta, Salvatore; Conticello, Concetta; Villari, Loredana; Di Raimondo, Francesco. CD200 expression may help in differential diagnosis between mantle cell lymphoma and B-cell chronic lymphocytic leukemia . Leukemia Research. 2009-09, 33 (9) [2022-11-13 ] . ISSN 1873-5835 PMID 19230971 doi:10.1016/j.leukres.2009.01.017 存档 于2022-11-13). Zare, Habil; Bashashati, Ali; Kridel, Robert; Aghaeepour, Nima; Haffari, Gholamreza; Connors, Joseph M.; Gascoyne, Randy D.; Gupta, Arvind; Brinkman, Ryan R.; Weng, Andrew P. Automated Analysis of Multidimensional Flow Cytometry Data Improves Diagnostic Accuracy Between Mantle Cell Lymphoma and Small Lymphocytic Lymphoma . American Journal of Clinical Pathology. 2012-01, 137 (1) [2022-11-13 ] . ISSN 0002-9173 PMC 4090220 PMID 22180480 doi:10.1309/AJCPMMLQ67YOMGEW 存档 于2022-11-13) (英语) . Gale, Robert Peter; Rai, Kanti R. (编). Chronic lymphocytic leukemia : recent progress, future direction : proceedings of a Hyland Laboratories-UCLA symposium held in Napa, California, December 2-5, 1986. New York: Liss. 1987. ISBN 9780845126585 Binet, J. L.; Auquier, A.; Dighiero, G.; Chastang, C.; Piguet, H.; Goasguen, J.; Vaugier, G.; Potron, G.; Colona, P.; Oberling, F.; Thomas, M. A new prognostic classification of chronic lymphocytic leukemia derived from a multivariate survival analysis . Cancer. 1981-07-01, 48 (1) [2022-11-13 ] . ISSN 0008-543X PMID 7237385 doi:10.1002/1097-0142(19810701)48:1<198::aid-cncr2820480131>3.0.co;2-v 存档 于2023-01-11). Rosenwald, Andreas; Alizadeh, Ash A.; Widhopf, George; Simon, Richard; Davis, R. Eric; Yu, Xin; Yang, Liming; Pickeral, Oxana K.; Rassenti, Laura Z.; Powell, John; Botstein, David. Relation of Gene Expression Phenotype to Immunoglobulin Mutation Genotype in B Cell Chronic Lymphocytic Leukemia . Journal of Experimental Medicine. 2001-12-03, 194 (11) [2022-11-13 ] . ISSN 1540-9538 PMC 2193523 PMID 11733578 doi:10.1084/jem.194.11.1639 存档 于2023-01-20) (英语) . Tobin G, Thunberg U, Johnson A, Thörn I, Söderberg O, Hultdin M, Botling J, Enblad G, Sällström J, Sundström C, Roos G, Rosenquist R. Somatically mutated Ig V(H)3-21 genes characterize a new subset of chronic lymphocytic leukemia. Blood. 2002, 99 (6): 2262–2264. PMID 11877310 doi:10.1182/blood.V99.6.2262 Mraz, Marek; Dolezalova, Dasa; Plevova, Karla; Stano Kozubik, Katerina; Mayerova, Veronika; Cerna, Katerina; Musilova, Katerina; Tichy, Boris; Pavlova, Sarka; Borsky, Marek; Verner, Jan. MicroRNA-650 expression is influenced by immunoglobulin gene rearrangement and affects the biology of chronic lymphocytic leukemia . Blood. 2012-03-01, 119 (9) [2022-11-13 ] . ISSN 0006-4971 PMID 22234685 doi:10.1182/blood-2011-11-394874 存档 于2023-01-20) (英语) . Mraz, Marek; Stano Kozubik, Katerina; Plevova, Karla; Musilova, Katerina; Tichy, Boris; Borsky, Marek; Kuglik, Petr; Doubek, Michael; Brychtova, Yvona; Mayer, Jiri; Pospisilova, Sarka. The origin of deletion 22q11 in chronic lymphocytic leukemia is related to the rearrangement of immunoglobulin lambda light chain locus . Leukemia Research. 2013-07, 37 (7) [2022-11-13 ] . ISSN 1873-5835 PMID 23608880 doi:10.1016/j.leukres.2013.03.018 存档 于2022-10-09). Mraz, M; Malinova, K; Kotaskova, J; Pavlova, S; Tichy, B; Malcikova, J; Stano Kozubik, K; Smardova, J; Brychtova, Y; Doubek, M; Trbusek, M. miR-34a, miR-29c and miR-17-5p are downregulated in CLL patients with TP53 abnormalities . Leukemia. 2009-06, 23 (6) [2022-11-13 ] . ISSN 0887-6924 PMID 19158830 doi:10.1038/leu.2008.377 存档 于2023-03-15) (英语) . Bonci, Désirée; Coppola, Valeria; Musumeci, Maria; Addario, Antonio; Giuffrida, Raffaella; Memeo, Lorenzo; D'Urso, Leonardo; Pagliuca, Alfredo; Biffoni, Mauro; Labbaye, Catherine; Bartucci, Monica. The miR-15a–miR-16-1 cluster controls prostate cancer by targeting multiple oncogenic activities . Nature Medicine. 2008-11, 14 (11) [2022-11-13 ] . ISSN 1078-8956 PMID 18931683 doi:10.1038/nm.1880 存档 于2022-11-13) (英语) . Lehmann S, Ogawa S, Raynaud SD, Sanada M, Nannya Y, Ticchioni M, Bastard C, Kawamata N, Koeffler HP. Molecular allelokaryotyping of early-stage, untreated chronic lymphocytic leukemia. Cancer. March 2008, 112 (6): 1296–305. PMID 18246537 doi:10.1002/cncr.23270 Schwaenen C, Nessling M, Wessendorf S, Salvi T, Wrobel G, Radlwimmer B, Kestler HA, Haslinger C, Stilgenbauer S, Döhner H, Bentz M, Lichter P. Automated array-based genomic profiling in chronic lymphocytic leukemia: development of a clinical tool and discovery of recurrent genomic alterations . Proc. Natl. Acad. Sci. U.S.A. January 2004, 101 (4): 1039–44. PMC 327147 PMID 14730057 doi:10.1073/pnas.0304717101 Pfeifer D, Pantic M, Skatulla I, Rawluk J, Kreutz C, Martens UM, Fisch P, Timmer J, Veelken H. Genome-wide analysis of DNA copy number changes and LOH in CLL using high-density SNP arrays. Blood. February 2007, 109 (3): 1202–10. PMID 17053054 doi:10.1182/blood-2006-07-034256 Gunn SR, Mohammed MS, Gorre ME, Cotter PD, Kim J, Bahler DW, Preobrazhensky SN, Higgins RA, Bolla AR, Ismail SH, de Jong D, Eldering E, van Oers MH, Mellink CH, Keating MJ, Schlette EJ, Abruzzo LV, Robetorye RS. Whole-genome scanning by array comparative genomic hybridization as a clinical tool for risk assessment in chronic lymphocytic leukemia . J Mol Diagn. September 2008, 10 (5): 442–51. PMC 2518739 PMID 18687794 doi:10.2353/jmoldx.2008.080033 Ascani S, Leoni P, Fraternali Orcioni G, Bearzi I, Piccioli M, Materazzi M, Zinzani PL, Gherlinzoni F, Falini B, Pileri SA. T-cell prolymphocytic leukaemia: does the expression of CD8+ phenotype justify the identification of a new subtype? Description of two cases and review of the literature . Ann. Oncol. June 1999, 10 (6): 649–53. PMID 10442186 doi:10.1023/A:1008349422735 Harison 18th ed., Pg-919, table 110.1
PhD;, Ann Janssens, MD;Robin Foa, MD;Michael J. Keating, MD, BS;Iain Tatt, PhD;Emma S. C. Carr, BSc, MSc,. Rituximab for Chronic Lymphocytic Leukemia in Treatment-Naïve and Treatment-Experienced Patients . Contemporary Oncology®. 2012-01-23, 3 (3) [2017-08-10 ] . (原始内容存档 于2017-05-13) (英语) . Byrd, John C.; Peterson, Bercedis L.; Morrison, Vicki A.; Park, Kathleen; Jacobson, Robert; Hoke, Eva; Vardiman, James W.; Rai, Kanti; Schiffer, Charles A.; Larson, Richard A. Randomized phase 2 study of fludarabine with concurrent versus sequential treatment with rituximab in symptomatic, untreated patients with B-cell chronic lymphocytic leukemia: results from Cancer and Leukemia Group B 9712 (CALGB 9712) . Blood. 2003-01-01, 101 (1) [2022-11-13 ] . ISSN 0006-4971 PMID 12393429 doi:10.1182/blood-2002-04-1258 存档 于2022-11-13). Keating MJ, O'Brien S, Albitar M, Lerner S, Plunkett W, Giles F, Andreeff M, Cortes J, Faderl S, Thomas D, Koller C, Wierda W, Detry MA, Lynn A, Kantarjian H. Early results of a chemoimmunotherapy regimen of fludarabine, cyclophosphamide, and rituximab as initial therapy for chronic lymphocytic leukemia. J. Clin. Oncol. 2005, 23 (18): 4079–88. PMID 15767648 doi:10.1200/JCO.2005.12.051 Rai KR, Peterson BL, Appelbaum FR, Kolitz J, Elias L, Shepherd L, Hines J, Threatte GA, Larson RA, Cheson BD, Schiffer CA. Fludarabine compared with chlorambucil as primary therapy for chronic lymphocytic leukemia. N. Engl. J. Med. 2000, 343 (24): 1750–7. PMID 11114313 doi:10.1056/NEJM200012143432402 Hallek, M.; Fischer, K.; Fingerle-Rowson, G.; Fink, A. M.; Busch, R.; Mayer, J.; Hensel, M.; Hopfinger, G.; Hess, G.; Grünhagen, U. von; Bergmann, M. Addition of rituximab to fludarabine and cyclophosphamide in patients with chronic lymphocytic leukaemia: a randomised, open-label, phase 3 trial . The Lancet. 2010-10-02, 376 (9747) [2022-11-13 ] . ISSN 0140-6736 PMID 20888994 doi:10.1016/S0140-6736(10)61381-5 存档 于2013-06-09) (英语) . Associated Press, published in the New York Times. November 1, 2013 F.D.A. Clears New Cancer-Fighting Drug From Roche
Brown, Jennifer R.; Byrd, John C.; Coutre, Steven E.; Benson, Don M.; Flinn, Ian W.; Wagner-Johnston, Nina D.; Spurgeon, Stephen E.; Kahl, Brad S.; Bello, Celeste; Webb, Heather K.; Johnson, Dave M. Idelalisib, an inhibitor of phosphatidylinositol 3-kinase p110δ, for relapsed/refractory chronic lymphocytic leukemia . Blood. 2014-05-29, 123 (22) [2022-11-13 ] . ISSN 0006-4971 PMC 4123414 PMID 24615777 doi:10.1182/blood-2013-11-535047 存档 于2023-01-20) (英语) . Gopal, Ajay K.; Kahl, Brad S.; de Vos, Sven; Wagner-Johnston, Nina D.; Schuster, Stephen J.; Jurczak, Wojciech J.; Flinn, Ian W.; Flowers, Christopher R.; Martin, Peter; Viardot, Andreas; Blum, Kristie A. PI3Kδ Inhibition by Idelalisib in Patients with Relapsed Indolent Lymphoma . New England Journal of Medicine. 2014-03-13, 370 (11) [2022-11-13 ] . ISSN 0028-4793 PMC 4039496 PMID 24450858 doi:10.1056/NEJMoa1314583 存档 于2023-04-04) (英语) . Kaushansky, K; Lichtman, M; Beutler, E; Kipps, T; Prchal, J; Seligsohn, U. Williams Hematology 8th. McGraw-Hill. 2010. ISBN 978-0071621519 Dreger, P; Brand, R; Hansz, J; Milligan, D; Corradini, P; Finke, J; Deliliers, G L; Martino, R; Russell, N; van Biezen, A; Michallet, M. Treatment-related mortality and graft-versus-leukemia activity after allogeneic stem cell transplantation for chronic lymphocytic leukemia using intensity-reduced conditioning . Leukemia. 2003-05-01, 17 (5) [2022-11-13 ] . ISSN 0887-6924 PMID 12750695 doi:10.1038/sj.leu.2402905 存档 于2022-12-25) (英语) . Keating, Michael J.; Flinn, Ian; Jain, Vinay; Binet, Jacques-Louis; Hillmen, Peter; Byrd, John; Albitar, Maher; Brettman, Lee; Santabarbara, Pedro; Wacker, Bret; Rai, Kanti R. Therapeutic role of alemtuzumab (Campath-1H) in patients who have failed fludarabine: results of a large international study . Blood. 2002-05-15, 99 (10) [2022-11-13 ] . ISSN 1528-0020 doi:10.1182/blood.V99.10.3554 存档 于2023-01-20) (英语) . Rossi, D; Lobetti Bodoni, C; Genuardi, E; Monitillo, L; Drandi, D; Cerri, M; Deambrogi, C; Ricca, I; Rocci, A; Ferrero, S; Bernocco, E. Telomere length is an independent predictor of survival, treatment requirement and Richter's syndrome transformation in chronic lymphocytic leukemia . Leukemia. 2009-06, 23 (6) [2022-11-13 ] . ISSN 0887-6924 PMID 19340005 doi:10.1038/leu.2008.399 存档 于2022-11-13) (英语) . Rawstron, Andy C.; Green, Michael J.; Kuzmicki, Anita; Kennedy, Ben; Fenton, James A. L.; Evans, Paul A. S.; O'Connor, Sheila J. M.; Richards, Stephen J.; Morgan, Gareth J.; Jack, Andrew S.; Hillmen, Peter. Monoclonal B lymphocytes with the characteristics of “indolent” chronic lymphocytic leukemia are present in 3.5% of adults with normal blood counts . Blood. 2002-07-15, 100 (2) [2022-11-13 ] . ISSN 1528-0020 PMID 12091358 doi:10.1182/blood.V100.2.635 存档 于2023-01-20) (英语) .