Top-Fragen
Zeitleiste
Chat
Kontext
Vorhofflimmern
Krankheit Aus Wikipedia, der freien Enzyklopädie
Remove ads
Vorhofflimmern (VHF; englisch atrial fibrillation [AF, AFib]) ist eine vorübergehende (paroxysmale oder intermittierende) oder dauerhafte (permanente) Herzrhythmusstörung mit ungeordneter Tätigkeit der Herzvorhöfe und häufigste Ursache der absoluten Arrhythmie.

Vorhofflimmern ist die häufigste tachykarde Herzrhythmusstörung, in Deutschland weisen etwa 300.000 Menschen ein Vorhofflimmern auf. Etwa 70 % der Vorhofflimmer-Attacken bemerken die Patienten nicht. Die Betroffenen klagen meist über unspezifische Beschwerden wie Erschöpfung, Müdigkeit, Palpitationen oder Schlafstörungen. Herzrasen bemerken 70–80 % der symptomatischen Patienten.[1]
Das Vorhofflimmern ist verbunden mit einem erhöhten Risiko für einen Schlaganfall und Herzinsuffizienz. Die Sterblichkeit (Mortalität) ist erhöht.[2][3] Den meisten Patienten ermöglicht eine medikamentöse oder invasive Behandlung eine normale oder fast normale Lebensweise.
Remove ads
Verbreitung
Vorhofflimmern kommt bei 1–2 % der Bevölkerung vor, d. h., es finden sich etwa sechs Millionen Betroffene in Europa. Die Prävalenz steigt von unter 0,5 % im Alter unter 40 Jahren auf bis zu 15 % bei über 80-jährigen Personen an. Männer sind häufiger betroffen als Frauen, das Lebenszeitrisiko bei Personen über 40 Jahren beträgt etwa 25 %.
Es besteht ein enger Zusammenhang zwischen Vorhofllimmern und Herzinsuffizienz. Bei neu diagnostizierter Herzinsuffizienz bestand in der Framingham-Studie in 57 % der Fälle auch ein Vorhofflimmern, bei neu aufgetretenem Vorhofflimmern wurde in 37 % der Fälle auch eine Herzinsuffizienz gefunden.[4]
Remove ads
Ursachen
Zusammenfassung
Kontext
Vorhofflimmern kann ohne erkennbare Ursache (idiopathisch, meist wird eine virale Genese/Ursache angenommen[5]) oder ohne erkennbare Grundkrankheit (lone atrial fibrillation) auftreten. Dies ist bei etwa einem Drittel der Patienten der Fall, häufiger bei paroxysmalem (ca. 45 %) als bei permanentem Vorhofflimmern (ca. 25 %). Etwa 20–30 % der Patienten leiden an einer koronaren Herzkrankheit, ebenfalls etwa 20–30 % an einer arteriellen Hypertonie (Bluthochdruck), knapp 20 % an einem Herzklappenfehler (wie einer schweren Mitralklappenstenose) und etwa 15 % an einer Herzmuskelerkrankung. Die häufigste extrakardiale Ursache von Vorhofflimmern bei etwa 0,5–3 % der Patienten ist eine manifeste oder auch nur latente Überfunktion der Schilddrüse (Hyperthyreose, Thyreotoxikose) mit einem fünf- bis sechsfach erhöhten Risiko für Vorhofflimmern. Darüber hinaus wurde subklinische Hypothyreose als die häufigste Schilddrüsenerkrankung bei akutem neuen Vorhofflimmern festgestellt.[6] Daneben kann Vorhofflimmern auch durch einen Stromunfall verursacht werden[7] oder nach Operationen auftreten, insbesondere in den ersten Tagen nach thoraxchirurgischen Eingriffen (Bypass-Operationen, Lungenresektionen). In Beobachtungsstudien hat sich gezeigt, dass Alkoholkonsum dosisabhängig die Häufigkeit von Vorhofflimmern steigert und mit strukturellen Veränderungen des linken Vorhofs (Vergrößerung, Fibrosierung) assoziiert ist.[8] Auch das Schlafapnoe-Syndrom ist mit einer erhöhten Wahrscheinlichkeit verbunden, an Vorhofflimmern zu erkranken. Eine Studie konnte zeigen, dass die Therapie der Schlafapnoe das Risiko von Vorhofflimmerrezidiven um 42 % reduzierte.[9]
Elektrophysiologisch werden im Wesentlichen zwei Mechanismen für das Vorhofflimmern verantwortlich gemacht:
- Sogenannte Triggerarrhythmien (atriale Extrasystolen und hochfrequente fokale atriale Tachykardien) als Auslöser, die ihren Ursprung oft in einer der Lungenvenen haben, und
- kreisende Erregungen auf der Basis anatomischer und elektrophysiologischer Eigenschaften der Vorhöfe, die die Entstehung und Aufrechterhaltung von Vorhofflimmern begünstigen.
Daneben können auch Vorhofflattern, andere supraventrikuläre Arrhythmien und die Beeinflussung der Herzfrequenz durch das autonome Nervensystem zu Vorhofflimmern führen. Auch das Vorhofflimmern selbst führt zu „Anpassungsvorgängen“ der Vorhöfe (atrial remodeling), die ihrerseits Vorhofflimmern aufrechterhalten können („Vorhofflimmern unterhält Vorhofflimmern“).
Dieses „Remodeling“ betrifft elektrische, kontraktile und ultrastrukturelle Eigenschaften der Vorhöfe.
- Als „elektrisches Remodeling“ bezeichnet man eine Verkürzung des Aktionspotentials und damit auch der atrialen Refraktärzeit, verursacht durch einen verminderten Einstrom von Ca2+-Ionen in die Muskelzellen der Vorhöfe.
- Dieser verminderte Ca2+-Einstrom führt auch zum „kontraktilen Remodeling“, einem Verlust an Kontraktionskraft der Vorhofmuskulatur, der auch nach erfolgreicher Kardioversion noch einige Zeit bestehen bleibt.
- Die Schwäche der Muskulatur fördert auch eine zunehmende Vergrößerung der Vorhöfe, die durch erhöhten Druck bereits gedehnt sind. Diese Vergrößerung wiederum führt an der Vorhofmuskulatur zu Hypertrophie, beschleunigtem Zelltod und Fibrosierung, was als „ultrastrukturelles Remodeling“ bezeichnet wird.[10]
Es gibt auch familiäre Formen mit genetischer Veranlagung für Vorhofflimmern, siehe Familiäres Vorhofflimmern.[11]
Für das erblich bedingte Short- und Long-QT-Syndrom, für das Brugada-Syndrom und auch für einige Formen der hypertrophen Kardiomyopathie wurde ein gehäuftes Auftreten von VHF nachgewiesen. Auch wurden mittlerweile diverse weitere Gendefekte beschrieben.[12]
Ebenso besteht unter der Behandlung mit Omega-3-Fettsäure-haltigen Arzneimitteln im Vergleich zu Placebo ein dosisabhängig erhöhtes Risiko für Vorhofflimmern bei Patienten mit kardiovaskulären Erkrankungen oder kardiovaskulären Risikofaktoren. Das beobachtete Risiko für Vorhofflimmern war bei einer Dosis von 4 g/Tag am höchsten.[13]
Remove ads
Krankheitsentstehung
Im Normalzustand, d. h. bei Sinusrhythmus, werden die Vorhöfe und Kammern des Herzens unmittelbar nacheinander etwa 70-mal pro Minute stimuliert (vgl. Aufbau und Erregungsleitungssystem des Herzens). Die Muskelkontraktion der Vorhöfe führt zu einer zusätzlichen Blutfüllung der Kammern, die etwa 150 Millisekunden später ebenfalls kontrahieren. Diese Funktion der Vorhöfe ist mit der eines Turboladers beim Motor vergleichbar und erhöht das Schlagvolumen der Herzkammern um ca. 15 %.
Beim Vorhofflimmern hingegen laufen ungerichtete elektrische Erregungen über die Vorhöfe. Dies führt zu schnellen und ungeordneten Bewegungen der Wände mit einer Frequenz von 300 bis 600 pro Minute, dem Flimmern. Unterhalb einer Frequenz von 300 pro Minute handelt es sich um ein Vorhofflattern. Ein Übergangsbereich wird Vorhofflimmerflattern genannt.
bei Sinusrhythmus  |
bei Vorhofflimmern 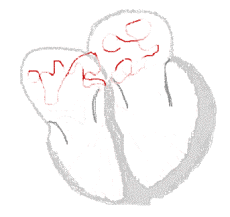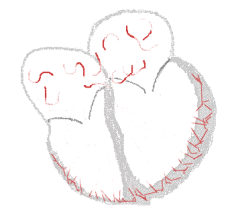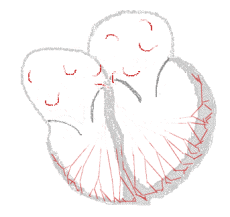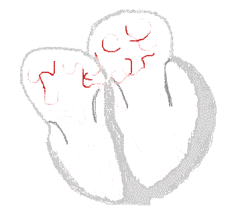 |
Legende  |
Klinische Erscheinung
Zusammenfassung
Kontext
Wesentliche Folgen des Vorhofflimmerns sind:
- Unregelmäßiger Puls (absolute Arrhythmie). Die Brems- und Filterfunktion des AV-Knotens leitet pro Minute von den 350–600 Vorhofimpulsen in unregelmäßigen (manchmal auch in regelmäßigen) Abständen nur etwa 100 bis 160 zu den Kammern über.
- Zu schneller Puls (Tachykardie) im unbehandelten Zustand. Zwar schützt der AV-Knoten die Herzkammern in der Regel vor Pulsfrequenzen von über 200 pro Minute, aber auch die dann typischen Frequenzen von 100 bis 160 pro Minute sind für das Herz auf Dauer nicht ökonomisch und können bei disponierten Patienten innerhalb von Tagen bis Wochen zu einer ausgeprägten Herzmuskelschwäche mit Herzinsuffizienz (Tachykardiomyopathie) führen. Das echokardiographische Bild ähnelt einer dilatativen Kardiomyopathie (DCM)
- Zu langsamer Puls (Bradykardie), häufig durch die herzfrequenzbremsenden Medikamente ausgelöst. Der langsame Herzschlag oder Pausen können Ursachen für Ohnmachtsanfälle (Synkopen) sein. Bei einem häufigen Wechsel zwischen schnellen und langsamen Phasen spricht man von einem Bradykardie-Tachykardie-Syndrom.
- Verlust der geordneten Vorhofkontraktion mit leichter Einschränkung der Pumpleistung des Herzens. Diese fällt bei einem sonst gesunden Herzen meist nicht ins Gewicht und wird dann meist auch nicht wahrgenommen. Bei einem stark vorgeschädigten Herz kann das Fehlen der Vorhofkontraktion zu einer deutlichen Verschlechterung der Belastbarkeit führen.
- Erhöhtes Risiko für Embolien. In den Vorhöfen können sich (bevorzugt im linken Herzohr) auf Grund des veränderten Blutflusses leichter Blutgerinnsel (Thromben) bilden. Diese Thromben wiederum können sich lösen und dann im Körper zu embolischen Gefäßverschlüssen führen. Besonders gefürchtet sind Schlaganfälle durch Hirnembolien. Seltener kommt es auch zu Mesenterialinfarkten durch Verschluss eines Darmgefäßes. Durch Bildung von Kugelthromben im linken Vorhof kann es zudem zu einer Abflussbehinderung der Lungenvenen mit der möglichen Folge einer pulmonalen Hypertonie kommen.[14]
- Schwindel oder Bewusstlosigkeit können beim Aussetzen des Herzschlages nach Beendigung anfallsartigen Vorhofflimmerns (Präautomatische Pause) auftreten.
Remove ads
Einteilung
Zusammenfassung
Kontext
Es gibt eine ganze Reihe an Einteilungen des Vorhofflimmerns.
Nach der Dauer des Bestehens wird entsprechend der Leitlinie[4] der Europäischen Gesellschaft für Kardiologie (ESC) in
- erstmals entdecktes,
- paroxysmales (oder intermittierendes),
- persistierendes,
- lang anhaltendes persistierendes und
- permanentes Vorhofflimmern
eingeteilt. Danach gilt Vorhofflimmern als paroxysmal, wenn es innerhalb von 48 Stunden bis sieben Tagen nach vermutetem Beginn spontan endet. Als persistierend wird es bezeichnet, wenn es durch medikamentöse oder elektrische Kardioversion beendet wird und rhythmuserhaltend behandelt wird. Neuerdings wird in der aktualisierten Leitlinie ein mehr als ein Jahr bestehendes Vorhofflimmern als lang anhaltend persistierend bezeichnet, wenn es rhythmuserhaltend behandelt werden soll. Als permanent wird Vorhofflimmern klassifiziert, wenn ein Fortbestehen akzeptiert wird und keine rhythmisierende Behandlung durchgeführt wird.
Im ICD-10-Code wurde in der Fassung 2011 Vorhofflimmern mit Vorhofflattern zusammengefasst und nicht weiter unterteilt. Dadurch ist die epidemiologische Erfassung in diesem System praktisch nicht mehr möglich.
Je nach im Elektrokardiogramm (EKG) gemessener Herzfrequenz wird Vorhofflimmern auch in
- Bradyarrhythmia absoluta (langsame Form der absoluten Arrhythmie mit Puls unter 60 Schläge pro Minute),
- normfrequente absolute Arrhythmie (Puls 60 bis 100 Schläge pro Minute) und
- Tachyarrhythmia absoluta (Puls über 100 Schläge pro Minute) eingeteilt.
Relevant für den Einsatz neuer Medikamente im Rahmen der gerinnungshemmenden Therapie, aber auch der Rhythmuskontrolle, ist die Einteilung nach der Ursache in
- valvuläres, das heißt von einer geschädigten Mitralklappe ausgehendes, und in
- nicht-valvuläres Vorhofflimmern mit anderen Ursachen (z. B. Bluthochdruck).
Wenn Zeitpunkt und Situation bekannt sind, an dem das Vorhofflimmern begann, kann auch zwischen
- vagal (meist während der Nacht) und
- sympathikoton (oft bei Stress, körperlicher Anstrengung oder morgens nach dem Aufstehen) ausgelöstem Vorhofflimmern unterschieden werden.
EHRA-Klassifikation
Der EHRA-Score der European Heart Rhythm Association teilt das Vorhofflimmern ein entsprechend der verursachten Symptomatik, angelehnt an die NYHA-Klassifikation bei Herzinsuffizienz. Sie kann unter anderem als Entscheidungshilfe bei der Frage nach einer rhythmuserhaltenden Therapie zu Hilfe genommen werden.[4]
Remove ads
Diagnostik
Zusammenfassung
Kontext
Die Diagnostik beim Vorhofflimmern muss klären,
- ob tatsächlich Vorhofflimmern besteht,
- ob Komplikationen eingetreten oder zu erwarten sind,
- ob eine wesentliche Grund- oder Begleiterkrankung vorliegt,
- welche Behandlungsstrategie sinnvoll ist und
- ob und welche Form der Blutgerinnungshemmung (Antikoagulation) notwendig ist.
Unverzichtbar für die Beantwortung dieser Fragen ist zunächst die Krankengeschichte (Anamnese), wobei insbesondere
- die bisherige Dauer des Vorhofflimmerns,
- die Dauer und Häufigkeit vorheriger Episoden,
- evtl. auslösende Faktoren wie Alkoholgenuss, Schlafdefizit oder Operationen,
- bekannte Herz- oder Schilddrüsenerkrankungen,
- die aktuellen Beschwerden während der Rhythmusstörung und
- bereits erfolgte Therapien oder Therapieversuche
von Bedeutung sind.

Roter Pfeil: „Flimmern“ der Grundlinie
Blauer Pfeil: P-Welle
Vorhofflimmern diagnostizieren
Unregelmäßiger und meist zu schneller Puls ist das Leitsymptom des Vorhofflimmerns und wird fast immer bereits bei der Palpation und Auskultation im Rahmen der körperlichen Untersuchung festgestellt.
Im EKG fehlen die „Vorhofwellen“ (P-Wellen), stattdessen besteht oft ein unregelmäßiges „Flimmern“ der Grundlinie. Unregelmäßig auftretende „Kammerzacken“ (QRS-Komplexe) lassen Vorhofflimmern manchmal besser erkennen als diese Flimmerwellen. Selten kann auch bei Vorhofflimmern eine regelmäßige Kammeraktion bestehen, etwa beim AV-Block III°, bei manchen Schrittmacherpatienten oder während einer Kammertachykardie.

Paroxysmales Vorhofflimmern kann oft erst im Langzeit-EKG (LZ-EKG, meist über 24 Stunden durchgeführt), mittels Event-recording (über mehrere Tage oder Monate) oder durch einen implantierten Event-recorder (über Jahre) diagnostiziert werden, da zwischenzeitlich immer wieder Phasen eines normalen regelmäßigen Pulses (Sinusrhythmus) mit normalem EKG bestehen.
Komplikationen und Begleiterkrankungen erkennen
Eine Herzinsuffizienz als eine wichtige Komplikation des Vorhofflimmerns wird meist anhand der Symptome des Patienten vermutet und dann in der Ultraschalluntersuchung des Herzens (Echokardiografie) bestätigt. Gleichzeitig können bei der Echokardiografie Herzklappenfehler (insbesondere der Mitralklappe), andere Herzfehler oder ein Herzinfarkt als mögliche Ursachen von Vorhofflimmern identifiziert werden. Zudem wird durch die Größeneinschätzung der Vorhöfe die Erfolgswahrscheinlichkeit einer Kardioversion abgeschätzt. Die Laboruntersuchung des Blutes wird benötigt, um eine Überfunktion der Schilddrüse oder Elektrolytstörungen auszuschließen. Als wohl wichtigste Komplikation des Vorhofflimmerns ist die Thrombembolie zu nennen. Dabei handelt es sich um das Loslösen von kleinen Blutgerinnseln aus den Herzvorhöfen mit nachfolgender Verstopfung von Arterien (z. B. von Arterien des Gehirnes mit der Folge eines Schlaganfalls). Kleine Thrombenbildungen könnten bei Vorhofflimmern auch zu embolischen Mikroinfarkten im Gehirn und zu einem damit verbundenen schnelleren kognitiven Abbau führen, zumindest kommt eine neue prospektive Beobachtungsstudie mit über 5.000 Patienten zu diesem Schluss.[15]
Remove ads
Therapie
Zusammenfassung
Kontext
Die Therapie von Vorhofflimmern zielt im Wesentlichen auf zwei Kernprobleme,
- die Behandlung der Rhythmusstörung und
- die Vermeidung von Embolien, ab.
Behandlung der Rhythmusstörung
Beim ersten Auftreten von Vorhofflimmern steht als Ziel die Wiederherstellung des Sinusrhythmus und dessen Erhalt im Vordergrund. Sollte dies auf Dauer nicht erfolgversprechend sein, ist die Herzfrequenzkontrolle (durch Verlangsamung der Kammerfrequenz und Verminderung eines Pulsdefizits sowie Behandlung von Exazerbationsfaktoren)[16] das Ziel.
Neu aufgetretenes Vorhofflimmern hat eine hohe „Selbstheilungsrate“. Bei mehr als der Hälfte der Patienten endet es innerhalb von 48 Stunden spontan (spontane Kardioversion). Deshalb kann sich die Behandlung in dieser Zeit in der Regel auf eine Senkung der Pulsfrequenz mit Betablockern oder auf Kalziumantagonisten vom Verapamil- oder Diltiazem-Typ beschränken.[4] Ist die Frequenzsenkung hiermit nicht ausreichend, können Digitalis-Präparate zur Hemmung der AV-Überleitung angewandt werden. Seltener ist die Anwendung von Klasse I-Antiarrhythmika notwendig. Beeinflussbare Faktoren, die das Vorhofflimmern begünstigen, werden möglichst ausgeschaltet. Dabei ist an zu hohe Blutdruckwerte, an Elektrolytstörungen, an Durchblutungsstörungen des Herzens und an eine Schilddrüsenüberfunktion zu denken. Auch eine Gewichtsreduktion kann das Vorhofflimmern verbessern.[17]
Bei anhaltendem Vorhofflimmern sind prinzipiell zwei verschiedene Therapiestrategien möglich:

- Rhythmuskontrolle: Durch medikamentöse oder elektrische Kardioversion wird versucht, den normalen Sinusrhythmus wiederherzustellen. Bei erneutem Vorhofflimmern (Rezidiv) wird wiederum kardiovertiert, zur Vermeidung von Rezidiven werden oft Antiarrhythmika (z. B. Amiodaron, Flecainid) oder Betablocker verordnet. Bei unbefriedigendem Verlauf unter medikamentöser Therapie kann eine Verödung (Ablation) von Teilen der Herzinnenhaut (Endokard) erwogen werden, die entweder operativ (wird kaum noch durchgeführt) oder im Rahmen einer Herzkatheterprozedur (Katheterablation) durchgeführt wird. Dabei werden entweder längsverlaufende Läsionen im Bereich des linken Vorhofes gesetzt oder Muskelbündel an den Mündungen der Lungenvenen durch Stromimpulse ringförmig verödet und vernarbt (Pulmonalvenenisolation). Diese Prozeduren sind aufwändig (lange Eingriffsdauer) und durch mögliche Komplikationen (insbesondere Thrombembolien und Pulmonalvenenstenosen) belastet. Die Langzeitergebnisse sind uneinheitlich[18][19] mit einer Besserung kann bei 50–80 % der Patienten gerechnet werden. Ebenfalls noch experimentell sind Versuche, mittels Herzschrittmacher-Therapie das Auftreten von Vorhofflimmern zu unterdrücken, bei einigen Patienten mit paroxysmalem Vorhofflimmern führen spezielle Stimulationstechniken zu einer deutlichen Senkung der Anfallshäufigkeit.
- Frequenzkontrolle: Das Vorhofflimmern wird belassen, folglich wird kein Kardioversionsversuch unternommen. Die optimale Ziel-Herzfrequenz bei Patienten mit Vorhofflimmern ist unklar. ESC-Leitlinien empfehlen eine Herzfrequenz < 110 Schläge/Minute in Ruhe, sofern die Symptomatik keine strengere Frequenzkontrolle erfordert.[4] Geeignete Medikamente zur Frequenzkontrolle sind Betablocker, Digitalis, Diltiazem oder Verapamil.
Diese Strategien wurden aufgrund früherer Studienergebnisse zunächst als prognostisch gleichwertig angesehen. Spätere Untersuchungen haben aber einen Vorteil der rhythmuserhaltenden Therapie sowohl für die Symptombelastung als auch für die Reduktion von Folgeerkrankungen und Mortalität gezeigt. Deshalb wird heute für Patienten mit Risiko für Thromboembolien innerhalb der ersten 12 Monaten nach Diagnosestellung eine rhythmuserhaltende Strategie empfohlen.[4]
Embolieprophylaxe
Bei länger als 24 Stunden anhaltendem Vorhofflimmern steigt das Risiko für die Bildung von Blutgerinnseln (Thromben) insbesondere im linken Vorhof des Herzens. Diese Thromben können sich lösen, mit dem Blutstrom in entlegene Gefäße transportiert werden und dort akute Gefäßverschlüsse (Embolien) verursachen. Wenn dies im Gehirn passiert, verläuft das als Schlaganfall, es werden aber auch z. B. Nieren- und Mesenterialinfarkte beobachtet.
Diesem Risiko begegnet man mit einer medikamentösen Hemmung der Blutgerinnung (Antikoagulation). Dabei ist das Risiko der Thromboembolien abzuwägen gegen das Risiko von Blutungen durch die Antikoagulation. Die wichtigsten Indikatoren, die das Embolierisiko bestimmen, werden in dem CHA2DS2-VASc-Score zusammengefasst. Jeder dieser Risikoindikatoren bekommt dabei einen Punkt, nur eine schon abgelaufene Durchblutungsstörung zählt zwei Punkte. Das Alter als kontinuierlicher Risikofaktor ergibt einen oder zwei Punkte, wenn es höher als 65 bzw. 75 Jahre liegt.
Der letzte Punkt im CHA2DS2-VASc-Score (weibliches Geschlecht) wurde schon in früheren Versionen der ESC-Leitlinie nicht mehr für die Entscheidung über die Indikation zur Antikoagulation herangezogen, was zu unterschiedlichen Empfehlungen für Männer und Frauen führte. In dem Update von 2024 wird empfohlen, das Geschlecht nicht mehr für die Therapieentscheidung heranzuziehen, was den Score auf „CHA2DS2-VA“ verkürzt.
Der Beginn einer Antikoagulation wird bei einem CHA2DS2-VA-Score von 2 empfohlen. Auch ein Score von 1 wird als Indikator für ein erhöhtes Embolierisiko im Rahmen individualisierter Therapieentscheidungen betrachtet. Bei Vorhofflimmern mit bestimmten Grunderkrankungen (hypertrophe Kardiomyopathie, kardiale Amyloidose) wird eine Antikoagulation unabhängig vom CHA2DS2-VA-Score empfohlen. Die Dauer des Vorhofflimmerns spielt dabei für die Indikation zur Thromboembolieprophylaxe keine Rolle. Als Medikamente kommen die neueren DOAKs oder Vitamin-K-Antagonisten in Frage. ASS oder andere Thrombozytenaggregationshemmer werden nicht mehr zur Embolieprophylaxe bei VHF empfohlen.[4]
Blutungsrisiko
Dem Nutzen der Thromboembolieprophylaxe steht das Risiko einer Blutung im Rahmen der Antikoagulation gegenüber. Deshalb müssen beeinflussbare Risiken für Blutungen wie Bluthochdruck, erhöhter Alkoholkonsum und Gebrauch von nicht-steroidalen Antirheumatika optimiert werden.
Es gibt verschiedene Scores, die das Blutungsrisiko abschätzen, in früheren Leitlinien wurde der HAS-BLED-Score empfohlen.[12] Allerdings überlappen sich die Risikoindikatoren für eine Blutungkomplikation mit denen für eine Thromboembolie, d. h. Patienten mit erhöhtem Blutungsrisiko haben in der Regel auch ein hohes Thromboembolierisiko. Wegen der geringen Vorhersagekraft und unklaren Konsequenzen einer nicht gegebenen Antikoagulation empfiehlt die ESC-Leitlinie von 2024 keine spezifischen Scores für das Blutungsrisiko als Hilfe für die Indikationsstellung zur Antikoagulation.[4]
Operative Embolieprophylaxe

Bei Patienten mit erhöhtem Blutungsrisiko (HAS-BLED-Score >3) oder Kontraindikation gegen Antikoagulantien besteht die Möglichkeit, das Embolierisiko durch Verschluss des linken Vorhofohrs, der eine typische Quelle für die Entstehung von Embolien ist, zu minimieren. Dafür wird ein Vorhof-Implantat (Schirmchen) mit Hilfe eines Katheters über die Punktion einer großen Vene mittels Durchstossung des Vorhofseptums zum linken Vorhof vorgeschoben. Dort wird das Implantat aufgeklappt und direkt am Zugang zum Vorhofohr platziert. In den folgenden Monaten wächst das Vorhof-Schirmchen ein und wird vollständig von der Herzinnenhaut überzogen. Das Vorhofohr ist damit dauerhaft verschlossen, es können dort keine Blutgerinnsel mehr entstehen. Statt Einnahme eines Antikoagulans reicht langfristig die Einnahme von Thrombozytenaggregationshemmern – allerdings war 2012 nur ein begrenzter Nutzen belegt.[20] Studien bewiesen eine Nicht-Unterlegenheit der Embolieprophylaxe im Vergleich zur oralen Antikoagulation.[21] Eine 2009 veröffentlichte Studie präsentierte ein erhebliches Risiko dieser Prozedur. So kam es bei jedem 20. Patienten zu einem Perikarderguss, jeder 50. Patient benötigte eine offene Herzoperation und 1 % der Patienten erlitt einen durch eine Luftembolie oder ein Blutgerinnsel ausgelösten Schlaganfall.[22]
Minimalinvasive Katheterablation
Immer öfter wird die Pulmonalvenenisolation mittels einer Katheterablation in Betracht gezogen. Mit einem speziellen Katheter wird von den Leistenvenen aus in der betreffenden Vorhofinnenwand eine Narbe gesetzt, um die elektrischen Impulse, die ein Vorhofflimmern auslösen, zu stoppen. Die Narbe wird dem Herzen vor allem durch Hitze zugefügt, jedoch gibt es mittlerweile auch Verfahren, die mit Kälte oder mit Laser arbeiten. Die Ablation liefert vor allem bei Patienten mit anfallsartigem Vorhofflimmern gute Ergebnisse. In einigen Fällen muss die Ablation jedoch mehrmals durchgeführt werden. Die Ablation kommt auch bei jungen Menschen in Betracht, um eine lebenslange mit Nebenwirkungen verbundene Medikation zu vermeiden. Dieser minimalinvasive Eingriff ist verhältnismäßig risikoarm, jedoch kommen gelegentlich auch schwerere Komplikationen wie Perikardtamponade oder Lungenembolie vor.[23] Eine dauerhafte Krankheitsfreiheit ist auch nach einer Katheterablation nicht garantiert.
Nach anfänglich zurückhaltendem Einsatz hat sich die Katheterablation inzwischen als Standardtherapie für Patienten durchgesetzt, die eine antiarrhythmische Medikation nicht vertragen oder bei denen diese nicht ausreichend wirksam ist, nachdem gezeigt werden konnte, dass diese Therapie symptomatisches Vorhofflimmern reduziert und die Lebensqualität verbessert. In mehreren randomisiert-kontrollierten Studien hatte die Katheterablation Vorteile als First-Line-Therapie bei Patienten mit anfallweisem Vorhofflimmern gegenüber einer medikamentösen Therapie. Für anhaltendes Vorhofflimmern konnte diese Überlegenheit der Katheterablation nicht gezeigt werden.[4]
Remove ads
Spezielle Situationen
Zusammenfassung
Kontext
Perioperatives Vorhofflimmern
Besonders nach Operationen am Herzen ist Vorhofflimmern eine häufige Komplikation. Es tritt je nach durchgeführtem Eingriff und Vorschädigung des Herzens mit einer Häufigkeit von 10–77 % meist am zweiten Tag nach der Operation auf. Bei Eingriffen an der Mitralklappe (bis zu 73 %) ist es häufiger als bei Bypass-Operationen (10–33 %), weitere Risikofaktoren sind hohes Alter, ein vergrößerter linker Vorhof, eine lange Operationsdauer, Bluthochdruck und früher schon aufgetretenes Vorhofflimmern. Die Prognose des perioperativen Vorhofflimmerns ist gut: bei etwa 90 % der Patienten kann der Sinusrhythmus wiederhergestellt werden und eine Beeinträchtigung der Überlebenswahrscheinlichkeit konnte nicht festgestellt werden. Zur Vermeidung perioperativen Vorhofflimmerns werden Kalium- und Magnesiuminfusionen sowie Betablocker und andere Antiarrhythmika eingesetzt.
Vorhofflimmern und Genussmittel – Holiday Heart Syndrom
Bei einigen Menschen, auch Herzgesunden, kann Vorhofflimmern durch Alkohol provoziert werden. In einigen Untersuchungen war mehr als die Hälfte der Fälle von paroxysmalem Vorhofflimmern nach Alkoholkonsum aufgetreten. Typischerweise beginnt die Rhythmusstörung wenige Stunden nach Zufuhr einer ungewöhnlich hohen Alkoholdosis, oft in der zweiten Nachthälfte, am Wochenende oder auch nach körperlicher Belastung. Für diese besonders bei jüngeren Männern beobachtete Konstellation wurde in Anlehnung an eine Publikation aus dem Jahr 1983 die Bezeichnung „Holiday Heart Syndrom“ geprägt, weil Vorhofflimmern vor allem nach Alkoholexzessen im Zusammenhang mit Feiertagen auftrat. Bei fast allen Patienten endet die Rhythmusstörung ohne besondere Behandlung innerhalb von 24 Stunden. In der 2004 veröffentlichten Danish Diet Cancer and Health Study konnte für Männer mit einem Alkoholkonsum von mehr als 20 g pro Tag ein um 44 % erhöhtes Risiko für Vorhofflimmern nachgewiesen werden. Männer, die 12 g pro Tag oder weniger tranken, hatten ebenso wie Frauen ein normales Risiko. In einer kontrollierten Studie aus Australien konnte auch nachgewiesen werden, dass bei Patienten, die regelmäßig Alkohol konsumierten, durch eine weitgehende Alkoholabstinenz die Rezidive von Vorhofflimmern vermindert werden können.[24] Der Arzneimittelbrief empfiehlt daher bei paroxysmalem Vorhofflimmern eine Alkoholkarenz. Dies sei verträglicher als eine Dosissteigerung von Antiarrhythmika oder aufwändige Ablationsprozeduren.[25][26]
Der im höheren Promillebereich eintretende Elektrolytverlust, besonders von Mg, sowie die Werte bestimmter Proteine der Herzmuskulatur (Troponine) und Hormone, die den Wasserhaushalt regulieren (natriuretische Peptide), zeigen, ob das Holiday Heart Syndrom oder ein grundsätzlich geschädigtes Herz die zugehörigen Beschwerden wie Atemnot, Schwindel, Brustschmerzen und Herzrasen verursachen.[27][28][29]
Der früher auch als Risiko angesehene Genuss von Kaffee oder Tee hingegen erwies sich in der gleichen Studie im Zusammenhang mit Vorhofflimmern als unbedenklich. Bei regelmäßigem Konsum trat es sogar etwas seltener auf.
Remove ads
Heilungsaussicht
Die Mortalität ist bei Vorhofflimmern etwa doppelt so hoch wie bei Gleichaltrigen mit normalem Herzrhythmus, was allerdings überwiegend oder ausschließlich auf die häufigeren Herzerkrankungen zurückzuführen ist. Im Durchschnitt erleiden jährlich etwa sechs Prozent der Patienten mit Vorhofflimmern einen Schlaganfall, 15–20 % aller Schlaganfälle ereignen sich bei Vorhofflimmern.
Im Jahr 2006 wird mit etwa 2,5 Millionen US-Amerikanern und 4,5 Millionen EU-Bürgern mit Vorhofflimmern gerechnet. Die durch Vorhofflimmern verursachten Kosten werden für die EU-Länder auf 13,5 Milliarden Euro jährlich geschätzt. Die Zahl der Krankenhausaufenthalte wegen Vorhofflimmerns hat von 1996 bis 2006 um 66 % zugenommen.[30]
Vorkommen bei Tieren
Zusammenfassung
Kontext
Bei Hund und Katze tritt Vorhofflimmern mit Frequenzen bis zu 700 Schlägen pro Minute auf. Während es bei Hunden regelmäßig beobachtet werden kann, sind Katzen nur selten davon betroffen.
Hund

Beim Hund sind am häufigsten Angehörige großer Rassen betroffen mit resultierenden Herzschlagfrequenzen von über 230 Schlägen pro Minute. Die Erklärung für die Entstehung sieht man prinzipiell in den gleichen Mechanismen wie bereits oben erläutert. Zusätzlich existiert die Theorie der „kritischen Masse“ des Herzens. Kleine Rassen mit entsprechend kleinen Herzen entwickeln weitaus seltener ein Vorhofflimmern als größere Hunde. Bei einigen Riesenrassen kann ein Vorhofflimmern ohne nachweisbare Grunderkrankung auftreten. Meist erfolgt es jedoch sekundär infolge einer Vergrößerung der Vorhöfe des Herzens. Hierbei übt möglicherweise die Streckung der Vorhofwände einen Einfluss aus. Das bereits oben erwähnte „electrical remodeling“ scheint bei Hunden ausgeprägt zu sein, da ein einmal bestehendes Vorhofflimmern bei vielen Tieren nicht mehr zu beseitigen ist.
Am häufigsten tritt Vorhofflimmern sekundär bei Hunden mit der Grunderkrankung dilatative Kardiomyopathie auf. Als weitere Auslöser kommen Krankheiten mit chronischer Volumenüberlastung des Herzens (Mitralklappeninsuffizienz, nicht behobener persistierender Ductus arteriosus) in Frage. Relativ selten wird idiopathisches Vorhofflimmern gesehen. Koronare Herzerkrankungen oder Bluthochdruck kommen beim Hund im Gegensatz zum Menschen kaum vor und sind daher als Ursache zu vernachlässigen.
Das Therapieziel besteht in der Reduktion der Herzschlagfrequenz auf 100–140 pro Minute in Ruhe. Neben der Behandlung der Grunderkrankung, die im Falle einer dilatativen Kardiomyopathie als häufigstem Auslöser in der Verabreichung von Pimobendan beim Hund besteht, werden Medikamente wie Digitalis, Atenolol oder Diltiazem bei Hund und Katze zur Reduzierung der Herzfrequenz verabreicht. Eine Embolieprophylaxe ist beim Hund nicht erforderlich.
Katze
Bei Katzen wird ein Vorhofflimmern wesentlich seltener festgestellt, auch hier im Wesentlichen in der Folge einer übermäßigen Vergrößerung der Vorhöfe, die meist auf einer Kardiomyopathie (meist hypertroph, seltener restriktiv, ganz selten dilatativ) beruht. Die resultierende Herzschlagfrequenz kann 320 pro Minute erreichen. Therapeutisch kommen die oben beschriebenen Medikamente zum Einsatz. Daneben ist eine Embolieprophylaxe (meist mit Acetylsalicylsäure) zwingend nötig, um das bei Katzen hohe Risiko einer Embolie der Aortenendaufzweigung (sogenannter reitender Aortenthrombus, → Ischämische Myopathie der Katze), der Nierengefäße, der Mesenterialgefäße (Arteria mesenterica cranialis und caudalis) oder der rechten Unterschlüsselbeinarterie zu vermeiden.
Remove ads
Siehe auch
Literatur
- Isabelle C. Van Gelder et al.: 2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). In: European Heart Journal. Band 45, 2024, S. 3314–3414, doi:10.1093/eurheartj/ehae176.
- Philip R. Fox, David Sisson, Sydney N. Moïse et al: Textbook of Canine and Feline Cardiology. 2. Auflage. Saunders, Philadelphia u. a. 1999, ISBN 0-7216-4044-3, S. 331–391.
- Wilhelm Haverkamp: Vorhofflimmern up to date: Diagnostik / Therapie / Behandlung von speziellen Fällen. close2real Verlag, Berlin 2018, ISBN 978-3-00-058868-6.
Weblinks
- Kompetenznetz Vorhofflimmern – Nationaler Zusammenschluss von Internisten, Kardiologen und Herzchirurgen zur Entwicklung neuer Methoden in der Diagnose und der Therapie von Vorhofflimmern
- CHA2DS2-VASc-Score-Rechner
- L. Brent Mitchell: Vorhofflimmern. MSD Manuals, 1. Januar 2023, abgerufen am 1. Juni 2024.
Einzelnachweise
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads
