From Wikipedia, the free encyclopedia
Սրտի կանգ, արյան շրջանառության հանկարծակի դադար, որը զարգանում է սրտի պոմպային գործառույթի անբավարարության հետևանքով[2]։ Ախտանիշները ներառում են գիտակցության կորուստ, շնչառության խանգարում կամ բացակայություն[2][3]։ Որոշ դեպքերում կարող են ի հայտ գալ ցավ կրծքավանդակում, հևոց կամ սրտխառնոց։ Բուժօգնության բացակայության դեպքում րոպեների ընթացքում վրա է հասնում մահ[2]։
| Սրտի կանգ | |
|---|---|
 | |
| Տեսակ | կրծքավանդակի հիվանդություն, մահվան պատճառ և հիվանդության կարգ |
| Հիվանդության ախտանշաններ | Սրտային անբավարարություն[1] |
| Բժշկական մասնագիտություն | սրտաբանություն և անհետաձգելի բժշկություն |
Սրտի կանգի ամենահաճախակի պատճառը պսակաձև զարկերակների հիվանդությունն է[4]։ Ավելի հազվադեպ պատճառներից են արյան մեծածավալ կորուստները, թթվածնաքաղցը, հիպոկալեմիան (արյան մեջ կալիումի ցածր մակարդակ), սրտային անբավարարությունը կամ ինտենսիվ ֆիզիկական ծանրաբեռնվածությունը[4]։ Մի շարք ժառանգական խանգարումներ կարող են բարձրացնել սրտի կանգի ռիսկը, ներառյալ երկար QT համախտանիշը[4]։ Սրտի ռիթմը սկզբում փորոքային ֆիբրիլյացիայի (շողացման) ձևով է[4]։ Ախտորոշումը դրվում է անոթազարկի բացակայության հայտնաբերման դեպքում։ Չնայած սրտի կանգի պատճառներ կարող են լինել սրտամկանի կաթվածը կամ սրտային անբավարարությունը,
Նախազգուշացնող ախտանիշերը բացակայում են մոտավորապես 50% դեպքերում[5]։ Իսկ ի հայտ եկած ախտանիշները հիմնականում լինում են ոչ սպեցիֆիկ, այսինքն կարող են ի հայտ գալ նաև այլ ախտաբանական վիճակներում։ Դրանցից են նոր կամ վատթարացած ցավ կրծքավանդակում, հոգնածություն, ուշաթափություններ, գլխապտույտ, հևոց, թուլություն և փսխում[6]։ Սրտի կանգի դեպքում ամենաակնհայտ նշանը տուժածի մոտ շոշափելի անոթազարկի բացակայությունը։ Տուժածն արագորեն կորցնում է գիտակցությունը և դադարում է շնչել, քանի որ դադարում է ուղեղային պերֆուզիան (ուղեղի արյան մատակարարումը)։ Սրտի կանգի հիմնական չափորոշիչը, ի հակադրություն շնչառության կանգի, որի դեպքում լինում են շատ նման ախտանիշներ, արյան շրջանառության բացակայությունն է. թերևս դրա որոշման մի շարք եղանակներ կան։ մոտալուտ մահվան ապրումները հիշատակվում են սրտի կանգից փրկվածների 10-20%-ի մոտ[7]։
Անմիջապես սկսած որոշ միջամտություններ կարող են սրտի աշխատանքը վերականգնել, սակայն առանց նման միջամտության մահը անխուսափելի է[8]։ Որոշ դեպքերում սրտի կանգը հանդիսանում է ծանր հիվանդության ելք, որի դեպքում մահը սպասելի է[9]։

Սրտի հանկարծակի կանգը (ՍՀԿ) և հանկարծակի սրտային մահը(ՀՍՄ) զարգանում են, երբ սիրտը միանգամից սկսում է կծկվել անկանոն ռիթմով (առիթմիա)։ Առանց սրտամկանի համաձայնեցված էլեկտրական ակտիվության տեղի չեն ունենում փորոքների անընդհատ կծկումներ, որն էլ բերում է սրտի՝ բավարար սրտային արտամղում (արյան արտամղումը սրտից դեպի մնացած օրգաններ) իրականացնելու անկարողության[10]։ Առիթմիաների շատ տեսակներ կան, սակայն ՍՀԿ-ի և ՀՍՄ-ի դեպքում ամենաշատը գրանցվում են փորոքային տախիկարդիա (հաճախասրտություն) կամ փորոքների ֆիբրիլյացիա (շողացում)[11]։
Սրտի հանկարծակի կանգի կարող են բերել սրտային և ոչ սրտային հետևյալ պատճառները.
Պսակաձև զարկերակների հիվանդությունը (ՊԶՀ), կամ սրտի իշեմիկ հիվանդությունը (ՍԻՀ) պատասխանատու է հանկարծակի սրտային մահվան 62-70% դեպքերում։ ՊԶՀ-ը 40-ից ցածր տարիքային խմբում ավելի հազվադեպ պատճառ է։
Դեպքերը ցույց են տվել, որ հանկարծակի սրտային մահվան հետմահու հետազոտությունների ամենահաճախակի եզրակացությունը խոշոր պսակաձև զարկերակներից մեկի՝ գոնե մեկ սեգմենտի (հատվածի), քրոնիկական, բարձր աստիճանի ստենոզն (նեղացում) է։ Դրանք այն զարկերակներն են, որոնք ապահովում են սրտամկանի արյունամատակարարումը։
Պսակաձև զարկերակների հիվանդության հետ առնչություն չունեցող սրտի կառուցվածքային հիվանդությունը (օրինակ՝ հիպերտրոֆիկ կարդիոմիոպաթիա, պսակաձև զարկերակների բնածին անոմալիաներ, միոկարդիտներ) կազմում են բոլոր հանկարծակի սրտային մահվան դեպքերի 10%-ը։ Դրանց օրինակներ են կարդիպոմիոպաթիաները, սրտի ռիթմի խանգարումները, միոկարդիտները, սրտի գերճնշումային (հիպերտենզիվ) հիվանդությունը և կանգային սրտային անբավարարությունը։
Ձախ փորոքի հիպերտրոֆիան (գերաճը) հավանաբար հասուն ազգաբնակչության շրջանում հանկարծակի սրտային մահվան գլխավոր պատճառն է։ Դրա հիմնական պատճառը երկար տարիներ ձգվող բարձր զարկերակային ճնշումն է, որը բերում է ձախ փորոքի երկրորդային վնասման, իսկ վերջինս իրականացնում է սրտի հիմնական պոմպային ֆունկցիան։
Միացյալ Նահանգներում հանկարծակի սրտային մահվան 1999 թվականի վերլուծությունը ի հայտ բերեց, որ ձախ փորոքի հիպերտրոֆիան կազմում է բոլոր հանկարծակի սրտային մահվան դեպքերի 30%-ը՝ 30 տարեկանից ցածր տարիքային խմբում։ Ռազմական հավաքագրվողների (18-35 տարեկան) մի հետազոտություն ի հայտ բերեց,որ այդ պատճառը կազմում է դեպքերի 40%-ը։
Կանգային սրտային անբավարարությունը բարձրացնում է հանկարծակի սրտային մահվան ռիսկը 5 անգամ։
Առիթմիաները, որոնք հետևանք չեն սրտի կառուցվածքային հիվանդության, կազմում են հանկարծակի սրտային մահվան 5-10%-ը[12][13]։ Հանկարծակի սրտային մահվան հետ կապված առիթմիկ համախտանիշներ են. երկար QT համախտանիշ, Վոլֆ-Պարկինսոն-Ուայթի համախտանիշ, Կատեխոլամինէրգիկ պոլիմորֆ փորոքային տախիկարդիա (հաճախասրտությու))[10]։
Երկար QT համախտանիշը երիտասարդների մոտ մահվան հաճախակի հիշատակվող պատճառ է, հանդիպում է ամեն 5000-7000 նորածիններից մեկի մոտ և պատասխանատու է շտապ օգնության ծառայության սրտի կանգի 300 000 դեպքերից 3000-ում[14]։ Այս վիճակները բոլոր սրտի կանգից առաջացած մահվան դեպքերի մի մասն են կազմում, բայց դրանք կարող են հայտնաբերվել սրտի կանգից առաջ և բուժվել։
Ոչ սրտային պատճառներից առաջացած սրտի հանկարծակի կանգը (ՍՀԿ) կազմում է դեպքերի մնացած 15-25%-ը[13][15]։
Ոչ սրտային ամենահաճախակի պատճառներն են վնասվածքները, արյունահոսությունը (ինչպես օրինակ ստամոքս-աղիքային արյունահոսություններըը, աորտայի պատռումը կամ ներգանգային արյունահոսությունըը), թմրամիջոցների գերդոզավորումըը, ջրահեղձումը և թոքային էմբոլիան[16]։ Սրտի կանգ կարող է առաջանալ նաև թունավորման արդյունքում (օրինակ՝ մեդուզաների որոշակի տեսակների խայթից)։
«Հ-եր և Թ-եր»-ը մնեմոնիկ անվանում է, որպեսզի սրտի կանգի հավանական բուժվող կամ դարձելի պատճառները հեշտությամբ հիշվեն։
Հ-եր
Թ/Տ-եր
Հանկարծակի սրտային մահվան ռիսկի գործոնները նման են պսակաձև զարկերակների հիվանդության ռիսկի գործոններին, ներառում են տարիքը, ծխախոտամոլությունը, բարձր զարկերակային ճնշումը, խոլեստերինի բարձր մակարդակը արյան մեջ, ցածր ֆիզիկական ակտիվությունը, ճարպակալումը, դիաբետը և ընտանեկան անամնեզ[17]։ Նախկինում ունեցած սրտի հանկարծակի կանգի նոպաները նույնպես մեծացնում են հետագա դրվագների առաջացման ռիսկը[18]։
Ծխախոտ ծխողները, ովքեր ունեն նաև պսակաձև զարկերակների հիվանդություն, ունեն սրտային հանակարծակի մահվան 2-3 անգամ բարձր ռիսկ 30-59 տարեկան հասակում։ Այդ տարիքից բարձր խմբում նախկին ծխողների ռիսկը մոտ է երբեք չծխած մարդկանց ռիսկին[5][19]։
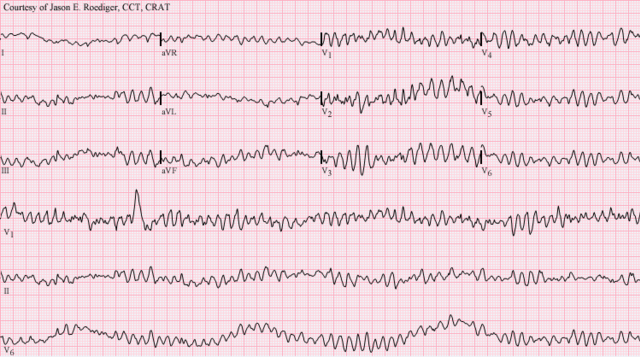
Հանկարծակի սրտային մահվան դեպքերի մեծ մասում հիմնական մեխանիզմը փորոքների ֆիբրիլյացիան (շողացումն) է[4]։ Ժառանգական գործոններով պայմանավորված (օրինակ՝ իոնական անցուղիները կոդավորող գեների մուտացիաներ) կառուցվածքային փոփոխությունները սրտում չեն կարող բացատրել սրտի կանգի հանկարծակիությունը[20]։ Հանկարծակի սրտային մահը կարող է նաև լինել էլեկտրամեխանիկական դիսոցիացիայի և բրադիառիթմիաների հետևանք[21][22]։
Սրտի կանգը հավասար է կլինիկական մահվան։ Սրտի կանգը սովորաբար ախտորոշվում է կլինիկորեն՝ պուլսի բացակայությամբ։ Շատ դեպքերում սրտի կանգի ախտորոշման համար քնային զարկերակի վրա անոթազարկի բացակայությունը ոսկե չափորոշիչ է, քանի որ ծայրամասային անոթազարկը կարող է բացակայել նաև այլ պատճառներից (օրինակ՝ շոկ) կամ ուղղակի օգնություն ցուցաբերողի բացթողում լինել։ Չնայած ամենին, օգնություն ցուցաբերողը հաճակ սխալ է ստուգում քնային անոթազարկը, անհետաձգելի օգնության բաժանմունքում բուժանձնակազմի կողմից[23], ինչպես նաև դեպքի վայրում՝ օգնողի կողմից[24]։
Այս մեթոդի ոչ ճշգրիտ լինելու պատճառով որոշ առողջապահական մարմիններ, ինչպիսին է Վերակենդանացման Եվրոպական Խորհուրդը (ՎԵԽ), իջեցրել է այս մեթոդի կարևորությունը։ Վերակենդանացման Խորհուրդը (Միացյալ Թագավորություն), համաձայնելով ՎԵԽ-ի և Սրտի Ամերիկան Ասոցիացիայի հանձնարարականների հետ, ենթադրում է, որ քնային անոթազարկի ստուգման մեթոդը պետք է կիրառվի միայն համապատասխան վերապատրաստմամբ և փորձառու բուժանձնակազմի կողմից՝ օգտագործելով զուգահեռաբար այլ նշաններ, ինչպես օրինակ ագոնալ շնչառությունը[25]։
Արյան շրջանառության ստուգման այլ մեթոդներ նույնպես առաջարկվել են։ Ըստ Վերակենդանացման Միջազգային Միացյալ Կոմիտեի 2000 թվականի ուղեցույցի հանձնարարականների, օգնություն ցուցաբերողը (փրկարարը) պետք է ուշադրություն դարձնի «արյան շրջանառության նշաններին», բայց այդտեղ չի նշվում անոթազարկի ստուգումը[26]։ Այդ նշանները ընդգրկում են հազը, ցնցումանման շարժումներ, մաշկի գույնը, մարմնի շարժումները[27]։ Այնուամենայնիվ, քանի որ ըստ ապացույցների այս ուղեցույցները ոչ արդյունավետ են, համաձայն այդ նույն մարմնի ներկայիս ուղեցույցների սրտի կանգ ախտորոշում դրվում է բոլոր այն դեպքերում, երբ տուժածը անգիտակից է և ունի շնչառության խանգարում[26]։
Կլինիցիստները դասակարգում են սրտի կանգը հետևայալ տիպերի՝ շոկի ենթարկվող և չենթարկվող, ինչը որոշվում է ԷՍԳ- ով։ Այս դասակարգումը կախված է նրանից, թե արդյոք առիթմիան բուժելի է դեֆիբրիլյացիայով, թե ոչ[25]։ Շոկի ենթարկվող ռիթմերն են փորոքային ֆիբրիլյացիան և առանց պուլս փորոքային հաճախասրտությունը, իսկ շոկի չենթարկվողները՝ ասիստոլիան և առանց պուլս էլեկտրական ակտիվությունը[28]։
Քանի որ սրտի կանգի բարեհաջող ելքը քիչ հավանական է, ջանքեր են դրվում, որպեսզի հայտնաբերվեն սրտի կանգը կանխարգելող արդյունավետ գործելակերպեր։ Քանի որ սրտի կանգի առաջնային պատճառը սրտի իշեմիկ հիվանդությունն է, խրախուսվում է առողջ սննդակարգը, բավարար ֆիզիկական ակտիվությունը և ծխելը թողնելը։ Սիրտանոթային հիվանդությունների ռիսկեր ունեցող մարդկանց խորհուրդ է տրվում վերահսկել արյան զարկերակային ճնշումը և խոլեստերինի մակարդակը, օգտվել այլ բժշկա-թերապևտիկ միջոցառումներից։ Ըստ Կոքրան կազմակերպության (Cochrane) 2016 թվականին հրատարակված վերանայման ի հայտ է բերվել է միջին որակի ապացուցողական տվյալ, ըստ որի զարկերակային ճնշումն իջեցնող դեղամիջոցները չեն իջեցնում հանկարծակի սրտային մահվան ռիսկը[29]։

Իմպլանտացվող կարդիովերտեր դեֆիբրիլյատորը (ԻԿԴ) մարտկոցով լիցքավորվող սարք է, որը վերահսկում է էլեկտրական ակտիվությունը սրտում և առիթմիայի կամ ասիստոլիայի հայտնաբերման պարագայում ունակ է ապահովել էլեկտրական շոկ՝ ոչ նորմալ ռիթմի վերացման համար։ ԻԿԴ-երը կիրառվում են՝ կանխարգելելու հանկարծակի սրտային մահը այն մարդկանց մոտ, որոնք նախկինում ունեցել են սրտի հանկարծակի կանգի դրվագ, որն առաջացել է փորոքների ֆիբրիլյացիայի (շողացման) կամ փորոքային տախիկարդիայի (հաճախասրտության) հետևանքով (երկրորդային կանխարգելում)[30]։ ԻԿԴ-ները կանխարգելիչ նպատակով կիրառվում են նաև բարձր ռիսկի պացիենտների խմբերում (առաջնային կանխարգելում)[31]։
Անցկացվել են շատ հետազոտություններ հանկարծակի սրտային մահվան երկրորդային կանխարգելման համար ԻԿԴ-ների կիրառման վերաբերյալ։ Այդ հետազոտությունները ցույց են տվել ԻԿԴ-ների արդյունավետությունը հակաառիթմիկ դեղերի համեմատ՝ ապրելիության բարելավելու առումով[30]։ ԻԿԴ-ով բուժումը բերում է առիթմիայից առաջացած մահվան հարաբերական ռիսկի նվազման 50%-ով, և 25% հարաբերական ռիսկի նվազման, երբ հաշվի են առնվում մահվան բոլոր պատճառները[32]։
Մի շարք խոշոր հետազոտություններ ցույց են տվել ապրելիության նման բարելավում նաև բարձր ռիսկի խմբերի պացիենտների մոտ, ԻԿԴ-ով սրտային հանակարծակի մահվան առաջնային կանխարգելման համար։ Բարձր ռիսկի խմբում ներառված էին ծանր իշեմիկ կարդիոմիոպաթիայով (որը բնորոշվում է նվազած ձախ փորոքի արտամղման ֆրակցիայով (ՁՓԱՖ) պացիենտները)[30][31]։
Հանկարծակի սրտային մահվան կանխարգելման նպատակով խրախուսվում է ծովամթերքում առկա օմեգա-3 պոլիչհագեցած ճարպաթթուների (ՊՉՃԹ) օգտագործումը, դրանց՝ տրիգլիցերիդների մակարդակը իջեցնելու, առիթմիաները կանխելու, թրոմբոցիտների ագրեգացիան նվազեցնելու և զարկերակային ճնշումն իջեցնելու հավանական ազդեցությունների համար[33]։ Այնուամենայնիվ, վերջին համակարգային վերանայման համաձայն օմեգա-3 ՊՉՃԹ-երը չեն ասոցացվում հանկարծակի սրտային մահվան ցածր ռիսկի հետ[34]։
Սրտի հանկարծակի կանգը կարող է բուժվել վերակենդանացման միջոցառումների միջոցով։ Դրա կատարման համար սովորաբար կիրառվում են հիմնականում «Basic Life Support (BLS)/advanced cardiac life support» (ACLS)[26] «Pediatric advanced life support» (PALS)[35] կամ «Neonatal resuscitation program» (NRP) ուղեցույցները։
Սիրտ-թոքային վերակենդանացումը (ՍԹՎ) սրտի կանգի վարման հիմնական մասն է։ Խորհուրդ է տրվում այն սկսել հնարավորինս վաղ և ընդհատումները լինեն առավելագույնս կարճաժամկետ։ ՍԹՎ-ի բաղադրիչը, որն իսկապես ունի մեծ ազդեցություն վերջնական արդյունքների վրա, կրծքավանդակի սեղմումներն են։ Առաջին բուժօգնություն ցուցաբերողի կողմից ճշգրտորեն կատարված ՍԹՎ-ն բերում է ապրելիության մեծացման. այնուամենայնիվ այն կատարվում է արտահիվանդանոցային պայմաններում սրտի կանգերի 30%-ից քիչ դեպերում (2007թվական)[36]։ Եթե տեխնիկապես ճիշտ կատարված ՍԹՎ-ն չի բերում սպոնտան արյան շրջանառության վերականգնման և տուժածի մոտ պահպանվում է ասիստոլիա, ողջամիտ է դադարեցնել ՍԹՎ-ն և հայտնել մահը 20 րոպե անց[37]։ Բացառություններ են կազմում հիպոթերմիայի մեջ գտնվող կամ ջրահեղձ եղած տուժածները[37]։ Ավելի երկար ՍԹՎ ողջամիտ է կատարել, եթե սրտի կանգը առաջացել է հիվանդանոցում[38]։ Դեպքի վայրում ականատեսի կողմից ցուցաբերվող ՍԹՎ-ն մինչև շտապ օգնության ժամանումը նույնպես լավացնում է ելքը[39]։ Շնչառությունն ապահովելու համար կարող ենք օգտագործել կամ Ամբուի պարկ (փականային պարկ և դիմակ) կամ կատարել շնչափողի ինտուբացիա[40]։ Սովորաբար ՍԹՎ-ի ժամանակ տուժածին ապահովում են բարձր կոնցենտրացիայով թթվածնով[40]։
Շնչափողի ինտուբացիան ըստ փորձերի արդյունքների չի լավացնում սրտի կանգի ելքը[36], իսկ արտահիվանդանոցային պայմաններում կատարվելու դեպքում ելքը կարող է վատանալ[41]։ Շտապ օգնության ծառայության կողմից կատարվելու դեպքում ավելի լավ արդյունքներ ստացվում են, երբ կրծքավանդակի 30 սեղմումները ընդմիջվում են 2 ներփչումներով, քան այն դեպքում, երբ կատարվում են կրծքավանդակի սեղմումները և ներփչումները միաժամանակ[42]։
Դեպքի վայրում ականատեսի կողմից կատարված, միայն կրծքավանդակի սեղմումները ներառող ՍԹՎ-ն ունի ավելի լավ ելքեր, քան ստանդարտ կատարված ՍԹՎ-ն՝ սրտի հիվանդությունների պատճառով զարգացած սրտի կանգի դեպքում[42]։ Կրծքավանդակի մեխանիկական սեղմող ապարատի և ձեռքով կատարված սեղմումների վերջնական ելքերը չեն տարբերվում[43]։ Դեռ պարզ չէ, արդյոք դեֆիբրիլյացիայից առաջ մի քանի րոպե կատարված ՍԹՎ-ն և առանց վերջինս կատարելու անմիջապես արված դեֆիբրիլյացիան ունեն արդյունքների տարբերություններ[44]։ Եթե սրտի կանգը զարգանում է հղիության 20 շաբաթականից հետո, անհրաժեշտ է, որպեսզի ՍԹՎ-ի ընթացքում արգանդը տեղաշարժվի և պահվի ձախ կողմում[45]։ Եթե անոթազարկը չի վերականգնվում 4 րոպե կատարված վերակենդանացման ընթացքում, ցուցված է Կեսարյան հատում[45]։

Դեֆիբրիլյացիան ցուցված է ռիթմի որոշակի շեղումների ժամանակ։ Դրանք են փորոքների ֆիբրիլյացիան (շողացումը) և առանց անոթազարկի փորոքային տախիկարդիան (հաճախասրտությունը)։ Երեխաների դեպքում դեֆիբրիլյացիան կատարվում է 2-4 Ջ/կգ էներգիայով[43]։
Ի հավելումն, օգտագործվում են հանրային հասանելիության դեֆիբրիլյատորներ։ Դրա մեջ մտնում են հանրային վայրերում ավտոմատ արտաքին դեֆիբրիլյատորի առկայությունը, և դրանց օգտագործման համար վերապատրաստող անձնակազմը։ Դա թույլ է տալիս իրականացնել դեֆիբրիլյացիա մինչև շտապ օգնության ժամանումը և բարձրացնել ապրելիությունը։ Որոշ ավտոմատ դեֆիբրիլյատորներ անգամ կարողանում են գնահատել կատարված կրծքավանդակի սեղմումների որակը, քաջալերելով օգնություն ցուցաբերողին՝ բավարար չափով կատարել սեղմումը՝ արյունը շրջանառության մեջ դնելու համար[46]։ Նաև ցույց է տրվել, որ հեռավոր վայրերում սրտի կանգի ելքերը լինում են ավելի վատ[47]։

2016 թվականի ուղեցույցների մեջ ներառված դեղորայքը չի ցուցաբերել ապրելիության բարելավում դուրս գրվելու պահին՝ արտահիվանդանոցային սրտի կանգի դեպքում։ Դա ներառում է էպինեֆրին (ադրենալին), ատրոպին, լիդոկային և ամիոդարոն[48][49][50][51]։ Էպինեֆրինը հանձնարարվում է կիրառել յուրաքանչյուր 5 րոպեն մեկ[40]։ Վազոպրեսինը, համեմատած էպինեֆրինի հետ, չի վատացնում կամ լավացնում ելքը[40]։ Էպինեֆրինի,վազոպրեսինի և մեթիլպրեդնիզոլոնի զուգակցումը բերում է ելքի բարելավման[52]։
Էպինեֆրինը բարելավում է կարճաժամկետ ելքերը, ինչպիսին է սպոնտան արյան շրջանառության վերականգնումը[53]։ Երկարաժամկետ օգուտի բացակայությունը կարող է լինել էպինեֆրինի ուշացած կիրառման դեպքում[54]։ Չնայած երեխաների մոտ դրա կիրառման վերաբերյալ չկան ապացուցողական տվյալներ, այնուամենայնիվ ուղեցույցները դրա կիրառումը համարում են ողջամիտ[43]։ Լիդոկայինը և ամիոդարոնը նույնպես համարվում են ողջամիտ երեխաների մոտ սրտի կանգի դեպքում, երբ առկա է էլեկտրական շոկին ենթարկվող ռիթմ[40][43]։ Նատրիումի բիկարբոնատի կամ կալցիումի համընդհանուր կիրառումը չի հանձնարարվում[40][55]։
Սրտի Ամերիկյան Ասոցիացիայի 2010 թվականի հանձնարարականները առանց անոթազարկի էլեկտրական ակտիվության և ասիստոլիայի դեպքերում ատրոպինի կիրառման հանձնարարականներ այլևս չեն պարունակում, քանի որ դեռ չկան դրա կիրառության արդյունավետության մասին ապացուցողական տվյալներ[56]։ Դեֆիբրիլյատորի կիրառմամբ փորոքային տախիկարդիայի (հաճախասրտության) և փորոքների ֆիբրիլյացիայի (շողացման) բուժման ոչ արդյունավետության պարագայում չկան տվյալներ նաև լիդոկայինի և ամիոդարոնի կիրառման՝ դուրս գրման պահին ապրելիության բարելավման վերաբերյալ, չնայած դրանք բարելավում են ապրելիությունը ընդունման պահին[57]։
Եթե հաստատվել է, որ սրտի կանգի պատճառը թոքային էմբոլիան է, ապա թրոմբոլիտիկների կիրառումը ողջամիտ է[45][58]։ Նալոքսոնի կիրառումը օփիոիդներից առաջացած սրտի կանգի դեպքում դեռ չունի հստակ ապացուցողական հիմք, սակայն կարող է այնուամենայնիվ կիրառվել[45]։ Տեղային անզգայացնող նյութերից առաջացած սրտի կանգի դեպքում կարող է կիրառվել լիպիդային էմուլսիա[45]։
Սրտի կանգից հետո սպոնտան արյան շրջանառության, բայց ոչ գիտակցության վերականգնման պարագայում, մեծահասակ պացիենտների մոտ մարմնի սառեցումը բերում է ելքի բարելավման[59]։ Այդ միջամտությունը կոչվում է ջերմաստիճանի թիրախային կառավարում (նախկինում այն կոչվում էր բուժական հիպոթերմիա)։ Մարմինը սառեցվում է 24-ժամվա ընթացքում, որպես թիրախային ջերմաստիճան ընդունելով 32-36 °C[60]։ Մարմինը սառեցնելու մի քանի եղանակներ կան, ինչպիսիք են սառցե պարկերը և սառը ջրով լցված խողովակների շրջանառող համակարգը։ Այնուհետև մարմինը աստիճանաբար տաքացվում է հաջորդ 12-24 ժամերի ընթացքում[61]։
Վերջերս կատարված մետա-անալիզը հայտնաբերել է, որ արտահիվանդանոցային սրտի կանգից հետո բուժական հիպոթերմիայի կիրառումը բերում է բարելավված ապրելիության և ավելի լավ նյարդաբանական ելքերի[59]։
Որոշ մարդիկ նախընտրում են կյանքի վերջում չենթարկվել «ագրեսիվ» միջամտությունների։ «Չվերակենդանացնելու» որոշումը նշանակում է, որ սրտի կանգի պարագայում մարդը չի ցանկանում ենթարկվել սիրտ-թոքային վերակենդանացման միջոցառումներին[62]։ Այլ որոշումներից են շնչառական անբավարարության պարագայում շնչափողի ինտուբացիա չիրականացնելու ցանկությունը[63]։
Որոշ միություններ առաջարկում են օգտագործել փրկության շղթա։ Շղթան կազմված է հետևյալ կետերից․
Եթե մեկ կամ մի քանի քայլեր բաց են թողնվում կամ ուշանում են, ողջ մնալու շանսերը կտրուկ նվազում են։
Էքստրակորպորալ թաղանթային օքսիգենացիայի սարքերը ավելի արդյունավետ են ներհիվանդանոցային սրտի կանգերի դեպքում[65]։ Սրտային կաթետերիզացիան բարելավում է արտահիվանդանոցային սրտի կանգերի ելքերը[66]։ Այն խորհուրդ է տրվում իրականացնել այն հիվանդների մոտ, ովքեր ունեցել են ST էլևացիա[40]։ Պրեկորդիալ հարվածը կարելի է իրականացնել, եթե իրականացնողը ներկա է եղել սրտի կանգի առաջացման պահին[67]։
Արտահիվանդանոցային սրտի կանգի պարագայում կենդանի մնալու հավանականությունը 10% է[68][69]։ Այդ դեպքերի 70%-ը պատահում են տանը և այդ դեպքում ապրելիությունը կազմում է 6%[70][71]։ Ներհիվանդանոցային սրտի կանգի դեպքում ապրելիությունը 24% Է[72]։ Երեխաների ապրելիությունը սրտի կանգի դեպքում Հյուսիսային Ամերիկայում կազմում է 3-16%։ Ներհիվանդանոցային սրտի կանգի դեպքում դուրս գրման պահին ապրելիությունը կազմում է 22%, իսկ նյարդաբանական ելքերը լավ են[73]։
Կանխատեսումը գնահատվում է սրտի կանգից 72 և ավել ժամ անց[74]։ Ապրելիության մակարդակը բարձր է այն դեպքերում, երբ մեկը տեսնում է, թե ինչպես է ուշագնաց լինում տուժածը և կիրառում է ՍԹՎ, կամ այն դեպքերում, երբ գնահատման պահին գրանցվում է փորոքների ֆիբրիլյացիա (շողացում) կամ տախիկարդիա(հաճախասրտություն)[75]։ Վերքին 2 առիթմիաների դեպքում ապրելիությունը կազմում է 15-23%[75]։ Կանանց ապրելիությունը ավելի բարձր է, քան տղամարդկանցը[76]։
1997 թվականի մի գիտական վերլուծություն գնահատում է դուրս գրման պահին ապրելիությունը 14%, չնայած տարբեր հետազոտությունների տվյալներով այդ թիվը տատանվում է 0-28% սահմաններում[77]։ 70 տարեկանից բարձր մարդկանց մոտ ներհիվանդանոցային սրտի կանգի դեպքում դուրս գրման ապրելիությունը ցածր է 20%-ից[78]։
Ըստ մեկ այլ հետազոտության, արտահիվանդանոցային սրտի կանգի դեպքում, երբ վերակենդանացում իրականացվել է շտապ օգնության ծառայության կողմից, ապրելիությունը հիվանդանոց ընդունման պահին կազմում է 14,6%։ Նրանցից 59%-ը մահացել է հիվանդանոցում լինելու ընթացքում, նրանց կեսը՝ առաջին 24 ժամվա ընթացքում։ 46%-ը կենդանի է մնացել մինչև հիվանդանոցից դուրս գրվելը։ Սրանից ելնելով, սրտի կանգի դեպքում ընդհանուր ապրելիությունը կազմում է 6,8%։ Նրանցից 89%-ը ունեցել են նորմալ ուղեղային գործառույթ կամ թեթև նյարդաբանական ախտանիշներ, 8,5%-ը ունեցել է միջին ծանրության խանգարումներ, և 2%-ը՝ լուրջ նյարդաբանական խանգարումներ։ Հիվանդանոցից դուրս գրված մարդիկ, ըստ այդ հետազոտության հետագա դիտարկումների, տարիներ անց դեռ ապրում էին[79]։
Համաձայն մահվան փաստաթղթերի, արևմտյան երկրներում հանկարծակի սրտային մահը կազմում է բոլոր մահերի 15%-ը[80]։ Միացյալ Նահանգներում մեծահասակների շրջանում տարեկան գրանցվում է 326 000 արտահիվանդանոցային սրտի կանգի և 209 000 ներհիվանդանոցային սրտի կանգի դեպքեր[40]։ Ֆրեմինգեմյան հետազոտության տվյալներով կյանքի ընթացքում սրտի կանգի զարգացման ռիսկը 3 անգամ բարձր է տղամարդկանց մոտ (12,3%), քան կանանց մոտ(4,2%[81])։ Այնուամենայնիվ, 85 տարեկանից հետո այդ տարբերությունն անհետանում է[80]։
Միացյալ Նահանգներում 12 000 հղիություններից մեկի ժամանակ դիտվում է սրտի կանգ, և 1,8 սրտի կանգի դեպք՝ կենդանածնության պարագայում[45]։ Կանադայում այդ թվերն ավելի փոքր են[45]։
Շատ հրապարակումներում բացահայտ կամ ակնարկի տեսքով նշված «հանկարծակի սրտայի մահ» արտահայտության իմաստը մահն է, որն առաջացել է սրտային պատճառներից[82]։ Այնուամենայնիվ, երբեմն բժիշկները հանկարծակի սրտային մահ անվանում են սրտի կանգը, անգամ եթե մարդը կենդանի է մնում։ Այսպիսով, կարելի է կենդանի մարդու վերաբերյալ լսել, որ նա «նախկինում ունեցել է հանկարծակի սրտային մահվան դրվագներ»[83]։
2006 թվականին Սրտի Ամերիկյան Ասոցիացիան սրտի հանկարծակի կանգի և հանկարծակի սրտային մահվան համար ներկայացրել է հետևյալ սահմանումները. «Սրտի կանգը սրտի գործունեության հանկարծակի ընդհատումն է. տուժածը դառնում է անգիտակից, առանց նորմալ շնչառության և արյան շրջանառության նշանների։ Եթե անմիջապես գործի չեն դրվում համապատասխան միջոցառումներ, զարգանում է հանկարծակի մահ։ Սրտի կանգ եզրույթը պետք է կիրառվի վերոնշյալ իրավիճակը նկարագրելու համար, երբ սրտի աշխատանքը վերականգնվում է ՍԹՎ-ի և / կամ դեֆիբրիլյացիայի, կամ կարդիովերսիայի, կամ սրտի ռիթմավարի օգտագործումով։ Հանկարծակի սրտային մահ եզրույթը չպետք է կիրառել, եթե դեպքը չի ավարտվել մահվամբ[84]։»
Որոշ բժշկական հաստատություններում առկա է այսպես կոչված դադաղ կոդ, երբ բժիշկները մտածված ուշացնում են կամ չեն իրականացնում ՍԹՎ այն դեպքերում, երբ հիվանդի համար անիմաստ է լինում դրա իրականացումը[85][86]։ Սա շատ հակասական է և արգելված է որոշ վայրերում[87]։
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.