トップQs
タイムライン
チャット
視点
食物アレルギー
食物に対する免疫反応の異常 ウィキペディアから
Remove ads
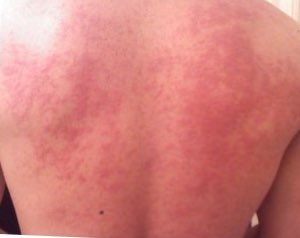
食物アレルギー(しょくもつアレルギー、英語: Food allergy)は、特定の食物を摂取した後に、免疫学的機序を介して起こる、生体にとって不利益なアレルギー症状の総称である。
概要
多くの食品がアレルゲンとしてアレルギーを発症しうる。重症度によってはアナフィラキシーショックを発症して死亡することもある。
症状
疫学
要約
視点
年齢
0歳時を頂点にして年齢と共に有病率は減っていき、その多くは乳幼児期に発症する[2]。欧米やアジアで、乳幼児から幼児期にかけては食物アレルギーの主要な原因として鶏卵と牛乳がその半数以上を占める[2][3]。
日本の3,882例の統計からは、0歳時の約1,250例(約30%と少し)を頂点として、1歳児で約700例、2歳児で約400弱、4歳で200例を下回り、年齢を重ねるほどに漸減し、多くは乳幼児期に発症する[2]。
6歳以下のアナフィラキシーは、牛乳で最も一般的であり、貝はそれ以降18歳まで一般的である[3]。日本と韓国では、小麦は子供のアナフィラキシーの主な原因で、タイやシンガポールでも重要なアナフィラキシーのトリガーとなる[3]。
青年期になるにつれて甲殻類が原因の事例が増え、牛乳が減り、成人期以降では、甲殻類、小麦、果物、魚介類といったものが主要なアレルギーの原因食品となる[2]。
牛乳アレルギーでは16歳までに79%、鶏卵では68-78%がIgEにおける耐性を獲得する(アレルギーを克服する)[4]。一方、ラッカセイアレルギーではアレルギーとなった子供は20%しか耐性を獲得せず、成人になっても管理が必要な人が多い[5]。
原因食物
日本人3,882名を対象とした統計では、全体的な原因食物上位3つは鶏卵38.3%、牛乳15.9%、小麦8%である(乳幼児の多さに引っ張られる)[2]。欧米ではピーナッツは主な原因であるがアジアではまれである[3]。日本と韓国では小麦アレルギーは一般的だが、他のアジア諸国はそうではなく、料理の影響が考察されている[3]。
乳児と幼児では卵と牛乳が最も一般的[3]。子供ではアジアでは卵が一番多く、牛乳が二番目である。小麦アレルギーはほとんどのアジア諸国でまれだが、日本と韓国では一般的である[3]。ソバは日本の学童で主なアレルギーとなる[3]。
地域
アメリカやイギリスで1990年代と2000年代と比較して罹患者は倍増しており、原因は不明であった[3]。
アジアにおける食物アレルギーの有病率は欧米に匹敵し、魚介類が豊富なため甲殻類のアレルギーは一般的で、ピーナッツでは極めて低い[3]。欧米ではピーナッツアレルギーが倍増しており[3]、重症のアナフィラキシーも増加している[6]。欧米では、牛乳、卵、ピーナッツ、ナッツ、小麦、甲殻類の貝類、魚類および大豆が一般的だが、魚類と大豆の有病率は疑義を受けておりそれらの論文の中では低い[3]。
成人では、ピーナッツとナッツによるアナフィラキシーはイギリスやオーストラリアなど欧米では一般的である[3]。貝によるアナフィラキシーは最も一般的で、中国、タイ、シンガポールなどほとんどのアジア諸国や、アメリカやオーストラリアでも主な原因である[3]。韓国では、小麦やそばが主である[3]。
診断

食べた後にアレルギー反応と思われる症状があるだけでは、食物アレルギーとは診断することはできない。実際に食物アレルギーは酵素不全による不耐症や食品に含まれる物質の薬理作用による反応と混同されることが多い。食物アレルギーには摂取後すぐに発症するⅠ型アレルギーによるものと数時間以上経ってから症状が出現する非Ⅰ型アレルギーによるものが存在する。
血液検査のアレルゲン特異IgE(RAST=放射性アレルゲン吸着試験とよばれることがある)、プリックテストといった検査はⅠ型アレルギーと考えられる症例に対してのみ使用する。これらの検査は偽陽性が多いので病歴から判断し、必要なもののみを検査する。またRASTの結果は食物抗原や患者の年齢によって、同じ値であっても臨床的な意義が異なる。例えば、乳児においては小麦でRAST陽性がでることは多いので、卵白低値陽性は小麦中程度陽性よりも臨床的な意義が高いと考えられる。
実際に医者が側にいる状態で少量を食べさせる食物経口負荷試験(Oral food challenge、OFC)が小児科などでも行われ、初期診断や耐性獲得のために行われる[7]。
花粉症の季節に悪化する場合は口腔アレルギー症候群の可能性がある。特に成人の場合は可能性が高い。
Remove ads
治療
アナフィラキシーショックを起こした場合はアナフィラキシーショックの治療を行う。魚介類、ナッツ、ピーナッツ、ソバは重篤なアナフィラキシーを起こすことが多いことが知られている。また喘息の既往がある患者も重篤なアナフィラキシーを起こす可能性が高いといわれている。
治療は原因食物の除去が原則であるが、食物アレルギーの患者は小児に多く、厳しい除去食は栄養に悪影響を及ぼす恐れがある。原因が特定できなければアレルギー専門医の受診が望ましい。
アレルギー反応を起こさない量の原因食物を摂取することによって体を慣れさせる、経口免疫療法も専用機関・病院などで行われている。臨床研究段階であり、入院下での経口免疫療法の即時型症状の発生頻度は58-71%、アナフィラキシーショックに対するアドレナリンの使用頻度は6-9%と、重篤な症状の発生頻度が少なくない、リスクの高い治療法であり、2017年には安全性の確保が課題とされた[8]。
2015年以降、アトピー性皮膚炎のある卵とピーナッツの食物アレルギーの乳児では、湿疹の治療と共に4か月以降の食品への早期暴露により耐性獲得が早いという研究結果が見られる[9]。最適な方法を探るために、厳密な多施設のランダム化比較試験が必要である[10]。
牛乳アレルギーでは、世界アレルギー機構による新たな牛乳アレルギーのガイドラインのための2016年の調査では、牛乳アレルギーの期間が牛乳タンパク質分解乳の使用で40か月前後のところを、大豆や米に由来する配合乳を使った場合には24か月前後と短かかったといった証拠[11]も現れてきている[12]。
薬剤
Remove ads
対応
対応として原因食品を必要最小限に除去することが推奨される。 臨床研究段階の治療法に経口免疫療法があり、重篤な症状の発生頻度が少なくなく2017年には安全性の確保が課題とされた[8]。
2015年以降、アトピー性皮膚炎のある卵とピーナッツの食物アレルギーの乳児では、食品への早期暴露による耐性獲得が早い結果が見られている[9](後述)。一方、牛乳アレルギーでは大豆や米に由来する配合乳を使った方が耐性獲得が早い結果もみられている[11][12]。
除去食と代替食
これらの除去は必要最低限に抑え、除去に伴う不足分は補うべきである[13]。また誤食を間違えて起こさないようにする必要がある[14]。
予防
総論
オーストラリア免疫・アレルギー学会の診療ガイドラインでは、2020年以降、「全ての乳児は、生後6ヶ月前後から1歳までの間に、ピーナッツバター、加熱卵、乳製品、小麦製品などのアレルゲン食品を摂取開始するべき」と明記されている[15]。
アメリカ小児科学会、カナダ小児科学会も2020年以降、同様の見解を示し[16][17]、またカナダ小児科学会は2023年、「継続的かつ規則的な摂取が予防に重要」と発表している[18]。
ラッカセイ
主要なアレルゲンであるラッカセイ(ピーナッツ)アレルギーにおいては、2000年代までの医学界では「アレルギー予防のため、小児は3歳になるまでラッカセイ等を摂取させないべきである」という迷信が主流であったが、2015年以降、むしろ正しくは「乳幼児には早期にラッカセイを摂取させることで将来のアレルギーを予防できる」という事実関係がランダム化比較試験により証明された[19][20]。
2015年にアメリカ小児科学会の診療ガイドラインで上記が明記された後、2025年の調査では、米国でラッカセイアレルギーの小児(3歳未満)は27%〜43%も減少したことが判明し、10年間で少なくとも4万人の米国の小児のアレルギーが予防されたと推定された[21]。
なお妊娠中の女性のラッカセイの摂取量は、胎児のラッカセイアレルギー発症頻度とは無関係であると2009年に報告された[22]。
鶏卵
鶏卵アレルギーにおいては、「月齢6から微量の鶏卵を摂取させることで、将来の卵アレルギーを予防できる」ことが2017年の日本のランダム化比較試験で示された[23]。なお同年のドイツでの別のランダム化比較試験では、月齢4以上6未満の乳児では鶏卵摂取によってアレルギー発症の予防効果は示されなかった[24]。
Remove ads
法制度

原因食物
要約
視点
この節に雑多な内容が羅列されています。 |
→「特定原材料」も参照
アレルゲン検査などの対象となる食物アレルギーの原因食物には以下のようなものがあり、このうち法令上で表示対象となる食品は一般に発症数や重篤度から勘案して定められている。
2025年3月現在、表示が義務付けられている8品目(特定原材料)は、「えび、かに、くるみ、小麦、そば、卵、乳、落花生」があるが、消費者庁は2025年度中にカシューナッツを新たに「特定原材料(表示義務)」に追加する方針を示しており、これにより義務表示対象は従来の8品目から9品目となる予定である[26][27]。
また、表示が推奨される20品目(特定原材料に準ずるもの)には「アーモンド、あわび、いか、いくら、オレンジ、カシューナッツ、キウイフルーツ、牛肉、ごま、さけ、さば、大豆、鶏肉、バナナ、豚肉、マカダミアナッツ、もも、やまいも、りんご、ゼラチン」があるが、2025年度中にピスタチオが新たに追加される方針が示されている[26][27]。木の実類のアレルギー表示を巡っては、2023年にくるみが特定原材料に指定され、2024年にはマカダミアナッツが推奨品目に追加されるなど、表示対象の見直しが進んでいる[26][28]。
未消化物の吸収と食物アレルギー
消化管の上皮層にはバリア機能があるため分子量500程度までの物質を通すとされている[29]。しかし食物アレルギーの原因となる、主にタンパク質である未消化のアレルゲンの分子量は5,000から10万となる[29]。実際にはそうした分子量の多い物質も少量は吸収されている。正常なラットでFITC-デキストラン(FD-10、分子量9.4万)や卵白アレルゲンのリゾチーム(分子量1.4万)や卵白アルブミン(分子量4.5万)の少量は血中に移行している[29]。
人間では、食べた卵の卵白アルブミンと牛乳のβ-ラクトグロブリン(分子量1.7万[30])の血中への移行について、健康な成人では卵白アルブミンが[31]、健康な子どもでは両方とも血中への移行が確認された[30]。卵白アルブミンでは大人8人・子ども5人の全員、子どもでのβ-ラクトグロブリンは5人中2人で移行している。
アスピリン(を含む非ステロイド性抗炎症薬)は副作用として胃腸の不調を起こすことがあり、健康なヒトで小麦と薬のアスピリンとを一緒に服用した場合、小麦のアレルゲン(分子量は数万のグリアジン)の血中濃度が増加した[29]。
胃腸薬としての制酸薬の使用は、胃酸中の消化酵素による消化能力を損なわせてタンパク質の消化を妨げることで、食物アレルギーのリスクを高めたり、より少量の摂取で症状を発症させる[32]。胃酸を抑制するヒスタミンH2受容体拮抗薬やプロトンポンプ阻害薬の消化性潰瘍治療薬を3か月服用したところ、10%の人で牛乳、人参、リンゴ、オレンジ小麦などに対するIgE抗体(アレルギー反応の参考になる指標)が増加していた[33]。
Remove ads
脚注
参考文献
関連項目
外部リンク
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads