Loading AI tools
ウィキペディアから
超過死亡率(英:excess mortality rate、excess death rate)、超過死亡とは、特定の母集団の死亡率(死亡者の数)が一時的に増加し、本来想定される死亡率(期待値)の取りうる値(信頼区間)を超過した割合のことである。超過死亡の増減は、平均寿命に影響を与える[1][2]。高リスク群が予測よりも早い時期に死亡した後に、平均以下の死亡率になる現象は、「死亡率の移動」(英:Mortality displacement)と呼ばれる[3][4][5]。


超過死亡は通常、感染症(特にインフルエンザやCOVID-19のパンデミック)、熱波や寒波などの異常気象、災害、戦争、喫煙や大気汚染、肥満などによって引き起こされる[6][7][8]。超過死亡は、例年から予測される死者数と、実際に報告された死者数を比較した場合の増加分であり、特定の感染症や災害による直接・間接的な死者数を予測することができる[9][10][11][12][13]。超過死亡は推計手法によって様々な数字が出てくる[14][1][15]。高齢化が進んだ国では、年々死者数が増えているため、予測死亡数の推計に年ごとの傾向を考慮しないと、超過死亡を過大に見積もる可能性がある[16][15]。予測死亡数の予測値に幅があるため、超過死亡にも最小と最大の値がある[8][17][18]。
超過死亡は、何世紀も前に確立された概念であり、1918年の「スペイン風邪」のような過去の健康危機の犠牲者を推定するために広範囲に使用されてきた[19]。1973年、世界保健機関(WHO)は、季節性インフルエンザ(流行性感冒)の流行・影響の大きさを測るために、例年の水準と比較する超過死亡の推計を提唱した[14][8]。日本でも1998年から季節性インフルエンザの影響を分析するために国立感染症研究所(NIID)が推計を始め、2020年から新型コロナ(COVID-19)の影響を分析するために厚生労働省研究班が推計を始めた[14][8][20]。研究班は、過去の人口動態統計のデータから「COVID-19またはインフルエンザの感染症が流行していなかった場合」の「予測死亡数」を算出し、この予測死亡数(点推定)および予測死亡数の閾値(95%予測区間の上限)と「実際に報告された死者数」との差の範囲を超過死亡としている[8][21][22][17][23][24]。「実際に報告された死者数」は、すべての死因による死者であり、「COVID-19またはインフルエンザの流行による間接的な影響で、高齢者が衰弱したり、基礎疾患が悪化して死亡する場合など」を影響に含めることができる[21][22][25][26][27]。一方で、同時期にCOVID-19またはインフルエンザ以外を原因とする死亡、例えば、交通事故死、自殺、他の感染症による死亡が過去の同時期より減少した場合、COVID-19またはインフルエンザを直接死因とする超過死亡を相殺することがある[14][24]。超過死亡は、特定の感染症の流行を直接の原因とする死亡とよく相関し、流行が大きいと超過死亡が増加する[21][28][29][30]。
超過死亡が起きた後に、予測より早い時期に死亡が移動したため、死者数が少ない時期が続くことがある[3]。例えば、ある地域で災害が起きている期間は、多くの場合にその地域の死亡者の数が増加し、特に高齢者や病人が多く死亡する[31]。超過死亡率を見ることで、災害を原因とする(災害さえなければ死ななかっただろう)死亡者の数を見積もることができる[31]。一方で、超過死亡率が増加した期間を乗り越えた後の数週間には、全体的な死亡率の減少が見られる。このような死亡率の短期的な前方シフトは「死亡率の移動」(Mortality displacement)または「弱者刈り取り効果」(harvesting effect) と呼ばれる[31][32][33]。なお、「弱者刈り取り効果」という訳語は東北大学加齢医学研究所の研究者らが提唱しているもので、東日本大震災で高齢者などの弱者が特に多く犠牲になったことを踏まえている[31]。まるで超過死亡を補正するかのように死亡率が減少するのは、災害が特に影響を与えたのが、既に健康状態が悪化しているために「いずれにせよ近いうちに死ぬはずだった」人々が多いことを示唆している[34][35]。

インフルエンザは、季節的な流行では特に高リスク群(5際未満の小児と65歳以上の高齢者、基礎疾患のある人、妊婦)の死亡率が高く、原発性インフルエンザ肺炎だけでなく、防御機能が低下して二次性の細菌性肺炎(肺炎球菌など)の合併症や、基礎疾患の悪化により死亡する可能性がある[36][37][38]。パンデミックの間は、健康な若者も死ぬ可能性がある[36][38]。1918 - 1919年に起きたインフルエンザのパンデミック(スペインかぜ)では、世界中で3000 - 5000万人、アメリカでは約67.5万人、日本では約38 - 45万人の死亡者が出たと考えられている[37][38]。
インフルエンザの超過死亡の推定方法は、Serflingらの方法、Choiらの方法、河合・福富らの方法、Simonsenらの方法、高橋らの方法、感染研の方法などが知られている[14][39]。これらの統計モデルはいずれも、インフルエンザの流行がないと想定した予測死亡率を推定して、観測死亡数との差を超過死亡とするものである[14][39][40]。
日本では、超過死亡を元にしてインフルエンザの流行規模の指標を算出するため、国立感染症研究所・感染症情報センターが1998 - 1999年シーズンより「感染研モデル」を公表している[22]。もしインフルエンザが流行しなかった場合に想定される死亡者の数をベースライン(期待値)として、「予測死亡数の閾値(95%信頼区間の上限値)」と「実際に報告された死亡数」の差が「超過死亡」として算出され、インフルエンザを原因とする(ワクチンの有効率が100%の場合、予防接種さえしていれば死ななかっただろう)死亡者の数を見積もることができる[41]。

国立保健医療科学院の逢見憲一・丸井英二によると、1956 − 1957年の超過死亡は5万人を超えたと推計され、その後も1960年台までは3万人を超えるシーズンが多かったが、1970年台後半からは2万人を超えなくなった[43]。しかし1994 - 1995年には4万人を超え、その後も2005年までに、数年に一度は2万人を超えている[43]。超過死亡と予防接種制度には関連があり、1970 - 1980年代に学童への集団接種が行われていた時期は、超過死亡率が低下したが、1990年代の集団接種中止以降に、超過死亡率が上昇した[43][44]。2001年以降に高齢者への定期接種開始後は、再び超過死亡が低下する傾向がみられている[43][44]。1970 - 1980年代の学童接種は、学童だけでなく他の年齢層の超過死亡をも抑制してい たことから、社会防衛(集団免疫)の役割を果たしていたが[45][46]、2000年代の予防接種は個人防衛の意味合いが強く、両者ともにインフルエンザ超過死亡率の低下に寄与していると考えられる[43][44][47]。インフルエンザによる超過死亡のほとんどは、インフルエンザと診断されていないため、診断を前提とする投薬治療の効果は、超過死亡に対しては限定的である[44]。
国立感染症研究所モデルによる別の推計では、1994-1995年は3万人弱とされ、1998−1999年の4万人弱をピークに、その後は2万人を超えることはなく、2006年以降は数千人とされている[48]。1999年は、1998−1999年の比較的大きな流行の影響で、平均寿命が男女ともに短縮した[28]。直近の2018-2019年シーズンの超過死亡は2000人程度であり、超過死亡から算出した致死率は0.01 - 0.05%だった[27][49][50]。
欧州では、季節性インフルエンザ、パンデミック、その他の公衆衛生上の脅威に関連する超過死亡の検出と測定を目的として、ヨーロッパの25か国の死亡率データがEuroMOMO(欧州死亡率モニター)プラットフォームに統合されている[51][52]。EuroMOMOは、デンマークのコペンハーゲンにある国立血清研究所(SSI、Statens Serum Institut)が主催および管理している[51][53]。SSIは、週刊の状況レポートと定期的な科学記事を発行しており、アメリカに対しても超過死亡率が高い期間について論説を行っている[54]。
比較的多い時期として、1996年から1998年の各シーズンにそれぞれ5万人程度とするCDCの推計があり[55]、また2017年から2018年にかけてのシーズンで6万人程度とする推計がある[56][57]。

2020年1月1日 - 2021年12月31日の2年間は、2022年3月に『Lancet』に掲載されたIHMEの推定では、全世界のCOVID-19による死亡数(発表ベース)が594万人に対し、超過死亡数が1820万人で約3倍だった[58]。
2022年6月に発表された同期間のWHO(世界保健機関)の推定では、全世界でのCOVID-19による死亡数は542万人で、超過死亡はその約3倍弱の1483万人だった[59][60]。
2020年は、COVID-19の世界的な大流行による大幅な超過死亡により、第二次世界大戦後以来初めて、世界的に平均寿命(0歳における平均余命)が短くなった[61]。ほとんどのヨーロッパ諸国、チリ、アメリカなどで、平均寿命が短縮し、パンデミック前の5年間における平均寿命の増加を相殺した[61][62][63]。
「COVID-19を含む全死因による実際に報告された死者数」と、例年から予測される「予測死亡数」との差を把握することで、パンデミックにより発生した可能性のあるCOVID-19に直接・間接的に起因する死亡を予測することができる[9][10]。推計手法は、アメリカ疾病予防管理センター(CDC)が使用するFarringtonアルゴリズムや、欧州死亡率モニター(EuroMOMO)が使用するFluMOMOアルゴリズムなど複数あり、手法により様々な数字が出てくる[14][1][15]。
予測は不確実さを伴うため、幅を持って公表される[25][17]。国立感染症研究所(NIID)は、「予測死亡数(点推定)」と「実際に報告された死者数」との差を超過死亡数の上限値とし、「予測死亡数の閾値(95%予測区間の上限)」と「実際に報告された死者数」との差を超過死亡数の下限値としている[17][14][64]。

日本は世界で最も高齢化の進んだ国であり、COVID-19は高齢者の死亡リスクが高いため、死亡率が高くなることが予想された[65][66]。しかし、実際には死亡率の増加(2019年12月 - 2021年12月)が最も少ない国のひとつとなった[65][66]。
日本の人口動態統計データを用いた厚生労働省研究班の分析では、2020年は過去5年のデータに基づく予測死亡数よりも平均で3.5万人少なく(過小死亡)、2021年は平均5.2万人の超過死亡、2022年は平均11.8万人の超過死亡がみられた[25][8]。2020 - 2022年末までに報告されたCOVID-19の累積死者数は5万7千人で、累計超過死亡数は13.5万人だった[25]。
2020年に日本で死亡数が減少した理由は、COVID-19の感染対策としてマスク着用や手洗い、手指消毒などが広がり、COVID-19以外の肺炎やインフルエンザの死亡数が大きく減少したためとみられている[10][67]。2021年からは超過死亡が増えたが、ワクチン接種が進む時期よりも前の2021年1月や2021年4 - 6月など、COVID-19の感染拡大の時期に一致して超過死亡が発生している[10][68][69][70][29][30][71]。2020年12月の東京や2021年5月の大阪で流行が起きた際は、救急医療の逼迫が起きて、救急車の受け入れ先が見つからない患者が死亡する事態が起きていた[69][71]。2022年の第6波と第7波は、ワクチンの普及もあって重症化率は下がったが、感染力が強いオミクロン株の流行により、感染者が増えて救急医療の逼迫が起きたり[72]、感染を機に高齢者や基礎疾患のある人が衰弱し、2次性の細菌性肺炎や誤嚥性肺炎、循環器疾患、老衰などで時間をおいて亡くなるケースが増加した[25][30][73][74][75]。2020 - 2022年末までに報告されたCOVID-19の累積死者数は5万7千人で、累計超過死亡数(パンデミック開始以来、予測死亡数よりも多い、COVID-19を含む全死因による死者数)は、平均13.5万人と累積死者数の約2.4倍だった[25]。
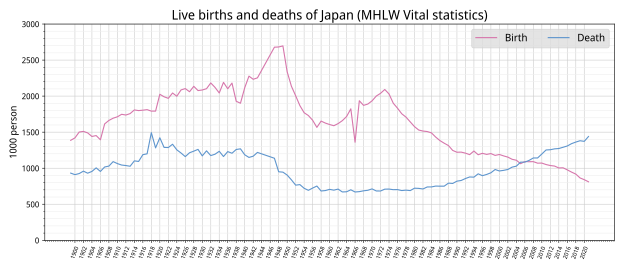

2020年1月1日 - 2021年12月31日の2年間の日本における超過死亡数は、2022年3月に『Lancet』に掲載されたIHMEの推定では、COVID-19による死亡数(発表ベース)が1万8400人に対し、超過死亡者数が11万1000人で約6倍だった[58][76]。この日本の超過死亡数に関しては、「大きすぎる」という指摘があり、3月10日に公開された『ネイチャー』のオンライン記事で、「日本の数値はばかげた推定だ」とする研究者の声が紹介された[8]。2023年2月には、Lancetに懸念のレターが掲載された[77][78]。レターによると、日本では高齢化の影響で死亡数がこの20年間増加し続けているが、論文では過去から予測される「予測死亡数」をパンデミックがなければマイナスになると過少に推定しているため、過剰な超過死亡の推定になっている[77][78]。
一方で、2022年6月に発表された同期間のWHO(世界保健機関)の推定では、日本における超過死亡数は、2020年が予測より3万139人少なく(過小死亡)、2021年が1万668人の超過死亡で、期間全体だと1万9471人少なかった[59][79][80][81]。WHOの予測値の計算は、厚労省研究班の手法とは異なるが、WHOの公表データで日本の超過死亡を見ると、厚労省研究班の分析結果とほぼ同じ傾向だった[8]。日本の2021年の平均寿命は、2020年からわずかに下がったが(女性0.14、男性0.09歳)、2019年よりも高く、WHOの分析と一致している[1][82][83]。
シンガポールは、超過死亡が最も少ない国の1つである[84][9]。シンガポール保健省(MOH)による超過死亡の総括では、2020年1月 - 2022年6月の超過死亡は2490人であり、5分の3はCOVID-19を直接の原因とする死亡だった[9][85][86]。残りの5分の2は、主にCOVID-19感染後90日以内に基礎疾患を悪化させた死亡であり、最近COVID-19に感染していない人の間では、超過死亡の増加は見られなかった[9][85][86]。また、超過死亡者におけるワクチン未接種者の割合が高かった[9][85]。

アメリカは、人口が多く裕福な国の中で、最も超過死亡が最も多い国の1つである[87][88]。COVID-19のパンデミックは、アメリカの災害の中で1番多い死者数になっている[89]。アメリカ疾病予防管理センター(CDC)によると、2020年3月 - 2022年3月5日の超過死亡数は110万5736人で、そのうちCOVID-19による死者数は95万8864人だった[90]。アメリカの超過死亡の増加は平均寿命に影響を与え、2020年の超過死亡(約52万人)により[91]、平均寿命は2019年から1.7年減少し、過去の増加分が14年戻ったと推定された[92][93][94][2]。2021年の平均寿命は、2019年から2.7年減少したが、最も減少が大きかったのはヒスパニック系の5.31年で、黒人3.79年、白人2.53年、アジア系1.37年だった[95][62]。この平均寿命は、COVID-19以外の肺炎やインフルエンザなどによる死亡数の減少による相殺がなければ、さらに減少したと推測された[95]。2020年2月 - 2022年5月の平均寿命は、100万人の死亡により、3.08年減少したと推定された[96]。
超過死亡の要因は数多くあり、タバコなどの薬物使用(受動喫煙も含む)、水・大気・土壌汚染、肥満なども関係している[97][98][99]。
タバコによる超過死亡は、「タバコなしの世界」を仮定して、現状(タバコありの世界)の死者数から、仮定の死者数を引き算して求められる[100]。高血圧やアルコールなどによる超過死亡も、同様に「ありの世界」から「なしの世界」を引き算する[100]。
日本におけるタバコ関連疾患による超過死亡は、2000年に年間11.4万人、2007年に年間12.9万人と増加傾向にある[101]。2019年にはタバコによる超過死亡は年間21.2万人と推計され、この値は高血圧(19.7万人)や食生活上のリスク(13.8万人)を超えて、あらゆる要因の中で最大だった[100]。2007年の推計では、もしタバコによる超過死亡がなかった場合、平均寿命は男性で1.8年、女性で0.6年伸びたと推定された[100][102]。タバコ関連疾患の多くは、喫煙を開始してから20 - 30年経過してから発症し死に至るため、現在の死亡の状況は過去の喫煙状況を反映している[103]。
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.