热门问题
时间线
聊天
视角
乳腺癌
来自维基百科,自由的百科全书
Remove ads
乳腺癌(breast cancer)又称乳癌,是由乳房外分泌腺体组织发展成的癌症[7]。乳腺癌的征象包括乳房肿块、乳房形状改变、皮肤凹陷、乳头分泌物或是皮肤出现红色鳞屑状斑块[1]。而出现远端转移的病患,可能会有骨痛、淋巴结肿大、呼吸困难或黄疸的情形[8]。
乳腺癌的风险因子包含肥胖症、缺乏运动、饮酒、更年期时的激素替代疗法、游离辐射、初经提早开始与晚生或不生育[1][2]。大约5—10%的病例是因遗传因素而发生。这些遗传因子包含了BRCA1、BRCA2与其他因子。乳腺癌最常发生于供应母乳的乳腺或乳叶内侧。如果发生在乳腺,则称做乳腺癌,发生在乳叶的则称为乳叶癌[1]。此外,乳腺癌还分成18个子类型。部分乳腺癌会先从癌前状态开始发展,例如原位导管癌[2]。诊断方面,通常会针对肿瘤进行活体组织切片来确诊。如果确诊,就会进行进一步检测,确认乳腺癌是否发生扩散与治疗方式[1]。
乳腺癌筛检究竟是否有益仍具有争议性。2013年考科蓝合作组织的评论,认为乳房摄影术是否有益还是有害,目前还不清楚[9]。2009年,美国预防服务工作组的评论认为,有证据显示乳房摄影术对于40至70岁的妇女有益[10],并建议50至74岁的妇女每两年检验一次[11]。对于有高风险的人,太莫西芬或雷洛昔芬等药物可用于预防乳腺癌发生。 预防性乳房切除术也是部分高风险妇女可以采用的预防措施[2]。如果得到乳腺癌,会使用数种治疗方式,包含:手术、放射线疗法、 化学疗法与标靶治疗[1]。乳腺癌手术的种类,从乳房保留手术到乳房切除术,有不同的手术方式[12][13]。在手术当下或数日之后,可能会进行乳房重建。若乳腺癌中的癌细胞已扩散到其他身体部位的病患,则改以提高生活品质而非积极治疗为主要的目标[13]。
乳腺癌的预后依癌症的类型、癌症分期以及病患年纪有所不同[13]。在发达国家中,病患的存活率较高[14];在英国和美国,五年存活率可达八成到九成[3][4]。在发展中国家中,存活率则稍差[2]。以全球而言,乳腺癌是女性癌症中最常见的,占了25%,在2012年,有168万的乳腺癌个案,及52万人因乳腺癌死亡[15]。乳腺癌在发达国家较常见,且女性患乳腺癌的几率是男性的100倍[14][16]。
Remove ads
症状


乳腺癌最早期的症状是硬块,触感和周围组织不一样。超过八成乳腺癌的发现原因,是女性自己发现的肿块[17]。乳房摄影可以发现最初期的乳腺癌[18][19]。腋下淋巴结上的硬块[17],也是乳腺癌的征兆。
除了硬块外,乳腺癌的征兆还包括组织增厚,单边乳房变大或下垂,乳头移位、变形或凹陷,皮肤起皱凹陷,乳头上或周围起疹,乳房或腋窝某部位疼痛,腋窝或锁骨周围肿大[20]。乳房疼痛不一定就是乳腺癌,也可能是其他乳房疾病[17][18][21]。
另一个复杂的乳腺癌症状是乳房柏哲德氏病,症状为皮肤像发炎一样,红肿变色,或乳头皮肤皮屑剥落。随着时间演进,乳房柏哲德氏病的症状会包括发麻、发痒、越来越敏感、灼热感和疼痛。乳头也可能伴随分泌物。大约一半乳房柏哲德氏病的妇女,也同时有乳房硬块[22][23]。
发炎性乳腺癌也有类似的症状。发炎性乳腺癌是一种罕见(占乳腺癌病例不到5%)但高侵略性的乳腺癌,特征是乳房上的肿大和红色区块。这些外观上的特征,是由于淋巴管被癌细胞阻塞造成的。发炎性乳腺癌较常见于年轻女性、肥胖女性与菲裔女性。发炎性乳腺癌因为没有硬块,常常会延缓诊断时效[24]。
罕见的情况下,本来诊断为乳房纤维腺瘤(良性可移动的硬块),可能其实是乳房叶状肿瘤。乳房叶状肿瘤形成于乳房基质(连结组织)内,里面会混有腺体和基质组织。乳房叶状肿瘤不像一般疾病分期,而是依显微镜下的外观,分为良性、境界恶性和恶性三种[25]。
恶性肿瘤会导致癌细胞转移,由原始的肿瘤,扩散到其他部位的次级肿瘤。乳腺癌转移的症状依转移的部位而异。常见转移部位包括骨头、肝脏,和大脑[26]。癌症开始转移后,就进入死亡率极高的第四期[27]。第四期癌症常见的症状包括不明原因的体重下降、骨头关节疼痛、黄胆及神经症状。这些症状称作非特异性症状,可能导因于许多其他疾病[28]。
多数乳房不适的症状,包括硬块,其实都不是乳腺癌。举例来说,只有不到20%的硬块是乳腺癌[29]。乳房不适的症状,常见的原因来自良性乳房疾病如乳腺炎、乳房纤维腺瘤等。[30]
Remove ads
早期发现
乳房自检和医师触诊都是日常乳房保养的重要一环,若发现异常时,则需要进一步的影像检查。目前为止,乳房摄影术仍是筛检早期乳腺癌的主要检查方式,也是其他乳房影像检查之间比较的标竿。当前电脑断层扫描用于乳腺癌筛检效果不佳,而医学超声波检查、乳管摄影术与磁振造影和乳房摄影术相比,都只能算是辅助。
- 医学超声波检查:通常用于被乳房摄影术检出,或摸得到、却照不出来的肿瘤做更进一步的评估。
- 乳管摄影术:若乳头出血,或乳房摄影术无法确定时,可发挥辅助诊断的作用。
- 磁振造影:能对可疑病灶进一步检查,或用于手术前探测有无其他病灶。
易患乳腺癌人士
每个人都可能罹患乳腺癌。女性较多,但也有男性乳腺癌患者。在美国平均每年有18万5千位妇女罹患乳腺癌,并有4万4千人死于这种疾病。以下是得乳腺癌的几率比较高的危险因子:
- 母亲或姐妹是乳腺癌患者。
- 拥有某些特定基因,特别常见于来自东欧的犹太人后裔。
- 初潮(第一次月经)年龄小于12岁。
- 超过55岁才停经。
- 从未生育,或超过35岁才生育。
- 胸部曾接受放射治疗。
- 偏好高脂肪食物者。
- 不喂母乳者。
此外,年纪越大,越可能患乳腺癌。但是资料也显示每四位患者就有一位完全没有上述任何一项危险因子。
致癌化学物
2014年美国《环境与健康展望》期刊刊登研究,指出女士每天在日常生活中,都有机会接触到多达十七种增加患乳腺癌机会的化学物,柴油及石油发动的汽车所喷废气、二手烟及烧焦的食物,都含致癌物苯及丁二烯。用于塑料及涂料的阻燃剂、防污纺织品及清洁用溶剂也含致癌化学物。干衣机可能含有的化学物四氯乙烯(PERC)亦属致癌化学物
自我检查
由于女性月经周期会伴有荷尔蒙的变化,影响乳房的大小,所以最好固定在每次月经结束那几天做自我检查。已停经或切除子宫的女性,则选择在每个月的固定一天检查。
- 在镜子前观察自己的胸部,看看是否有以前没发现的状况,如;乳头分泌物、乳头形状改变、皮肤外观改变等。
- 依然看着镜子,双手手指在头后方交叉,轻轻从后颈往前压。乳房的形状和上个月看起来一样吗?
- 依然看着镜子,双手叉腰。上身微微前倾,双肩和双肘向前。和上个月看起来有何不同?
- 淋浴时身体抹上香皂,再做以下的检查。举起左臂,用右手的三只或四只手指并拢,从左胸外缘开始按压。手指以稳定的压力,依环状滑动,直到最内圈的乳头。要确定整个乳房已经地毯式摸过而无遗漏。再来用同样的方式,检查乳房和腋窝之间的区域,以及腋窝本身。有没有摸到任何皮下的硬块?再轻轻挤压乳头,有分泌物吗?整个完成后,换成右手举高,用左手检查右边乳房。
- 走出淋浴间,擦干身体,仰身躺下,重复第4.部分的检查。
养成每个月自我检查乳房的习惯。检查乳房的最好时间是月经过后一星期之内,此时血液中的荷尔蒙成分已降低,乳房比较不会一触即痛。
子宫切除但卵巢仍在的女性可能会发现,每个月固定时候,她们的乳房仍会触痛,这些女性仍必须定期在乳房没那么痛时做乳房自我检查。停经期或停经后女性每个月也必须挑一、两天来做自我检查。把日期定在日历手册中,在边上贴上提醒的纸条,以加强这个新习惯。但是,若是有一个月忘记了,不要放弃,下个月再开始。
Remove ads
虽然大多数的乳腺癌都是肿块,但也有很多其他的变化是乳腺癌的警兆:
- 乳房大小的改变。
- 新出现的肿块,或现存肿块的改变。
- 乳房变小、变硬或变大。
- 乳头上有鳞片,无法治愈。
- 乳头凹陷。
- 乳头上面或四周有疹子,无法治愈。
- 乳头有分泌物流出。
- 乳房上有静脉曲张。
- 溃烂无法治愈。
- 同一个地方不断发生溃烂。
- 红疹、发炎不断。
- 月经过后,乳房仍持续疼痛。
- 皮肤隆起、绉纹,或看起来无光泽、凹陷。
- 皮肤看起来像[橘子皮](如果淋巴管堵塞,液体就会集中在皮肤里而肿胀,造成毛细孔扩张,使皮肤看起来像橘子皮)。
- 肿大或堵塞的淋巴腺会在液下产生肿块。
- 手臂上方肿大。
- 没有明显原因,但仍然觉身体不妥时。
做乳房自我检查时要注意有没有这些变化。如果觉得身体不同寻常时,可坚持要医生检查。不要害怕发现变化,即使不确定是什么变化,也请医生检查。如果对诊断结果不满意,应请另一位专科医师诊断。住在乡下的女性,由于专科医师较少,所以可能会觉得选择有限。为了健康着想,应该到大医院或专科医生处进行诊断。
Remove ads
- 乳房X光检查
如果发现变化,医生会要求做乳房X光检查。第一次做乳房X光检查存档后,以后每两年就要再做一次。少数女性事后会被要求回来做进—步检查,以确定是否为乳腺癌。
做乳房X光检查时该有的准备约诊时间订在乳房不痛的时候,如月经过后。要去照X光当天,最好穿两件式的衣服(如裙子和上衣、或是下身穿衬裙),这样才不用脱光全身的衣服。不要擦爽身粉或除臭剂,因为它们会使X光照得不清楚。也请随身带著以前照过的X光片。你会被带进一间小房间,他们会请你褪去上衣,拿掉上半身所戴的饰物。技师会让你躺在X光机器的平台上,为了要确保照射效果良好,你的乳房会被尽量挤压、压平。有些女性会有疼痛的感觉,有些则会觉得不太舒服,但有些人则是完全没有不舒服的感觉。每一个乳房都应该照两次X光,一次从旁照,一次由上照。
- 乳房超声波检查
利用超声波扫瞄可以帮助诊断乳房的肿块性质与大小,目前使用得相当普遍。
诊断
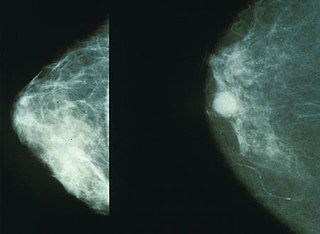
要早期发现乳腺癌,有三项最重要的检查已在前文提到,即:乳房摄影术、医师触诊及自我检查。最好每年都请医师检查,每个月自我检查。乳房摄影术能找出外观正常的深处病灶,但不能确定它是不是癌症。
若乳房摄影发现异常,医师可能会建议做乳房生检(切片检查),这算是一种小手术,只要局部麻醉,不用住院,大多是用针抽取少量组织,送由病理科医师检查。
请注意,单单乳房摄影看到异常,并不等于宣判罹患乳腺癌。唯有病理检查才能确实诊断有无癌症。
分期
乳腺癌分期是根据国际抗癌联盟(UICC)和美国癌症联合会(AJCC)联合制定的系统,以原发肿瘤(T)、区域淋巴结(N)、远隔部位转移(M)为基础,对乳腺癌做“TNM分期”;并将激素受体(ER/PR)、人类表皮生长因子受体2(HER2)、Ki67和肿瘤组织学分级四项生物学指标纳入新增的“预后分期”信息,作为TNM“解剖分期”的重要补充[31][32][33]。
综合TNM各项评估后,用 0-IV 的罗马数字表示期别,数字越大表示癌症侵袭性或扩散性越强。0表示非浸润性或未扩散到乳腺导管外,IV期即为转移性乳腺癌,已扩散到身体的其他区域。早期乳腺癌(0,I,II期)应直接手术切除,晚期局部乳腺癌(III期)应先化疗再手术,晚期转移乳腺癌(IV期)以化疗为主。另外,尚需考虑激素受体、HER2、三阴性乳腺癌做治疗方案的调整[34]。
治疗
有许多种治疗方法,要看肿瘤的细胞形态、侵犯程度和其他许多因素,由医师和患者讨论用哪些方法最适合。以下是其中几种。
- 肿瘤切除术:手术切除肿瘤及其邻近组织,保留大部分的乳房。对于局限性的乳腺癌,这种方法是最佳选择。

- 乳房完全切除术:如果发现肿瘤不只一处,或者肿瘤体积相当大,就要考虑切除整个乳房(通常包含同侧的淋巴结),被切除乳房的女性大多可考虑做乳房重建术。患者应和医师讨论是否适合重建,以及用哪种方法重建乳房。

- 放射治疗:利用精密的放射线对准肿瘤照射,以杀死癌细胞,使肿瘤缩小。
- 药物治疗:用一种或多种药物抑制癌细胞。
- 放射治疗和药物治疗一般是作为手术后的辅助治疗。在乳腺癌早期,医师会评估病患状况,可能给予抗雌激素疗法(anti-estrogen therapy)。抗雌激素疗法是各种乳腺癌治疗中副作用较少的一种,根据统计接受抗雌激素疗法后约有三分之一的乳腺癌病患有效。
- 免疫疗法:极度复杂昂贵的基因工程,但在2018年美国国立癌症研究所一场自愿者实验中出现首例末期多处转移患者被完全治愈案例。[35]
Remove ads
分类
超过10%乳腺癌患者的TP53、PIK3CA和GATA3基因有突变。[36]乳腺癌有不同的分类方法,不同的亚型需要不同的治疗方案。
按照Ellis等人的基因分析,乳腺癌分为4个分子亚型,分别是: HER2-富集型(HER2-enriched,或 overexpressing 过表达型)、管腔A型(luminal A)、管腔B型(luminal B)和基底样型(basal-like)乳腺癌[37][38]。
按照受体的类型,则主要以雌激素受体(ER)、孕酮受体(PR)、人类表皮生长因子受体2(HER2)作为判断依据,三者均缺乏则为三阴性乳腺癌[39]。其它重要的受体还包括催乳素受体、雄激素受体等。根据受体的表达情况不同,可以有不同的治疗药物选择。HER阳性患者一般比阴性者肿瘤侵略性更强一些[40][41],但是因为对曲妥珠单抗起效预后较好[42]。
Remove ads
参见
注释
参考资料
外部链接
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads


