Leucemia linfoblástica aguda
De Wikipedia, a enciclopédia encyclopedia
Leucemia linfoblástica aguda (LLA) é um cancro da linha linfoide das células sanguíneas caracterizado pelo desenvolvimento de elevado número de linfócitos imaturos (linfoblastos).[1] Os sintomas mais comuns são cansaço, palidez, febre, facilidade em ferir-se e contrair nódoas negras, aumento de volume dos gânglios linfáticos e dor óssea.[1] Tal como todas as leucemias agudas, a LLA evolui de forma agressiva e é mortal no prazo de semanas ou meses se não for tratada.[10]
| Leucemia linfoblástica aguda | |
|---|---|
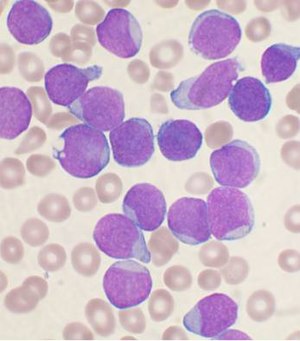
| Amostra de medula óssea de uma pessoa com células precursoras B. As células maiores roxas são linfoblastos. | |
| Sinónimos | Leucemia linfoide aguda, leucemia linfocítica aguda |
| Especialidade | Hematologia, oncologia |
| Sintomas | Cansaço, palidez, febre, facilidade em ferir-se e contrair nódoas negras, dor óssea, aumento de volume dos gânglios linfáticos[1] |
| Complicações | Infeção, síndrome da lise tumoral[2][3] |
| Início habitual | 2–5 anos de idade[4] |
| Tipos | LLA de percursores B, LLA de percursores T[2] |
| Causas | Geralmente desconhecidas[5] |
| Fatores de risco | Gémeos verdadeiros com LLA, síndrome de Down, anemia de Fanconi, ataxia telangiectasia, síndrome de Klinefelter, elevado peso à nascença, exposição significativa à radiação[6][5][1] |
| Método de diagnóstico | Análises ao sangue e análise da medula óssea[3] |
| Condições semelhantes | Mononucleose infecciosa, leucemia mieloide aguda, linfoma linfoblástico, anemia aplástica[3] |
| Tratamento | Quimioterapia, transplante de medula óssea, radioterapia, terapia dirigida[1] |
| Prognóstico | Crianças: taxa de sobrevivência a cinco anos de 90%[2] Adultos: taxa de sobrevivência a cinco anos de 35%[7] |
| Frequência | 1 em 1750 crianças[4][8] |
| Mortes | 111 000 (2015)[9] |
| Classificação e recursos externos | |
| CID-10 | C91.0 |
| CID-9 | 204.0 |
| CID-ICD-O | M9835/3 |
| CID-11 | 1241029957 |
| OMIM | 247640, 613065 |
| DiseasesDB | 195 |
| MedlinePlus | 000541 |
| eMedicine | med/3146 ped/2587 |
| MeSH | D054198 |
Na maior parte dos casos a causa é desconhecida.[2] Entre os fatores de risco genéticos estão a síndrome de Down, síndrome de Li-Fraumeni ou neurofibromatose tipo I.[1] Entre os fatores de risco ambientais estão exposição significativa à radiação ou antecedentes de quimioterapia.[1] As evidências de que a exposição a campos eletromagnéticos ou pesticidas seja um fator de risco não são claras.[4][6] Alguns cientistas defendem a hipótese de que a LLA possa ser desencadeada por uma resposta imunitária anormal a uma infeção comum.[4] O mecanismo subjacente envolve diversas mutações genéticas que causam uma acelerada divisão celular.[2] A quantidade excessiva de linfócitos imaturos na medula óssea interfere com a produção de novos glóbulos vermelhos, glóbulos brancos e plaquetas.[1] O diagnóstico geralmente tem por base análises ao sangue e uma análise da medula óssea.[3]
O tratamento inicial de LLA consiste em quimioterapia com o objetivo de remitir a doença.[2] Ao tratamento inicial seguem-se novas sessões de quimioterapia, geralmente ao longo de vários anos.[2] Nos casos em que a doença se tenha disseminado para o cérebro pode ser necessária quimioterapia intratecal ou radioterapia.[2] Nos casos de doença recorrente após o tratamento padrão, pode ser necessário um transplante de medula óssea.[2] Estão atualmente a ser estudadas novas formas de tratamento, como a imunoterapia.[2]
Em 2015, a LLA afetava cerca de 876 000 pessoas em todo o mundo e foi a causa de 111 000 mortes.[11][9] A doença é mais comum em crianças, sobretudo entre os dois e cinco anos de idade.[12][4] Nos Estados Unidos, é a causa mais comum de cancro e morte por cancro entre crianças.[2] A LLA foi o primeiro cancro disseminado a conseguir ser curado.[13] A taxa de sobrevivência entre crianças aumentou de menos de 10% na década de 1960 para mais de 90% em 2015.[2] No entanto, a taxa de sobrevivência é menor em bebés (50%)[14] e em adultos (35%).[7]