Top Qs
Linha do tempo
Chat
Contexto
Feto
estágio de desenvolvimento intrauterino Da Wikipédia, a enciclopédia livre
Remove ads
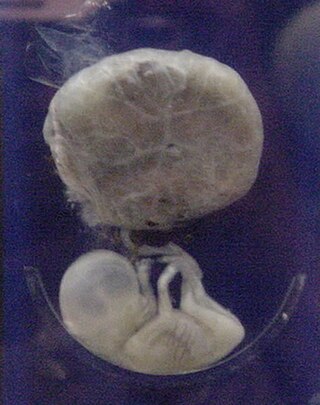
Chama-se de feto o estágio de desenvolvimento intrauterino que tem início nove semanas depois da fertilização (ou decima primeira semana de idade gestacional), quando já se podem ser observados braços, pernas, olhos, nariz e boca, e vai até o fim da gestação. O estágio anterior a este é conhecido como embrião. Após o parto, o feto passa então a ser considerado um recém-nascido.[1][2]

Remove ads
Etimologia
A palavra fetus (plural fetuses ou fetuses ) está relacionado ao latim fētus ("descendência", "procriação", "incubação de filhotes")[3][4] e o grego "φυτώ" plantar A palavra "feto" foi usada por Ovídio em Metamorfoses, livro 1, linha 104.[5]
A grafia predominante britânica, irlandesa e da Commonwealth é foetus, que está em uso desde pelo menos 1594. A grafia com -oe- surgiu em Latim tardio, onde a distinção entre os sons vocálicos -oe- e -e- foi perdida. Esta grafia é a mais comum na maioria das Nações da Commonwealth, exceto na literatura médica, onde é usado feto. A grafia tradicional “feto” é usada em Portugal. Fetus é actualmente a grafia padrão em inglês em todo o mundo em revistas médicas.[6] A grafia feto também foi usado historicamente.[7]

Remove ads
Desenvolvimento em humanos
Resumir
Perspectiva
Semanas 9 a 16 (2 a 3,6 meses)
Em humanos, o estágio fetal começa nove semanas após a fertilização.[1] No início do estágio fetal, o feto normalmente tem cerca de 30 millimetres (1,2 in) de comprimento cabeça-nádega, e pesa cerca de 8 gramas.[1] A cabeça representa quase metade do tamanho do feto.[8] Movimentos semelhantes aos da respiração do feto são necessários para a estimulação do desenvolvimento pulmonar, e não para a obtenção de oxigênio.[9] O coração, mãos, pés, cérebro e outros órgãos estão presentes, mas estão apenas no início do desenvolvimento e têm operação mínima.[10][11]
Neste ponto do desenvolvimento, os movimentos e contrações descontroladas começam a aparecer à medida que os músculos, o cérebro e as vias começam a se desenvolver.[12]
Semanas 17 a 25 (3,6 a 6,6 meses)
Uma mulher grávida pela primeira vez (nulípara) normalmente sente movimentos fetais por volta das 21 semanas, enquanto uma mulher que deu à luz antes normalmente sentirá movimentos por volta das 20 semanas.[13] No final do quinto mês, o feto tem cerca de 20 cm (8 in) de comprimento.
Semanas 26 a 38 (6,6 a 8,6 meses)
A quantidade de gordura corporal aumenta rapidamente. Os pulmões não estão totalmente maduros. As conexões neurais entre o córtex sensorial e o tálamo desenvolvem-se já às 24 semanas de idade gestacional, mas a primeira evidência do seu funcionam não só começa às cerca de 30 semanas. [carece de fontes] Os ossos estão totalmente desenvolvidos, mas ainda são macios e flexíveis. O Ferro, o cálcio e o fósforo tornam-se mais abundantes. As unhas chegam ao final das pontas dos dedos. O lanugo, ou cabelo fino, começa a desaparecer até desaparecer por completo, exceto na parte superior dos braços e ombros. Pequenos botões mamários estão presentes em ambos os sexos. O cabelo da cabeça fica áspero e mais grosso. O nascimento é iminente e ocorre por volta da 38ª semana após a fertilização. O feto é considerado a termo entre 37 e 40 semanas quando está suficientemente desenvolvido para vida fora do útero.[14][15] Pode ter 48 to 53 cm (19 to 21 in) de comprimento quando nasce. O controle do movimento é limitado no nascimento, e os movimentos voluntários intencionais continuam a se desenvolver até a puberdade.[16][17]
Remove ads
Viabilidade
Resumir
Perspectiva
Estágios em desenvolvimento pré-natal, mostrando viabilidade e ponto de 50% de chance de sobrevivência na parte inferior. Semanas e meses contados por gestação.

Viabilidade fetal refere-se a um ponto no desenvolvimento fetal em que o feto pode sobreviver fora do útero. O limite inferior de viabilidade é de aproximadamente 5+3⁄4 meses de idade gestacional e geralmente é mais tardio.[18]
Não existe um limite nítido de desenvolvimento, idade ou peso no qual um feto se torna automaticamente viável.[19] De acordo com dados de 2003 a 2005, as taxas de sobrevivência são de 20–35% para bebês nascidos aos 23 semanas de gestação (5+ 3⁄4 meses); 50–70% em 24–25 semanas (6 – 6+1⁄4 meses); e >90% entre 26 e 27 semanas (6+1⁄2 – 6+3⁄4 meses) e mais.[20] É raro um bebê pesar menos de 500 g (1 lb 2 oz) para sobreviver.[19]
Quando esses bebés prematuros nascem, as principais causas de mortalidade infantil são que o sistema respiratório e o sistema nervoso central não estão completamente diferenciados. Se receberem cuidados pós-natais especializados, alguns bebés prematuros com peso inferior a 500 g (1 lb 2 oz) podem sobreviver e são chamados de bebés imaturos.[19]
O nascimento prematuro é a causa mais comum de mortalidade infantil, causando quase 30% das mortes neonatais.[20] Com uma taxa de ocorrência de 5% a 18% de todos os partos,[21] também é comum o nascimento pós-maturo, que ocorre em 3% a 12 % de gestações.[22]
Sistema circulatório
Resumir
Perspectiva
Antes do nascimento

O coração e os vasos sanguíneos do sistema circulatório formam-se relativamente cedo durante o desenvolvimento embrionário, mas continuam a crescer e a desenvolver-se em complexidade no feto em crescimento. Um sistema circulatório funcional é uma necessidade biológica, uma vez que os tecidos dos mamíferos não conseguem crescer mais do que algumas camadas de células sem um fornecimento sanguíneo ativo. A circulação sanguínea pré-natal é diferente da circulação pós-natal, principalmente porque os pulmões não estão a ser utilizados. O feto obtém oxigénio e nutrientes da mãe através da placenta e do cordão umbilical.[23]
O sangue da placenta é transportado para o feto pela veia umbilical. Cerca de metade deste entra no ducto venoso fetal e é levado para a veia cava inferior, enquanto a outra metade entra no fígado propriamente dito a partir do rebordo inferior do fígado. O ramo da veia umbilical que irriga o lobo direito do fígado junta-se primeiro à veia porta. O sangue desloca-se então para o átrio direito do coração. No feto, existe uma abertura entre o átrio direito e o esquerdo (o forame oval), e a maior parte do sangue flui do átrio direito para o esquerdo, desviando-se assim da circulação pulmonar. A maior parte do fluxo sanguíneo é para o ventrículo esquerdo, de onde é bombeado através da aorta para o corpo. Parte do sangue desloca-se da aorta através das artérias ilíacas internas para as artérias umbilicais e entra novamente na placenta, onde o dióxido de carbono e outros resíduos do feto são absorvidos e entram na circulação da mãe.[23]
Parte do sangue do átrio direito não entra no átrio esquerdo, mas entra no ventrículo direito e é bombeado para a artéria pulmonar. No feto, existe uma ligação especial entre a artéria pulmonar e a aorta, denominada ‘’ducto arterioso’’, que encaminha a maior parte deste sangue para longe dos pulmões (que não estão a ser utilizados para a respiração neste momento, uma vez que o feto está suspenso no líquido amniótico).[23]
- Ecografia 3D dos movimentos fetais às 12 semanas
- Ultrassonografia 3D de um feto de 80-millimetre (3 in) (aproximadamente 14 semanas de idade gestacional)
- Feto às 17 semanas
- Renderização 3D da coluna vertebral fetal num exame às 19 semanas de gestação
- Feto com 20 semanas
Desenvolvimento Pós-Natal
Após o nascimento, com a primeira respiração, o sistema altera-se repentinamente. A resistência pulmonar é drasticamente reduzida, forçando mais sangue a entrar nas artérias pulmonares a partir do átrio e ventrículo direitos, em vez de fluir através do forame oval para o átrio esquerdo. O sangue dos pulmões viaja através das veias pulmonares até ao átrio esquerdo, produzindo um aumento de pressão que fecha o foramen oval, completando a separação do sistema circulatório. Posteriormente, o forame oval é designado por fossa oval. O ductus arteriosus fecha-se normalmente no espaço de um a dois dias após o nascimento, deixando o ligamento arterioso, enquanto a veia umbilical e o ducto venoso fecham-se geralmente dois a cinco dias após o nascimento, deixando o ligamento redondo e o ligamento venoso, respetivamente.
Um feto em desenvolvimento é altamente suscetível a anomalias metabólicas e de crescimento, aumentando o risco de cardiopatia congénita. O estilo de vida durante a gravidez é um fator importante.
Remove ads
Problemas de desenvolvimento
Resumir
Perspectiva
Um feto em desenvolvimento é altamente suscetível a anomalias metabólicas e de crescimento, aumentando o risco de cardiopatia congénita. O estilo de vida durante a gravidez é um fator importante.[24] A dieta é importante no desenvolvimento inicial. Estudos mostram que suplementar a dieta com ácido fólico reduz o risco de espinha bífida e outros defeitos do tubo neural. Saltar o pequeno-almoço pode também levar a períodos prolongados de depleção de nutrientes no sangue da mãe, aumentando o risco de prematuridade ou defeitos congénitos. O consumo de álcool pode aumentar o risco de desenvolver síndrome alcoólica fetal, uma condição que leva à deficiência intelectual em alguns recém-nascidos.[25] Fumar durante a gravidez pode levar a abortos espontâneos e baixo peso à nascença. O baixo peso à nascença é uma preocupação para os médicos, uma vez que estes bebés são propensos a problemas médicos secundários.
Sabe-se que os raios X têm potenciais efeitos adversos no desenvolvimento fetal, mas devem ser ponderados em relação a quaisquer potenciais benefícios.[26][27]
Algumas pesquisas mostram que a ecografia pode afetar o peso à nascença e o neurodesenvolvimento. Particularmente preocupante é a possível ligação entre o uso generalizado do ultrassom fetal e o aumento drástico do autismo.[28]
As doenças congénitas são adquiridas antes do nascimento. Os bebés com determinadas cardiopatias congénitas só sobrevivem enquanto o canal arterial se mantiver aberto. Nestes casos, o encerramento do canal pode ser retardado pela administração de prostaglandinas para permitir a correção cirúrgica dos defeitos. Por outro lado, nos casos de canal arterial patológico, em que o canal não fecha adequadamente, podem ser utilizados medicamentos que inibem a síntese de prostaglandinas para estimular o seu encerramento, evitando assim a cirurgia.
Outras cardiopatias congénitas incluem defeitos do septo ventricular, artéria pulmonar e tetralogia de Fallot.
Remove ads
Dor Fetal
Resumir
Perspectiva
A existência da dor fetal e as suas implicações são debatidas política e academicamente. De acordo com as conclusões de uma revisão publicada em 2005, "As evidências sobre a capacidade do feto para sentir dor são limitadas, mas indicam que a perceção da dor fetal é improvável antes do terceiro trimestre."[29][30] No entanto, os neurobiólogos do desenvolvimento defendem que o estabelecimento de ligações tálamo-corticais (por volta das 24 semanas) é um evento essencial para a perceção da dor fetal.[31] A perceção da dor envolve fatores sensoriais, emocionais e cognitivos, sendo impossível saber quando a dor é sentida, mesmo que seja conhecida quando se estabelecem ligações tálamo-corticais.[31] Alguns autores defendem que a dor fetal é possível a partir da segunda metade da gravidez:[32]"As provas científicas disponíveis tornam possível, até mesmo provável, que a percepção da dor fetal ocorra bem antes do final da gestação", escreve KJS Anand.[33]
O facto de um feto ter a capacidade de sentir dor e sofrimento entra no debate sobre o aborto.[34][35] Nos Estados Unidos, em 2004, foi proposto no Congresso um projecto de lei, o Unborn Child Pain Awareness Act, apoiado por Sam Brownback, que exigiria que os médicos informassem as mulheres grávidas de que os seus fetos poderiam sentir dor durante o procedimento e, por conseguinte, exigir anestesia para o feto;[36][37] Esse projeto de lei, na verdade, não foi aprovado.[38]
- Feto de 13 semanas
- Feto humano
Remove ads
Ver também
Referências
- Klossner, N. Jayne, Introductory Maternity Nursing (2005): "The fetal stage is from the beginning of the 9th week after fertilization and continues until birth"
- O.E.D.2nd Ed. 2005Harper, Douglas. (2001). Dicionário Online de Etimologia Arquivado em 2013-04-20 no Wayback Machine. Recuperado em 20/01/2007.
- «Charlton T. Lewis, Um Dicionário Elementar de Latim, feto». Consultado em 24 de setembro de 2015. Arquivado do original em 4 de janeiro de 2017
- Miller, Frank Justus (1951) [1916]. Ovid Metamorphoses. 1. Cambridge, Massachusetts and London: Harvard University Press and William Heinemann Ltd. 8 páginas. ark:/13960/t9n30qx2z
- Novo Dicionário Oxford de Inglês.
- Dicionário Americano da Língua Inglesa, Noah Webster, 1828.
- Instituto de Medicina das Academias Nacionais, Nascimento prematuro: causas, consequências e prevenção Arquivado em 2011-06-07 no Wayback Machine (2006), página 317. Recuperado em 2008 -03-12
- [http:/ /www.bartleby.com/65/fe/fetus.html A Enciclopédia Columbia] Arquivado em 2007-10-12 no Wayback Machine (Sexta Edição). Recuperado em 05/03/2007.
- Greenfield, Marjorie. "Dr. Spock.com Arquivado em 2007-01-22 no Wayback Machine". Obtido em 20/01/2007.
- Prechtl, Heinz "Desenvolvimento pré-natal e pós-natal precoce do comportamento motor humano" em Manual do cérebro e comportamento no desenvolvimento humano, Kalverboer e Gramsbergen eds., pp. 415-418 (2001 Kluwer Academic Publishers): "Os primeiros movimentos a ocorrer são inclinações laterais da cabeça. ... Às 9-10 semanas de idade pós-menstrual ocorrem movimentos complexos e generalizados. São os chamados movimentos gerais (Prechtl et al., 1979) e os sobressaltos. Ambos incluem todo o corpo, mas os movimentos gerais são mais lentos e têm uma sequência complexa de partes do corpo envolvidas, enquanto o sobressalto é um movimento rápido e fásico de todos os membros, tronco e pescoço."
- Levene, Malcolm et al. Fundamentos da Medicina Neonatal Arquivado em 2023-04-08 no Wayback Machine (Blackwell 2000), p. 8. Recuperado 2007-03-04.
- «Você e seu bebê com 37 semanas de gravidez». NHS.UK. 8 de dezembro de 2020. Consultado em 1 de novembro de 2022. Cópia arquivada em 2 de novembro de 2022
- «Dar à luz antes da data prevista: todas as 40 semanas importam?». Parents. Consultado em 1 de novembro de 2022. Cópia arquivada em 2 de novembro de 2022
- Stanley, Fiona et al. "Cerebral Palsies: Epidemiology and Causal Pathways", página 48 (2000 Cambridge University Press): "A competência motora no nascimento é limitada no neonato humano. O controle voluntário do movimento desenvolve-se e amadurece durante um período prolongado até a puberdade...."
- Becher, Julie-Claire. «Insights sobre o desenvolvimento fetal precoce». Arquivado do original em 1 de junho de 2013, Por trás das manchetes médicas (Royal College of Physicians of Edinburgh e Royal College of Physicians and Surgeons of Glasgow, outubro de 2004)
- Halamek, Louis. "Prenatal Consultation at the Limits of Viability Arquivado em 2009-06-08 no Wayback Machine", NeoReviews, Vol.4 No.6 (2003): "most neonatologists would agree that survival of infants younger than approximately 22 to 23 weeks' estimated gestational age [i.e. 20 to 21 weeks' estimated fertilization age] is universally dismal and that resuscitative efforts should not be undertaken when a neonate is born at this point in pregnancy."
- Moore, Keith and Persaud, T. The Developing Human: Clinically Oriented Embryology, p. 103 (Saunders 2003).
- [http:/ /www.marchofdimes.org/loss/neonatal-death.aspx March of Dimes - Morte Neonatal] Arquivado em 2014-10-24 no Wayback Machine, recuperado em 2 de setembro de 2009.
- Organização Mundial da Saúde (novembro de 2014). «Nascimento prematuro Ficha informativa N°363». quem. int. Consultado em 6 de março de 2015. Arquivado do original em 7 de março de 2015
- Buck, Germaine M.; Platt, Robert W. (2011). Oxford University Press, ed. Epidemiologia reprodutiva e perinatal. Oxford: [s.n.] p. 163. ISBN 9780199857746. Cópia arquivada em 15 de agosto de 2016
- Whitaker, Kent (2001). Comprehensive Perinatal and Pediatric Respiratory Care. Delmar. Retrieved 2007-03-04.
- Thomas Dalby, J. (1 de janeiro de 1978). «Environmental Effects on Prenatal Development». Journal of Pediatric Psychology (em inglês). 3 (3): 105-109. doi:10.1093/jpepsy/3.3.105. Consultado em 9 de fevereiro de 2019
- Pytkowicz, Streissguth, Ann (1997). Fetal alcohol syndrome : a guide for families and communities (em inglês). [S.l.]: Paul H. Brookes Pub. ISBN 1-55766-283-5. OCLC 35865468. Consultado em 9 de fevereiro de 2019
- «Fetal development» (em inglês). MedlinePlus Medical Encyclopedia. 11 de janeiro de 2009. Consultado em 9 fevereiro de 2019. Arquivado do original em 20 de março de 2011
- De Santis, Marco; Cesari, Elena; Nobili, E. (setembro de 2007). «Radiation effects on development». Birth Defects Research. Part C, Embryo Today: Reviews (em inglês). 81 (3): 177-182. PMID 17963274. doi:10.1002/bdrc.20099. Consultado em 9 de fevereiro de 2019
- Caroline Rodgers (2006). «Questions about Prenatal Ultrasound and the Alarming Increase in Autism» (em inglês). Midwifery Today. Consultado em 9 de fevereiro de 2019 [ligação inativa]
- Lee, Susan J.; Ralston, Henry J. Peter; Drey, Eleanor A. (24 de agosto de 2005). «Fetal pain: a systematic multidisciplinary review of the evidence». JAMA (em inglês). 294 (8): 947-954. PMID 16118385. doi:10.1001/jama.294.8.947. Consultado em 9 de fevereiro de 2019
- «Study: Fetus feels no pain until third trimester | Women's health» (em inglês). 24 de agosto de 2005. Consultado em 9 de fevereiro de 2019. Arquivado do original em 18 de março de 2008
- Johnson, Martin Hume; Everitt, Barry (20 de janeiro de 2000). Wiley, ed. Essential Reproduction (em inglês) 5 ed. [S.l.: s.n.] ISBN 978-0-632-04287-6. OCLC 876722579. Consultado em 9 de fevereiro de 2019
- Glover, Vivette (2004-2005 Winter). «The fetus may feel pain from 20 weeks». Conscience (Washington, D.C.) (em inglês). 25 (3): 35-37. Consultado em 9 de fevereiro de 2019 Verifique data em:
|data=(ajuda) - KJS Anand (junho de 2006). Associação Internacional para o Estudo da Dor, ed. «Dor Fetal?» (pdf). Dor: Actualizações Clínicas. XIV (2): 3. ISSN 1083-0707. Consultado em 19 de março de 2022. Cópia arquivada (PDF) em 19 de março de 2022
- «Unborn babies can feel pain during abortion» (em inglês). Consultado em 10 de fevereiro de 2019. Arquivado do original em 19 de julho de 2016
- David, Barry; Goldberg, Barth (dezembro de 2002). «Recovering Damages for Fetal Pain and Suffering». Illinois Bar Journal (em inglês). Consultado em 10 de março de 2007. Arquivado do original em 28 de setembro de 2007
- «S.2466 - Unborn Child Pain Awareness Act of 2004» (em inglês). 2004. Consultado em 18 de outubro de 2023
- «House to Consider Abortion Anesthesia Bill» (em inglês). washingtonpost.com. 4 de dezembro de 2006. Consultado em 10 de fevereiro de 2019. Arquivado do original em 28 de outubro de 2008
- «UNBORN CHILD PAIN AWARENESS ACT DEFEATED IN HOUSE» (em inglês). Women's Congressional Policy Institute. Consultado em 18 de outubro de 2023
Remove ads
Ligações externas
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads






