Loading AI tools
аутоіммунне захворювання нерво-мязових тканин З Вікіпедії, вільної енциклопедії
Міастені́я гравіс (англ. Myasthenia gravis, від грец. μύς — «м'яз» та ἀσθένεια — «слабкість», буквально «тяжка міастенія») — автоімунний нервово-м'язовий розлад, що клінічно характеризується патологічною слабкістю і стомлюваністю скелетних м'язів, пов'язаний з ушкодженням ацетилхолінових рецепторів постсинаптичної мембрани поперечно-смугастих м'язів специфічними комплементфіксуючими антитілами. Синоніми хвороби: астенічна офтальмоплегія, хвороба Ерба — Гольдфлама, бульбарний астенічний параліч.
| Міастенія гравіс | |
|---|---|
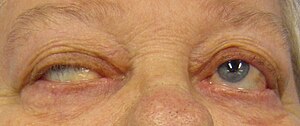 Косоокість та птоз у хворого на міастенію гравіс, що виникають при намаганні відкрити очі | |
| Спеціальність | неврологія |
| Препарати | піридостигмін[1][2], неостигмін[1], циклоспорин[1][2], циклофосфамід[1], преднізон[2], азатіоприн[2], ритуксимаб[2], екулізумаб[2], mycophenolate mofetild[2], преднізолон[2], такролімус[2], distigmined[3] і піридостигмін[4] |
| Частота | 0.015% |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 8C60 |
| МКХ-10 | G70.0 |
| OMIM | 254200 |
| DiseasesDB | 8460 |
| MedlinePlus | 000712 |
| eMedicine | neuro/232 emerg/325 oph/263 |
| MeSH | D009157 |
| | |
Етіологія і патогенез міастенії остаточно не визначені. У сучасній медицині міастенія розцінюється як автоімунне захворювання. У механізмі патологічної стомлюваності м'язів головного значення надають блокаді постсинаптичних ацетилхолінових рецепторів нервово-м'язових з'єднань аутоантитілами. Патогенез зумовлений блокуванням провідності на рівні міоневрального синапсу. Специфічні антиацетилхолінові антитіла знижують кількість ацетилхолінових рецепторів у нервово-м'язових з'єднаннях. Крім того, постсинаптичні імпульси «спрощуються», що призводить до припинення нейром'язової передачі. Повторна активація нервово-м'язових з'єднань спричиняє нормальне вивільнення ацетилхоліну. Кількість ацетилхолінових рецепторів, які можуть активізувати м'язові волокна, прогресивно зменшується, що і призводить до міастенічної стомлюваності. Істотна роль належить патології зобної залози. Останнім часом доведено імунологічне значення селезінки, що відіграє певну роль у дозріванні й диференціації лімфоцитів та продукції специфічних антитіл.
Клінічні прояви міастенії різноманітні та включають окуломоторні, бульбарні порушення, слабкість жувальних і мімічних м'язів, м'язів шиї та кінцівок. Поширеність патологічного процесу на різні групи м'язів може бути досить варіабельною: від одностороннього птозу до залучення практично всіх довільних м'язів.
Ураження очей при міастенії:
Ураження м'язів характеризують:
М'язові групи, що уражаються: дельтоподібний м'яз, трицепс плеча, клубово-поперековий м'яз; можлива також поява слабкості після навантаження (або посилення її) в інших м'язових групах: розгиначах кистей і стоп, рідше — у двоголових м'язах плеча, чотириглавих м'язах стегна, дрібних м'язах кистей, тобто можуть уражатися практично всі довільні м'язи кінцівок.
Особливий стан — міастенічний криз, при якому з різних причин відбувається різке погіршення стану з порушенням вітальних функцій. Частіше міастенічний криз провокує бронхолегенева інфекція, при цьому порушення дихання можуть мати змішаний характер. Диференціювати міастенічний криз від інших станів, що супроводжуються респіраторними розладами, можна за наявності бульбарного синдрому, гіпомімії, птозу, асиметричного зовнішнього офтальмопарезу, слабкості та стомлюваності м'язів кінцівок і шиї, що зменшується у відповідь на введення антихолінестеразних препаратів.
| Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям — зверніться до лікаря. |
Міастенію встановлюють на підставі анамнестичних даних, клінічного огляду, позитивної проби з антихолінестеразними препаратами, електроміографічного обстеження, динамічного спостереження. При зборі анамнезу звертають увагу на мінливість симптомів протягом доби, зв'язок їх з навантаженням, наявність часткових або повних ремісій, зворотність симптомів на тлі вживання антихолінестеразних препаратів (на час їх дії) і на тлі адекватної імуносупресивної терапії. Специфічним тестом для діагностики міастенії є проба з антихолінестеразними препаратами: прозерином, каліміном. Найчастіше проводять пробу з прозерином (неостигміном). Дозу підбирають індивідуально з розрахунку 0,125 мг/кг маси тіла. Можна вибрати будь-який парентеральний шлях введення препарату, але зазвичай проводять підшкірну ін'єкцію. Оцінюють дію препарату через 30-40 хвилин. Позитивною пробу вважають при відновленні м'язової сили з компенсацією бульбарних і окуломоторних порушень. У діагностично складних випадках проводять морфологічне дослідження м'язового біоптату (світлова, електронна мікроскопія, гістохімічне, імуногістохімічне, імунофлюоресцентне та інші види візуального вивчення нервово-м'язових з'єднань і оточуючих їх тканин). Поряд з різними клінічними, електрофізіологічними, фармакологічними методами для уточнення діагнозу міастенія використовують й імунологічні методи (імуноферментні, радіоімунологічні), що полягають в кількісному визначенні анти-АХ-автоантитіл у сироватці крові хворих, що дозволяє з імовірністю до 80 % підтвердити цей діагноз.
Необхідно проводити з: конгенітально-спадковими формами міастенії, міастенічними синдромами (за типом Ламберта — Ітона, при інфекційних хворобах та інтоксикаціях); розсіяним склерозом, нейроінфекціями (енцефалітом, енцефаломієлополірадикулоневритами, поліневритами); бічним аміотрофічним склерозом; спадковими і запальними міопатіями, міотонічною дистрофією (хвороба Россолімо — Куршнера — Штейнерта — Баттена), структурними (мітохондріальними) міопатіями; нейроендокринними синдромами, різними варіантами пароксизмальної міоплегії; органічними захворюваннями ЦНС (об'ємні утворення, судинні захворювання головного і спинного мозку); астеноневротичними реакціями, синдромом хронічної стомлюваності та іншими станами, що супроводжуються загальною стомлюваністю.
Лікування міастенічного кризу:
Успіхи в лікуванні міастенії пов'язані з впровадженням в практику антихолінестеразних препаратів (1932—1934 рр.), тимектомії (1939 р.), глюкокортикостероїдної терапії (1966 р.). У останні десятиріччя широко застосовують екстракорпоральні методи (гемосорбція, плазмаферез), з початку 90-х років ХХ століття з успіхом використовують для лікування автоімунних захворювань в/в нормальний людський імуноглобулін. Найбільший ефект лікування спостерігають при поєднанні цитостатиків із глюкокортикоїдами. Є окремі повідомлення про застосування при міастенії антилімфоцитарного і антитимусного глобулінів[джерело?].
Розраховане на збільшення впливу медіатора ацетилхоліну на функціональну здатність ацетилхолінових постсинаптичних рецепторів внаслідок пригнічення дії холінестерази. Дози антихолінестеразних препаратів підбирають індивідуально. Зазвичай застосовують один препарат, оскільки комбінації антихолінестеразних препаратів можуть призвести до холінергічного кризу. Підсилення їх дії відбувається при одночасному призначенні солей калію.
Можуть бути методом вибору в лікуванні міастенії при неадекватності або непереносимості інших засобів консервативної терапії, а також при наявності протипоказів до тимектомії. Препаратом вибору є ретаболіл. Це пов'язано з відсутністю токсичної дії та тривалим ефектом після однократної ін'єкції.
Ефективними для лікування міастенії є глюкокортикоїди. Лікування преднізолоном слід починати з максимальних доз. Тривалість прийому максимальної дози залежно від тяжкості стану хворого, швидкості розвитку й ступеня вираженості поліпшення — від одного до декількох місяців — з подальшим поступовим зниженням у міру досягнення терапевтичного ефекту до підтримувальної дози. Глюкокортикоїдну терапію здійснюють на тлі вживання антихолінестеразних препаратів, але з'являється необхідність значного зменшення їх дозування для запобігання холінергічному кризу. У зв'язку з калійуричною дією глюкокортикоїдів хворі повинні одержувати препарати калію.
Імунодепресивну терапію застосовують при неефективності антихолінестеразних препаратів і глюкокортикостероїдів, у людей похилого віку з гострою формою міастенії, яким протипоказана тимектомія. Імунодепресивну терапію проводять препаратами азатіоприн та метотрексат.
Як метод пригнічення функції вилочкової залози застосовують рентгенівське опромінення ділянки груднини. Це метод вибору у хворих із неоперабельними тимомами, при наявності протипоказів до хірургічного лікування.

Видалення вилочкової залози — тимектомія, широко розповсюджений і досить ефективний метод лікування міастенії. Операція ефективна лише при відносно нетривалому перебігу захворювання (8-10 років), у хворих віком не старше 50-60 років. Лікувальний вплив тимектомії при міастенії можна пояснити видаленням джерела постійної антигенної стимуляції — тимоми (пухлини тимусу). У хворих на міастенію, якщо виявили неефективність комплексної терапії, як правило, ефект приносить спленектомія.
| Інформація в цьому розділі застаріла. (березень 2016) |
Seamless Wikipedia browsing. On steroids.
Every time you click a link to Wikipedia, Wiktionary or Wikiquote in your browser's search results, it will show the modern Wikiwand interface.
Wikiwand extension is a five stars, simple, with minimum permission required to keep your browsing private, safe and transparent.