热门问题
时间线
聊天
视角
腹瀉
病症 来自维基百科,自由的百科全书
Remove ads
腹泻(diarrhea,diarrhoea)是排便次数增多(>3次/天)或粪便量增加(>200克/天),且粪质稀薄(含水量>85%)的症状[2][3];可带有黏液、脓血或未消化的食物。
腹泻常伴有排便急迫感、肛门不适、失禁、脱水等症状[4]。腹泻分急性和慢性两类:急性腹泻,一般病程少于2周;慢性腹泻,一般病程至少4周[5]。
Remove ads
名词
腹泻俗称拉肚子,廣州話俗稱肚屙,台語俗稱疶屎,中医称之为泄泻,diarrhea 源自古希腊语 διάρροια,包含兩個词根:διά(diá),經過,及 ῥέω(rhéō),流動。
症状
根據世界卫生组织的定義,腹瀉是指每天排出稀便或水便三次或以上,或是排便的頻率比該人的正常高[6]。腹瀉的症狀常持續好幾天而且可能因為體液流失的關係而產生脫水現象。如果脫水的情形繼續惡化,接下來可能會出現排尿量減少、膚色蒼白、心跳過速、或者對外界刺激反應不佳。另外,對以母乳餵養的嬰兒來說,軟便可能是正常的現象。
定义
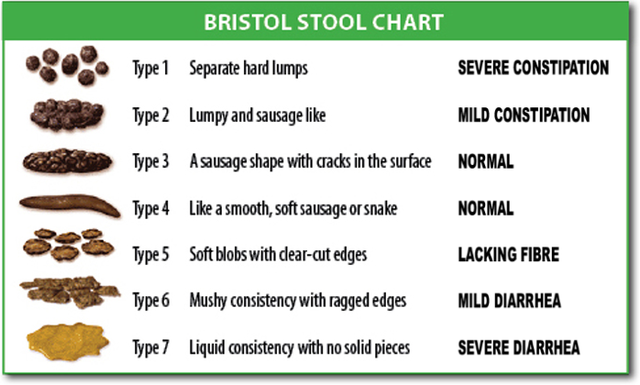
根据世界卫生组织定义,腹泻指每日排出≥3次稀便或水样便,或排便频率超过个人正常水平。[4]
世界胃肠病学组织将急性腹泻定义为:持续<14天的异常频繁半固态或液态粪便排出。[7] 水样急性腹泻可称为AWD(Acute Watery Diarrhoea)。[8]
分泌性腹泻由主动分泌增加或吸收抑制引起,通常无结构性损伤。最常见病因是霍乱毒素刺激阴离子(尤其是氯离子Cl⁻)分泌。为维持胃肠道电荷平衡,钠离子(Na⁺)与水随之排出。此类腹泻的肠液分泌与血浆保持等渗状态,即使空腹时仍持续存在。[9][10] 即使停止进食,腹泻仍持续。
渗透性腹泻因过量水分被吸入肠腔所致。摄入高糖或高盐溶液可使水分从身体进入肠道,引发此类腹泻。[11][10] 渗透性腹泻也可源于消化障碍(如胰腺疾病或乳糜泻),未消化营养物质滞留肠腔吸水;或由渗透性泻药(通过吸水缓解便秘)引起。健康人群过量摄入镁、维生素C或未消化乳糖可诱发渗透性腹泻及肠胀。乳糖不耐受者过量摄入乳制品后难消化乳糖。果糖吸收不良者过量果糖摄入亦可致腹泻。高果糖食物若同时含高葡萄糖则更易吸收且较少引发腹泻。糖醇类(如山梨糖醇,常见于无糖食品)难以吸收,大量摄入可致渗透性腹泻。[9] 多数情况下,停用诱因(如牛奶或山梨糖醇)后腹泻即止。
渗出性腹泻表现为粪便含血及脓液,见于炎症性肠病(如克罗恩病或溃疡性结肠炎),以及严重感染(如大肠杆菌或其他食源性疾病)。[10][9]
炎症性腹泻因黏膜或刷状缘损伤导致富含蛋白质的液体被动丢失及吸收能力下降。此类腹泻可兼具上述三型特点。[12] 病因包括细菌/病毒/寄生虫感染、自身免疫性疾病(如炎症性肠病)、结核、结肠癌及肠炎。[10]
健康影响
腹泻性疾病可能对体能发育和智能发育产生双重负面影响。"无论何种原因导致的儿童早期营养不良,均会降低成年后的体能水平与劳动效率"[13],而腹泻正是儿童营养不良的首要诱因[14]。更有证据表明,腹泻性疾病对神经认知发育存在显著危害:即使在控制蠕虫感染和早期母乳喂养因素后,曾患严重腹泻的儿童在系列智力测试中仍表现显著低下[13][15]。
腹泻可引发:
口服药物时,腹泻可能缩短药物在消化道的滞留时间,降低生物利用度导致治疗失败。临床应对策略包括: 1. 减少药物剂量 2. 调整给药频次 3. 停用致泻药物 4. 加强补液治疗
病因與診斷
最常見的原因為腸道感染,可能是病毒、細菌、或寄生蟲感染,也就是一般所謂的「腸胃炎」。主要是透過與病人的密切接觸(例如:透過與病人分享食物、水、器皿、接觸到病人的嘔吐物、排泄物或病人曾接觸的物體表面)、吃或喝到污染的食物或飲料等途徑傳染。另外也可能是全身性感染的其中一個表現。非感染性原因例如:乳糖不耐症、發炎性腸道疾病、藥物、大腸激躁症、急性中毒等因素[16]。另外依症狀持續時間可分為急性腹瀉(小於兩周)、持續性腹瀉(二至四周)、慢性腹瀉(大於四周)[17]。急性水樣腹瀉其中一個原因為霍亂弧菌感染。出血性腹瀉,也就是糞便中帶血,又稱為「痢疾」(Dysentery)[4]。大部分情況不需做糞便培養確定病原[18]。
感染性腹泻的病原体包括病毒、细菌和寄生虫[19],临床上常称为胃肠炎[20]。成人病毒性腹泻最常见病原为诺如病毒[21],而5岁以下儿童以轮状病毒为主[22]。腺病毒40/41型及星状病毒也是重要病原[23][24]。在美国,产志贺毒素大肠杆菌(如O157:H7血清型)是感染性血便最常见病因[25]。
细菌性腹泻常见病原包括弯曲菌属,而沙门氏菌属、志贺氏菌属及特定大肠杆菌株也频繁致泻[26]。
老年人(尤其接受抗生素治疗者)中,艰难梭菌毒素常致严重腹泻[27]。
寄生虫(尤以原虫如隐孢子虫、贾第鞭毛虫、溶组织内阿米巴、芽囊原虫、环孢子虫为著)常致慢性腹泻。广谱抗寄生虫药硝唑尼特对多种致泻寄生虫有效[28]。
其他感染因子(如寄生虫或细菌毒素)可加剧症状[29]。在卫生条件良好、食物饮水充足时,健康人群通常数日内自愈。但体弱或营养不良者可能进展为严重脱水甚至危及生命[30]。
Remove ads

贫困程度与人群腹泻发病率密切相关,此关联源于贫困人群的生活环境:
- 居住条件:拥挤、泥土地面、人畜共居
- 基础设施:缺乏清洁饮水、粪便无害化处理设施
- 食物安全:无冷藏设备
- 医疗资源:缺乏适龄营养支持及医疗干预能力
"贫困限制了对腹泻的营养干预能力,无法提供适龄平衡膳食或调整饮食以修复营养损失,医疗资源匮乏进一步加剧此影响。"[32]
清洁饮水缺乏是最常见感染源。不当粪便处理导致地下水污染,在水过滤/净化缺失时引发群体性感染。人类粪便含多种潜在致病源[33]。
合理营养对预防感染性腹泻至关重要,尤见于免疫系统未健全的儿童。锌缺乏症(常见于发展中国家儿童)即使轻度缺乏也可显著损害免疫系统发育与功能[34][35]。锌缺乏儿童更易发生腹泻、严重腹泻及发热性腹泻[36]。
维生素A缺乏症可加剧腹泻严重度。尽管关于缺乏症与发病率的关系存在争议[37],但有研究显示缺乏状态增加发病风险[38]。全球约1.27亿学龄前儿童缺乏维生素A[39],此群体面临更高感染风险。
預防與治療
感染性腹瀉的預防方式包括:改善環境衛生、確保飲用水的潔淨以及勤洗手。讓嬰兒持續哺乳至少六個月,並施打輪狀病毒疫苗也是推薦的預防方式[4]。在治療方面,給病人服用口服脫水補充液(乾淨的飲用水加上適量的鹽、糖、以及鋅片)[40],如果說買不到口服脫水補充液,可以參考配方自行配製[41],口服脫水補充療法在過去25年內拯救了五千萬名孩童免於因腹瀉造成的脫水或電解質不平衡而死亡[1]。一般建議腹瀉患者仍可正常進食(如果是哺乳中的嬰幼兒則照常哺乳)[4]。徜若病人出現嚴重的脫水症狀,則可能需要靜脈輸液,但這情形並不常見,絕大多數的案例都能經口補足流失的水和電解質。腹瀉的病人很少需要抗生素,但在極少狀況下仍需要依情形給予抗生素(例如腹瀉中帶血、伴隨高燒、旅行後隨即發作的嚴重腹瀉、或是在糞便檢體中見到或培養出特定的細菌或寄生蟲)。樂必寧(Loperamide)對減緩腸道運動可能有幫助,但並不被建議用在嚴重腹瀉的患者身上[18]。
流行病學與社會文化影響
全球每年有17至50億例的腹瀉病例[4][16],尤其常發生在開發中國家的兒童身上(平均約一年3次[4])。2012年全球五歲以下兒童死因當中腹瀉排名第二(有76萬名兒童死於腹瀉,佔11%[4][42])。經常發生的腹瀉也會造成五歲以下的兒童的營養不良及其他長期問題[4](如生長遲緩或智力發展遲緩[42])。而根据世界卫生组织2009年的报告,全世界五岁以下的儿童死亡有百分之二十是腹泻所引發的脫水現象造成的。每年有一百八十万孩子死于腹泻[43]。
参见
- 止瀉藥
- 痢疾
- 霍亂
- 副霍乱
- 大腸桿菌O157:H7型
- 便秘
參考文獻
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads

