Top Qs
Chronologie
Chat
Contexte
Cancer du poumon
maladie humaine De Wikipédia, l'encyclopédie libre
Remove ads
Les expressions cancer du poumon et cancer bronchique désignent au sens strict une tumeur maligne du poumon, et par extension les carcinomes pulmonaires, qui regroupent les tumeurs malignes épithéliales du poumon.

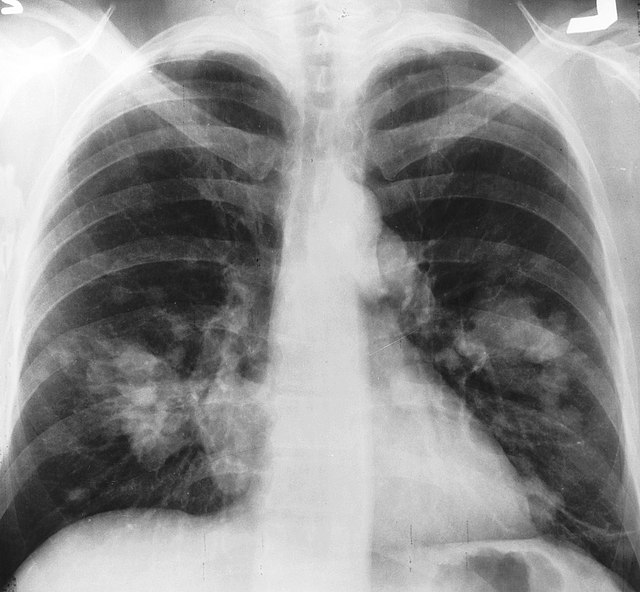
Selon l'OMS, c'est la cause la plus fréquente de décès par cancer, chez les hommes comme chez les femmes[1]. Il est la cause de 1,3 million de décès par an dans le monde[2]. Les symptômes les plus fréquents sont le souffle court, la toux (éventuellement les crachements de sang), et l'amaigrissement[3].
Les principaux types de cancers du poumon sont le carcinome à petites cellules et les cancers non à petites cellules. Cette distinction est importante, les traitements et pronostics étant très différents. Les cancers non à petites cellules sont souvent traités par chirurgie, tandis que le carcinome à petites cellules ne s'opère pas et est traité par chimiothérapie et radiothérapie[4].
La cause la plus fréquente de cancer du poumon est l'exposition chronique à la fumée de tabac[5], y compris au tabagisme passif[6],[7]. L'incidence du cancer du poumon chez les non-fumeurs, qui représentent environ 15 % des cas[8], est imputable pour partie au tabagisme passif[9],[10], à l'exposition au radon[11], à l'amiante[12], à d'autres formes de pollution de l'air[13],[14], ainsi qu'à une combinaison de facteurs génétiques[15].
Le cancer du poumon peut être vu sur les radiographies thoraciques et le scanner. Le diagnostic est confirmé par une biopsie. Ceci se fait généralement par bronchoscopie, ou par biopsie guidée par scanner. Le traitement et le pronostic dépendent du type histologique du cancer, de son stade (degré de dissémination), et de l'état général de santé du patient.
Une étude européenne[16] a confirmé en 2017 l'intérêt d'un dépistage des populations à risque par scanner thoracique peu irradiant[17]. D'après l'actualisation de l'analyse de la Haute Autorité de Santé en 2022, ce dépistage sur les personnes à risque conduit à une réduction de la mortalité par cancer du poumon[18].
Remove ads
Historique
Résumé
Contexte
Le cancer du poumon n'était pas fréquent avant l'arrivée de la cigarette ; il n'a même pas été identifié comme une maladie distincte jusqu'en 1761[19]. Divers aspects du cancer du poumon ont été décrits avec plus de précisions en 1810[20]. Les tumeurs malignes du poumon ne représentaient qu'1 % de tous les cancers repérés en autopsie en 1878, mais étaient montés à 10–15 % au début du XXe siècle[21]. Le nombre de cas cités dans la littérature médicale mondiale ne s'élevait qu'à 374 en 1912[22], référence citée dans One hundred years of lung cancer[23], mais une revue des autopsies montre que l'incidence du cancer du poumon a augmenté de 0,3 % en 1852 à 5,66 % en 1952[24]. En Allemagne en 1929, le médecin Fritz Lickint reconnut le lien entre tabagisme et cancer du poumon[21], ce qui conduisit à une campagne antitabac agressive[25]. L'Étude des médecins britanniques, publiée dans les années 1950, était la première preuve épidémiologique solide du lien entre le cancer du poumon et le tabagisme[26]. De fait, en 1964 le chirurgien général des États-Unis[n 1] recommande aux fumeurs de s'arrêter de fumer[27].
Le lien avec le radon a été reconnu pour la première fois chez les mineurs de l'Erzgebirge (Allemagne), près de Schneeberg (Saxe). L'argent a été exploité dans cette région depuis 1470, et ces mines sont riches en uranium, avec ses descendants, dont le radium et le radon. Les mineurs étaient atteints d'une quantité exceptionnelle de maladies pulmonaires, finalement reconnues comme cancers du poumon dans les années 1870. On estime à 75 % le nombre d'ex-mineurs morts du cancer du poumon[28]. Malgré cette découverte, l'activité minière a continué jusqu'aux années 1950, en raison de la demande de l'URSS en uranium[29].
La première pneumonectomie réussie pour le cancer du poumon a été réalisée en 1933[30].
La radiothérapie palliative a été utilisée depuis les années 1940[31].
La radiothérapie radicale, utilisée dès les années 1950, a été une tentative pour utiliser plusieurs doses de radiation chez les patients à un stade relativement précoce du cancer du poumon, mais inopérables[32].
En 1997, la radiothérapie continue hyperfractionnée accélérée a été considérée comme une amélioration de la radiothérapie radicale conventionnelle[33].
Pour les carcinomes à petites cellules, les premiers essais de résection chirurgicale des années 1960[34] et de radiothérapie radicale[35] n'ont pas eu de succès. Dans les années 1970, des combinaisons de chimiothérapie efficaces ont été mises au point[36].
Remove ads
Épidémiologie
Résumé
Contexte
Dans le monde, le cancer du poumon est le cancer le plus fréquent en termes tant d'incidence que de mortalité (1,35 million de nouveaux cas par an et 1,18 million de décès), avec les taux les plus élevés en Europe et en Amérique du Nord[37]. En France, sa prévalence varie fortement selon les régions : durant la seconde moitié du XXe siècle, chez les hommes, les régions à plus forte incidence étaient le Nord-Pas-de-Calais, la Lorraine et l'Alsace[38].
Fréquence

Le réseau français des registres des cancers (Francim) et l’Institut national de la santé et de la recherche médicale (Inserm) estiment le nombre total de nouveaux cas de cancers en France, en 2000, à 280 000, dont 58 % survenant chez les hommes. Pour la même année, le nombre de décès par cancer est estimé à 150 000 dont 61 % chez l’homme. Le cancer du poumon vient en 4e position pour son incidence (28 000 nouveaux cas) après le cancer du sein (42 000), de la prostate (40 000), et du colon et rectum (36 000) mais en première place pour sa mortalité. 23 152 cancers du poumon ont été diagnostiqués chez l’homme en 2000 et 4 591 chez la femme. Compte tenu de l’efficacité modeste des traitements, le cancer du poumon est la première cause de mort par cancer avec environ 27 000 décès en 2000, dont 23 000 chez l’homme et 4 500 chez la femme[39][source insuffisante]. Selon l'Assurance maladie, 14 237 nouveaux cas ont été détectés en France métropolitaine en 2002[réf. souhaitée].
En France, le nombre de nouveaux cas estimés en 2017 était de 49 000 : 32 000 hommes et 17 000 femmes[40].
Il fait partie des 9 cancers dont la fréquence a nettement augmenté de 1980 à 2005. Son incidence (23 937 nouveaux cas en 2005 en France) tend à augmenter chez l'homme jusqu'à la fin des années 1990, puis diminue sur la période 2000-2005, alors qu'elle augmente (de 4 % par an) chez les femmes sur la période la plus récente 2000-2005[41]. Le tabagisme est responsable dans plus de 90 % des cas, c'est de très loin le principal facteur de risque. Grâce à la prévention du tabagisme, dans les années 2000, l'épidémie de cancer du poumon commence à diminuer en France[42] ; tendance qui devrait se poursuivre car le taux de fumeurs masculins est passé de 70 % dans les années 1960[43] à 32 % au début des années 2010[44].
L'étude de l'évolution de la survie nette à 5 ans donne les chiffres suivants :
- 1990 : 14 % (homme : 12 %, femme : 17 %) ;
- 2002 : 15 % (homme: 14 %, femme : 18 %) ;
- 2011 ; 14 % (homme : 13 %, femme : 18 %)[45].
« Malgré l’amélioration récente des prises en charge diagnostique et thérapeutique, aucune amélioration franche de la survie n’a été observée au cours du temps. À l’heure actuelle, la meilleure arme pour lutter contre la mortalité liée à ce cancer, en forte augmentation chez la femme, reste toujours la lutte contre le tabagisme qui augmente chez les jeunes et les femmes[45]. » La part des femmes dans les cancers du poumon a plus que doublé en 20 ans : de 16 % des cas en 2000 à presque 35 % en 2020.
Cancer du poumon et tabagisme

Le segment de population développant un cancer du poumon le plus fréquemment est celui des plus de 50 ans ayant des antécédents de tabagisme. Le cancer du poumon est la forme de cancer arrivant en second rang en fréquence dans la plupart des pays occidentaux, et c'est la première cause de décès reliée au cancer.
Bien que le taux d'hommes mourants du cancer du poumon soit en baisse dans les pays occidentaux, il s'accroît chez les femmes, en raison de la montée du tabagisme dans ce groupe. L'évolution du lobby du tabac (Big Tobacco[n 2]) joue un rôle significatif dans la culture tabagique[46]. Les industriels du tabac ont concentré leurs efforts depuis les années 1970 vers le marché des femmes et jeunes filles, spécialement avec des cigarettes « light » ou « low-tar »[47].
À partir des années 1950, l'incidence de l'adénocarcinome du poumon a commencé à augmenter par rapport aux autres types de cancers[48]. Ceci est en partie dû à l'introduction des cigarettes à filtre : l'utilisation de filtres élimine les plus grosses particules de la fumée de tabac, réduisant ainsi les dépôts dans les plus grosses voies aériennes. Cependant, le fumeur doit aspirer plus fortement pour recevoir la même quantité de nicotine, ce qui accroît le dépôt de particules dans les voies les plus fines, d'où l'apparition de l'adénocarcinome[49].
Aux Etats-Unis, le cancer du poumon est la principale cause de décès du cancer chez l'homme et la femme, devant le cancer de la prostate et du sein, respectivement[50]. En France, le tabagisme est responsable dans plus de 90 % des cas. C'est de très loin le principal facteur de risque. En Belgique et au Canada, le tabac est responsable de 85 % des cancers du poumon[51],[52].
L'Europe de l'Est a le plus grand taux de mortalité par cancer du poumon parmi les hommes, tandis que l'Europe du Nord et les États-Unis ont la plus haute mortalité parmi les femmes. L'incidence du cancer du poumon est actuellement moindre dans les pays en développement[53]. Comme le tabagisme croît dans les pays en développement, on s'attend à avoir une croissance de l'incidence dans les années à venir, notamment en Chine[54] et en Inde[55].
Autres facteurs
Facteur tabagisme passif
Tous les cas de cancer du poumon ne sont pas dus à la fumée de tabac, mais le rôle du tabagisme passif est de plus en plus reconnu comme un facteur de risque : il accroîtrait le risque de survenue d'un cancer du poumon de 16 [56] à 25 %[57]. Il est donc de plus en plus soumis à des politiques interventionnistes pour diminuer l'exposition indésirable des non-fumeurs à la fumée d'autrui.
Suies noires
Le noir de carbone augmente de 30% les risques de cancer du poumon[58].
Les émissions des automobiles, des usines et des centrales électriques à charbon ou au fioul[13],[14],[59], les fumées de combustion de biomasse (bois, végétaux)[60], la pollution intérieure causée par la combustion domestique (chauffage et cuisson) de combustibles et biocombustibles solides (charbon d'une part et biomasse, principalement le bois, d'autre part)[61] exposent aussi à des risques potentiels. L'incidence de l'adénocarcinome aux États-Unis a diminué depuis 1999. Ceci peut être dû à une réduction de la pollution environnementale de l'air[48].
En France, les particules fines émises par les automobiles en ville seraient ainsi responsables de la mort de 6 500 à 9 500 personnes, dont plus de 1 000 par cancer du poumon[réf. souhaitée] ; l'amiante, lui, y est à l'origine de 2 000 à 3 000 cancers du poumon chaque année (ces chiffres pourraient augmenter dans l'avenir)[réf. souhaitée].
Radon
Le radon est un gaz radioactif incolore et inodore qui dans certaines régions remonte naturellement du sol, et qui peut s'accumuler dans un endroit non aéré.
En Europe, le radon est la cause de 9 % des cancers du poumon[62]. L'exposition au radon serait responsable, en France, de 13 % des décès par cancer du poumon, soit environ 3 350 chaque année. Toutefois, dans certains pays, le radon serait la deuxième cause de cancer du poumon après le tabagisme.
En France, le seul radon domestique cause entre 2 % et 13 % du cancer du poumon selon e-cancer, ce qui en fait le second facteur de risque de cancer du poumon après le tabac[63],[64]. Le risque de cancer du poumon augmente linéairement de 16 % par 100 Bq/m3[64]. En France, le radon tue annuellement 3 000 personnes[65].
Pour les professionnels de l'uranium, le temps de latence peut être de 19 à 25 ans[64].
Le radon associé au tabac multiplie par environ 20 le risque de cancer du poumon par rapport à la seule exposition au radon[63].
Au Canada, avec environ 16 % des décès par cancer du poumon attribués au radon, la radon est la deuxième cause du cancer du poumon, représentant 600 décès Québécois annuels parmi 3 000 décès au Canada[66].
Ensoleillement réduit
L'incidence du cancer du poumon (par pays) a une corrélation inverse avec l'exposition à la lumière du soleil et aux UVB. Une explication possible est un effet préventif de la vitamine D (qui est produite par la peau à l'exposition au soleil)[67].
Remove ads
Étiologie
Résumé
Contexte
L'étiologie du cancer du poumon est liée à des causes génétiques intrinsèques et à des causes environnementales extrinsèques dont certains facteurs de risque.
Facteurs génétiques
Comme beaucoup d'autres cancers, le cancer du poumon est provoqué par l'activation d'oncogènes, ou par l'inactivation de gènes suppresseurs de tumeurs[68]. Les oncogènes sont des gènes dont on pense qu'ils rendent leurs porteurs plus susceptibles de développer un cancer. Les proto-oncogènes sont soupçonnés de se transformer en oncogènes sous l'action de certains cancérigènes[69]. Des mutations dans le proto-oncogène K-ras sont responsables de 10 à 30 % des adénocarcinomes du poumon[70],[71]. Le récepteur de l'EGF (facteur de croissance épidermique), ou sous son sigle anglais EGFR, contrôle la prolifération, l'apoptose, l'angiogenèse et l'invasion par la tumeur[70]. Les mutations et l'amplification de l'EGFR sont fréquents dans le cancer du poumon non à petites cellules, et servent de base pour le traitement par les inhibiteurs de l'EGFR. HER2/neu est moins souvent affecté[70]. Des dommages chromosomiques peuvent conduire à une perte d’hétérozygotie. Ceci peut provoquer l'inactivation des gènes antioncogènes. Des dommages aux chromosomes 3p, 5q, 13q et 17p sont particulièrement fréquents dans le carcinome du poumon à petites cellules. Le gène suppresseur de tumeur p53, situé sur le chromosome 17p est affecté dans 60 à 75 % des cas[72]. D'autres gènes qui sont également souvent mutés ou amplifiés sont c-MET, NKX2-1, LKB1, PIK3CA et BRAF [70].
Une susceptibilité individuelle d'origine génétique peut aussi survenir. Différentes mutations favorisantes ont été ainsi décrites : sur l'EGFR[73] ou dans une région du chromosome 15q[74], correspondant à un gène codant un récepteur à un dérivé nicotinique[75]. La mutation sur un gène intervenant dans la réparation de l'ADN favoriserait également ces cancers[76].
Divers polymorphismes génétiques sont associés au cancer du poumon. Ils comprennent des gènes codant l'interleukine 1[77], le cytochrome P450[78], des promoteurs d'apoptose tels que la caspase 8[79], et les molécules réparatrices de l'ADN telles que l'XRCC1[80]. Les porteurs de tels polymorphismes ont plus de risques de développer un cancer du poumon après exposition aux cancérigènes.
Une étude récente a suggéré que l'allèle 309G du MDM2 est un facteur de risque à faible pénétration pour le développement de cancer du poumon chez les Asiatiques[81].
Causes environnementales ou facteurs de risque

Les principales causes du cancer du poumon (et du cancer en général) comprennent les substances cancérigènes (telles celles que l'on trouve dans la fumée de tabac), les rayonnements ionisants et les infections virales. L'exposition à ces causes provoque des changements, qui se cumulent, dans l'ADN du tissu recouvrant l'intérieur des bronches (l'épithélium bronchique). Plus le tissu est altéré, plus les risques de développer un cancer augmentent[4].
Le cancer bronchique est reconnu comme maladie professionnelle, en France, en cas d'exposition[réf. souhaitée] : aux radiations ionisantes, à l'amiante, au chrome, au nickel, aux goudrons, aux arséniates et à certains autres produits chimiques.
Tabagisme

Dans le monde développé, près de 90 % des décès dus au cancer du poumon sont dus au tabagisme[83], ce qui en fait — et de loin — la 1re cause[84].
- Aux États-Unis, on estime que la fumée du tabac est responsable de 87 % des cas de cancer du poumon (90 % des hommes, 85 % des femmes)[85].
- Parmi les hommes fumeurs, le risque, cumulé le long de toute la vie, de développer un cancer du poumon est de 17,2 % ; pour les femmes il est de 11,6 %. Ce risque est significativement plus bas chez les non-fumeurs : 1,3 % chez les hommes et 1,4 % chez les femmes[86].
- La fumée de tabac contient plus de 60 cancérigènes connus[87], comprenant les radioisotopes de la chaîne de désintégration du radon, des nitrosamines, du polonium et du benzopyrène, entre autres.
- En outre, il semble que la nicotine diminue la réponse immunologique aux développements malins dans les tissus exposés[88].
- Plus on a fumé longtemps et beaucoup, plus le risque de cancer du poumon augmente. Arrêter de fumer diminue le risque, à mesure que les dommages apportés au tissu des poumons sont réparés, et que les particules contaminantes sont progressivement éliminées[89]. La fumée du cannabis joue un rôle voisin de celle du tabac et augmente le risque de cancer du poumon[réf. nécessaire].
- Des indices laissent penser que le cancer du poumon chez les « jamais-fumeurs » a un meilleur pronostic que chez les fumeurs[90],
et que les patients qui fument au moment du diagnostic ont des temps de survie inférieurs à ceux qui avaient cessé[91]. - Arrêter de fumer au stade précoce d'un cancer du poumon double les chances de survie à 5 ans du patient[92].
- Un fumeur passif (quelqu'un vivant ou travaillant avec un ou des fumeurs) a un risque augmenté de cancer du poumon. Des études effectuées aux États-Unis[93],[94],[95],[96],[97], Europe[98], Grande-Bretagne[99],[100], Australie[101] et France[102] ont démontré de façon cohérente un accroissement significatif du risque relatif parmi les individus exposés passivement à la fumée.
Une étude sur le « courant de fumée secondaire » (émise par le bout incandescent de la cigarette) suggère qu'il est plus toxique que la fumée inhalée directement[103].
Radon
Le radon est un gaz incolore et inodore, engendré par la radioactivité du radium, qui provient lui-même de celle de l'uranium, que l'on trouve dans la croûte terrestre. Le radon est lui-même à son tour radioactif, et ses produits de désintégration se désintègrent à leur tour, dans une chaîne se terminant par l'isotope 206, non radioactif, du plomb. Chacune de ces désintégrations s'accompagne de l'émission de rayonnements ionisants, qui sont capables de briser les molécules de matière sur leur passage, et en particulier les molécules de l'ADN formant les gènes, ce qui cause des mutations qui peuvent provoquer le cancer.
L'exposition au radon est la deuxième cause de cancer du poumon, après le tabac[11]. Elle serait responsable de 13 % des décès par cancer du poumon, soit environ 3 350 chaque année en France, et de 9 % en Europe.
La concentration en radon varie selon les lieux et la composition de leur sol et de leur sous-sol. Par exemple, dans des régions comme les Cornouailles (en Grande-Bretagne), la Bretagne (en France) ou encore le Limousin (en France) dont le sous-sol est en granite, qui a en outre fréquemment servi de matériau de construction, le radon est un problème majeur, et les maisons devraient être aérées avec des ventilateurs, pour abaisser la concentration en radon. La United States Environmental Protection Agency[n 3] (EPA) estime qu'une maison sur 15 aux États-Unis a un niveau de radon supérieur à la limite recommandée de 4 picocuries par litre (pCi/l) soit 146 becquerels par mètre cube (146 Bq·m-3 c'est-à-dire 146 désintégrations par mètre cube et par seconde)[104]. L'Iowa a la plus haute concentration moyenne en radon aux États-Unis ; des études qui y ont été menées ont montré un accroissement de 50 % du risque de cancer du poumon (dû au radon uniquement ?), par exposition prolongée à des concentrations au-dessus du niveau référence de l'EPA de 4 pCi/l[105],[106]. L'EPA estime qu'aux États-Unis le radon est la première cause de cancer du poumon chez les non-fumeurs, et la deuxième cause après le tabagisme actif[107].
Rayonnements ionisants
D'autres rayonnements ionisants (rayons X et gamma en particulier) peuvent induire des cancers dans la plupart des organes. Les radiographies fréquentes augmentent le risque de cancer du sein et, peut-être, d'autres cancers, a conclu une étude récente de l'Institut national de la santé et de la recherche médicale (Inserm) : en 2008, l’Inserm, à la demande de l'AFSET a produit une revue de la littérature scientifique mondiale relative aux liens entre 9 cancers en forte et récente augmentation et l'exposition passive à des cancérogènes, avérés ou suspectés dans l'environnement (incluant donc le tabagisme passif, mais non le tabagisme actif)[108]. Or ces examens sont de plus en plus fréquents (+ 5 à 8 % par an en France).
Amiante
L'amiante peut provoquer une variété de maladies de la plèvre et du poumon, y compris le cancer. Il y a une synergie entre le tabagisme et l'amiante pour la survenue du cancer du poumon[12]. En Grande-Bretagne, l'amiante serait à l'origine de 2 à 3 % des décès d'hommes par cancer du poumon[109]. L'amiante peut aussi provoquer le cancer de la plèvre, appelé mésothéliome (qui est différent du cancer du poumon). Il semble exister une synergie entre tabac et amiante pour le risque de cancer bronchique[110].
En France, l'amiante isolé ou associé au tabac serait à l'origine de 400 à 2 000 cancers du poumon chaque année.
Autres produits chimiques
On a noté tout un ensemble de substances dont les composants inhalés pouvaient également conduire à des cancers du poumon, en particulier les composés de chrome, de nickel, d'arsenic, et les oxydes de fer.
Le cancer bronchique est reconnu comme maladie professionnelle, en France, en cas d'exposition : aux radiations ionisantes, à l'amiante, au chrome VI, au grillage des mattes de nickel, aux goudrons, à certains arséniates et à certains produits chimiques.
Virus
On sait que les virus peuvent provoquer le cancer du poumon chez les animaux[111],[112], et des résultats récents suggèrent une possibilité analogue chez les humains. Les virus impliqués comprennent le papillomavirus de l'homme[113], qui est déjà la cause de nombreux cancers du col de l'utérus, le papovavirus JC40[114], le virus simien 40 (SV40), le polyomavirus BK, le cytomégalovirus[115] et le VIH. Ces virus peuvent affecter le cycle cellulaire et inhiber l'apoptose, ce qui permet une division cellulaire incontrôlée.
Remove ads
Prévention
Résumé
Contexte
La prévention est la meilleure et la moins coûteuse des manières de combattre le cancer du poumon. Tandis que dans la majeure partie des pays, les cancérigènes industriels et domestiques ont été identifiés et interdits, le tabagisme est encore très répandu. L'élimination du tabagisme est un but primordial dans la prévention du cancer du poumon, dont il demeure l'origine à 90 %, et l'arrêt du tabac est un instrument préventif majeur dans ce processus[116]. Les plus importants sont les programmes de prévention à l'égard des jeunes. En 1998, un Accord-cadre de règlement (Master Settlement Agreement (en)) permit à 46 États des États-Unis d'exiger un paiement annuel de la part de l'industrie du tabac[117]. Sur les montants de ces règlements et des taxes sur le tabac, les départements de la santé publique de chaque État financent leurs programmes de prévention, sans toutefois arriver au montant préconisé par le Center for Disease Control, qui s'élèverait à 15 % de ces sommes[117].
Les politiques d'intervention pour diminuer le tabagisme passif dans les lieux publics, comme les restaurants et les lieux de travail se sont répandues dans beaucoup de pays occidentaux. La Californie est venue en tête, en interdisant de fumer dans les lieux publics en 1998. L'Irlande a joué un rôle semblable en Europe en 2004, suivie par l'Italie et la Norvège en 2005, l'Écosse et plusieurs autres en 2006, l'Angleterre en 2007 et la France en 2008. La Nouvelle-Zélande a interdit de fumer dans les lieux publics dès 2004. L'État du Bhoutan a complètement interdit de fumer en 2005[118]. Dans beaucoup de pays, des groupes de pression font campagne pour des interdictions similaires. En 2007, Chandigarh devint la première ville d'Inde à devenir sans tabac. L'Inde a introduit une interdiction totale de fumer dans les lieux publics le .
Les arguments cités contre l'interdiction sont la criminalisation du tabagisme, les risques croissants de contrebande, et tout simplement la difficulté de contrôler cette interdiction[119].
Une étude faite en 2008 sur 75 000 personnes d'âges moyen et avancé a démontré que l'usage à long terme de compléments alimentaires multivitaminés – vitamines C, E et folate – ne réduit pas le risque de cancer du poumon. Au contraire, l'étude indique que la prise à long terme à hautes doses de suppléments en vitamine E peut même augmenter ce risque[120].
L'Organisation mondiale de la santé (OMS) a demandé aux gouvernements d'instituer une interdiction totale sur la publicité pour le tabac, pour éviter aux jeunes de commencer à fumer. Elle a estimé que ce genre d'interdiction a réduit la consommation de 16 % là où il a été institué[121].
Depuis 2011, un grand nombre de pays sous la demande de L'Organisation mondiale de la santé (OMS) ont mis en place des plans d'action de lutte contre le radon. Ainsi, en France le Plan national d'actions 2011-2015 pour la gestion du risque lié au radon a débuté en novembre 2011 et en janvier 2012 commencera en Suisse le Plan d’action national radon 2012 – 2020, aux États-Unis et Royaume-Uni les plans ont débuté en janvier 2011. Le dépistage du radon à domicile et les détecteurs de radon électronique permettent de prévenir ce risque.
Dépistage
Le dépistage est l'utilisation de tests médicaux pour détecter une maladie chez les personnes qui ne manifestent pas encore de symptôme. De nombreux essais cliniques randomisés cherchant à démontrer un effet du dépistage du cancer du poumon par scanner faible dose ont été publiés entre 2011 et 2020. La revue Cochrane a publié en 2022 une méta-analyse de 8 de ces essais et conclut en faveur d'une réduction de la mortalité par cancer du poumon dans le dépistage par scanner faible dose[122].
Aux États-Unis, un scanner thoracique annuel chez tout « gros » fumeur (plus de 20 paquets·années) entre 50 et 80 ans est recommandé[123].
L'étude Nelson (2017) en Europe portant sur 15 000 personnes à risques, âgées de 50 à 75 ans, a montré qu'un dépistage par scanner thoracique peu irradiant permet de réduire la mortalité par cancer du poumon de 25 % chez les hommes et de 40 à 60 % chez les femmes[17]. Cependant, dans la méta-analyse mentionnée ci-dessus, la mortalité toutes causes confondues n'est réduit que de 5% approximativement (intervalle de confiance statistique entre 1% et 9%)[124].
Comme piste de recherche, une biopsie liquide par recherche de micro-ARN donnerait un test de détection avec une sensibilité de 80%[125] à 90%[126] et une spécificité de 90% à 93%.
Remove ads
Diagnostic
Résumé
Contexte
il n'existe pas de règle précise déclenchant les explorations à partir des premiers symptômes, le plus souvent peu expressifs[127],[3]. Mais dans tous les cas, lorsque le cancer est suspecté, le diagnostic doit déboucher sur une preuve histologique, et sur la délimitation de son extension.
Signes et symptômes

Les signes cliniques suggérant un cancer du poumon sont multiples, ils peuvent se présenter isolément ou combinés entre eux.
Altération de l'état général
Il s'agit d'une fatigue (asthénie), avec perte d'appétit (anorexie) et amaigrissement (plus de 5 % du poids). Historiquement, elle pouvait aller jusqu'à la cachexie. Cette altération peut se produire lors d'une maladie respiratoire récidivante (épisodes infectieux) ou qui ne répond plus aux traitements habituels.
Manifestations thoraciques
Ce sont les plus fréquentes, à rechercher régulièrement chez un fumeur. Il peut s'agir d'une dyspnée : difficulté à respirer, essoufflement anormal, ou encore respiration sifflante (par obstruction trachéobronchique) à ne pas confondre avec l'asthme.
Plus évocatrices sont la toux inexpliquée durant plus de 3 semaines, ou une toux chronique habituelle qui se met à changer d'intensité, de fréquence ou d'horaire ; et surtout l'hémoptysie (crachement de sang). Cette dernière déclenche rapidement les explorations, mais elle survient plus tardivement[128].
Les douleurs thoraciques sont fréquentes, mais de signification variable, celles qui sont liées à une pleurésie témoignent d'une extension.
Localisations particulières
Ces manifestations peuvent être liées à une extension tumorale qui contre-indique souvent la chirurgie ; comme la dysphagie (difficulté à avaler), la dysphonie (voie rauque), le hoquet, le syndrome cave supérieur (œdème du haut du corps dit en pèlerine).
Il en est de même de douleurs extrathoraciques persistantes d'horaire inflammatoire (nocturnes), comme celles de l'épaule et du bras réalisant le syndromes de Pancoast-Tobias (cancer du dome pleural). L'apparition de déficits neurologiques peut indiquer l'existence de métastases cérébrales. D'autres troubles peuvent provenir de métastases révélatrices de la tumeur bronchique, comme les métastases osseuses, surrénaliennes, hépatiques, ganglionnaires, etc.
Syndromes paranéoplasiques
Leur fréquence est évaluée à 10 %. Ils peuvent se manifester plusieurs mois avant le cancer bronchique, et ils sont indépendants de la taille de la tumeur. Ils sont dus à une production de diverses substances par la tumeur comme des peptides hormonaux, des autoanticorps ou des médiateurs de l'inflammation[129]. Certains syndromes paranéoplasiques sont plus spécifiques à certains types histologiques[128].
Pour le carcinome à petites cellules : Syndrome de Schwartz-Bartter, syndromes neurologiques, syndrome de Cushing[130], rétinopathies.
Pour celui non à petites cellules : ostéoarthropathie hypertrophiante pneumique (polyarthrite douloureuse avec hippocratisme digital, hypercalcémie paranéoplasique, anomalies cutanées.
Diagnostic différentiel
Selon le type de tumeur, un syndrome paranéoplasique peut attirer l'attention sur la maladie à son début[131]. Dans le cancer du poumon, ces phénomènes peuvent comprendre le syndrome myasthénique de Lambert-Eaton (faiblesse musculaire due à des autoanticorps), l'hypercalcémie, ou le syndrome de Schwartz-Bartter (sécrétion anormale d'hormone antidiurétique par la tumeur). Les tumeurs du sommet du poumon[132] peuvent (syndrome de Pancoast-Tobias) envahir la partie voisine du SNA, conduisant à des changements dans la transpiration, et à des problèmes des muscles de l'œil (une combinaison désignée par syndrome de Claude Bernard-Horner), ainsi qu'une faiblesse des muscles de la main due à l'invasion du plexus brachial.
Beaucoup des symptômes du cancer du poumon (douleurs osseuses, fièvre et perte de poids) sont non spécifiques ; chez les patients âgés, ils peuvent être attribués à une comorbidité[4]. Chez beaucoup de patients, le cancer s'est déjà étendu au-delà du site original au moment où le patient ressent les premiers symptômes et consulte. Des sites fréquents de métastases sont le cerveau, les os, les glandes surrénales, le poumon controlatéral (de l'autre côté), le foie, le péricarde et les reins[133]. Environ 10 % de tous les patients atteints par le cancer du poumon n'ont pas de symptôme diagnostic ; ces cancers sont découverts par hasard à la suite d'une radiographie de la poitrine[3].

La radiographie thoracique est la première mesure à prendre si un patient se plaint de symptômes pouvant suggérer un cancer du poumon. Ceci peut révéler une masse évidente, un élargissement du médiastin (qui suggère une extension aux ganglions lymphatiques qui s'y trouvent), une atélectasie (affaissement), une inflammation (pneumonie) ou un épanchement pleural. En l'absence de signes radiographiques, mais si les soupçons sont élevés (par exemple, un gros fumeur avec hémoptysie), une bronchoscopie ou un scanner peuvent donner l'information nécessaire. La bronchoscopie ou la biopsie guidée par scanner sont souvent utilisées pour identifier le type de tumeur[3].
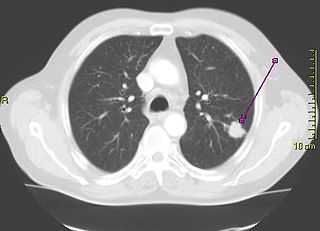
La présence de cellules atypiques dans les crachats est associée à un risque accru de cancer du poumon. Un examen cytopathologique des crachats (ECBC), combiné à d'autres examens de détection peut jouer un rôle important dans le diagnostic précoce du cancer du poumon[134].
Le diagnostic différentiel pour les patients qui présentent des anomalies de la radiographie thoracique consiste à distinguer le cancer du poumon des maladies non malignes. Ces dernières peuvent être des infections, telles que la tuberculose ou la pneumonie, ou des inflammations comme la sarcoïdose. Ces maladies peuvent donner lieu à des lymphadénopathies du médiastin, ou à des nodules du poumon, qui peuvent imiter des cancers du poumon[4]. Le cancer du poumon peut par contre être une trouvaille incidentelle : un nodule pulmonaire solitaire (lésion en « pièce de monnaie ») vu sur une radiographie du thorax ou un scanner pris pour une tout autre raison.
En outre, il existe un ensemble de marqueurs tumoraux pour divers types de cancers.
Remove ads
Classification anatomopathologique
Résumé
Contexte
Les cancers primitifs du poumon sont carcinomes – états de prolifération maligne des cellules épithéliales. Il y a deux types principaux de carcinomes du poumon, classés selon la taille et l'aspect des cellules malignes examinées au microscope par un histopathologiste : carcinomes non à petites cellules (80,4 %) ou à petites cellules (16,8 %)[135]. Cette classification, basée sur des critères histologiques, a des implications importantes pour la conduite clinique et le pronostic de la maladie.
Répartition des différents types histologiques
Historiquement, les cancers primitifs du poumon étaient seulement divisés en cancers à petites cellules et en cancers non à petites cellules (CBNPC)[136]. En 2004, puis 2015, la classification histologique de l'OMS a réparti les CBNPC en plusieurs catégories : adénocarcinomes, carcinomes épidermoïdes, carcinomes à grandes cellules, carcinomes sarcomatoïdes et carcinomes adénosquameux[136].
Carcinomes non à petites cellules
Les carcinomes non à petites cellules sont rassemblés parce que leur pronostic et leur traitement sont semblables. On en distingue plusieurs sous-types : le carcinome épidermoïde pulmonaire, l'adénocarcinome pulmonaire, parmi lesquels on distingue les sous-types papillaire, solide, acinaire et bronchioloalvéolaire et le carcinome pulmonaire à grandes cellules, hétérogène.
Représentant 31,2 % des cancers du poumon[135], le carcinome épidermoïde du poumon débute généralement près d'une bronche majeure. On trouve fréquemment au centre de la tumeur une cavité creuse contenant du tissu nécrosé. Les cancers épidermoïdes du poumon bien différenciés croissent souvent plus lentement que d'autres types de cancers[4].
L'adénocarcinome pulmonaire est responsable de 29,4 % des cancers du poumon[135]. Il a généralement son origine dans le tissu pulmonaire périphérique. La plupart des cas d'adénocarcinome sont associés au tabagisme ; cependant, parmi les personnes qui n'ont jamais fumé (« jamais-fumeurs »), l'adénocarcinome est la forme la plus fréquente de cancer du poumon[139].
Le sous-type bronchioloalvéolaire est plus commun chez les femmes jamais-fumeuses, et peut avoir des réactions différentes aux traitements[140].
Cancer du poumon à petites cellules

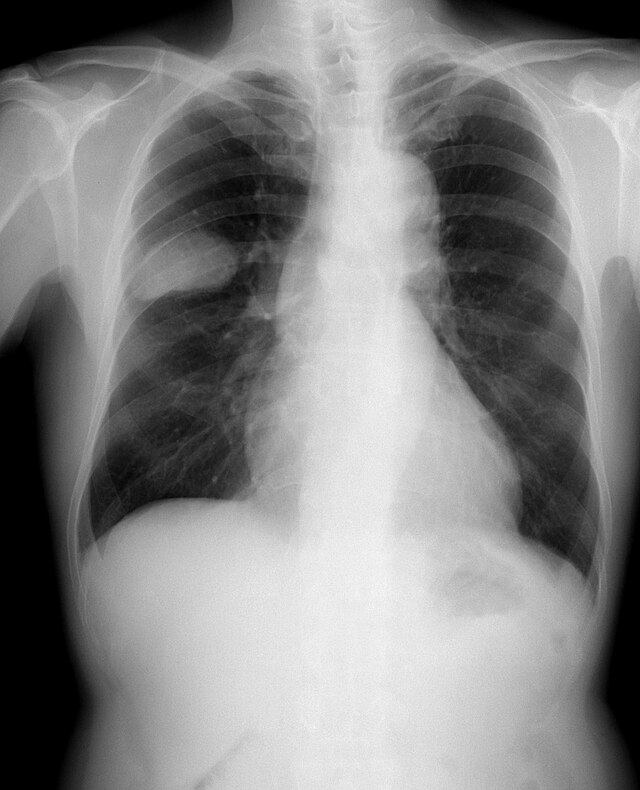
Le carcinome du poumon à petites cellules (aussi appelé small cell carcinoma) est moins courant. Il a tendance à survenir dans les voies aériennes les plus grandes (bronches primaires et secondaires), et grossit vite, pour devenir assez grand[141]. La « cellule avoine » contient des granules neurosécréteurs denses (vésicules contenant des neurohormones) qui donnent une association de syndromes endocriniens et paranéoplasiques[142]. Bien que plus sensible au début à la chimiothérapie, il entraîne cependant un pronostic plus défavorable, et en est souvent au stade des métastases à la détection. Les cancers du poumon à petites cellules sont divisés en maladie à un stade limité ou à un stade extensif. Ce type de cancer est fortement associé au tabagisme[143].
Autres
Chez les bébés et les enfants, les cancers primitifs du poumon les plus répandus sont le blastome pleuropulmonaire et la tumeur carcinoïde[144].
Le poumon est un endroit fréquent pour le développement de métastases de tumeurs développées initialement aux dépens d'autres organes. Ces cancers secondaires sont identifiés par l'organe d'origine ; ainsi, une métastase de cancer du sein dans le poumon est encore reconnue comme cancer du sein. Ils ont souvent une apparence ronde caractéristique à la radiographie[145]. Chez les enfants, la majorité des cancers du poumon sont secondaires[144].
Remove ads
Stades
Les stades du cancer du poumon sont caractérisés par le degré d'extension du cancer à partir de son site originel. C'est un facteur important dans le pronostic et les traitements potentiels du cancer du poumon. Le carcinome du poumon non à petites cellules évolue du stade IA (« un A » ; le meilleur pronostic) IB ou II, à IV (« quatre » ; le cancer métastatique ou généralisé, le pire pronostic)[146]. Les cancers primaires du poumon font des métastases préférentiellement vers les glandes surrénales, le foie, le cerveau et les os[4].
Le carcinome du poumon à petites cellules est classé comme au stade limité s'il est confiné à une moitié de la poitrine, et dans le champ d'une seule radiothérapie ; autrement, il est classé au stade extensif[141].
Remove ads
Traitement
Résumé
Contexte
Le traitement du cancer du poumon dépend du type exact de cellule du cancer, de l'extension du cancer, et de l'état général de santé du patient. Les traitements classiques comprennent la chirurgie, la chimiothérapie et les divers types de radiothérapie[3],[147].
Depuis le début du XXIe siècle les traitements sont de plus en plus personnalisés, basés sur des thérapies ciblées selon le statut moléculaire du patient (traitement spécifique de gènes mutés) avec une importance croissante de l'immunothérapie, y compris à des stades précoces[148].
Chirurgie
Si les examens confirment le cancer du poumon, le scanner et souvent la tomographie par émission de positons (TEP) sont utilisés pour déterminer si le cancer est localisé et possible à traiter par chirurgie, ou bien s'il s'est étendu au point de ne plus pouvoir être éliminé par la chirurgie. Des tests sanguins et la spirométrie (test de la fonction respiratoire) sont également nécessaires pour déterminer si le patient va assez bien pour supporter l'opération. Si la spirométrie révèle une faible réserve respiratoire (souvent due à un trouble ventilatoire obstructif), la chirurgie peut être contre-indiquée.
L'opération chirurgicale en elle-même a un taux de décès d'environ 4,4 %, en fonction de l'état des poumons du patient et d'autres facteurs de risque[149]. La chirurgie est d'habitude seulement une option sur les carcinomes non à petites cellules, limités à un seul poumon, jusqu'au stade IIIA. Ceci est déterminé par imagerie médicale (scanner ou TEP). Une réserve respiratoire préopératoire suffisante doit être présente, pour permettre au poumon de fonctionner correctement après résection du tissu.
Les procédures comprennent la résection cunéiforme périphérique (résection d'une partie d'un lobe), la segmentectomie (résection d'une division anatomique d'un lobe), la lobectomie (un lobe), la bilobectomie (deux lobes), ou la pneumonectomie (poumon entier). En cas d'envahissement de la paroi, une pariétectomie peut être réalisée en plus de la résection pulmonaire afin de retirer la tumeur en un seul bloc. Chez les patients disposant d'une réserve respiratoire suffisante, la lobectomie est le choix préféré, car c'est la méthode qui minimise le risque d'une récurrence locale. Si la réserve respiratoire est insuffisante, on peut préférer la résection cunéiforme[150]. Une curiethérapie (utilisation de l'intervention chirurgicale pour introduire un élément radioactif, conduisant ainsi à une intervention radiologique en même temps que chirurgicale) à l'iode radioactif sur les lèvres de la résection cunéiforme peut abaisser le taux de récurrence à celui de la lobectomie[151]
La thoracoscopie et chirurgie thoracique vidéo-assistée (CTVA) permettent la chirurgie de cancer du poumon (lobectomie) avec effraction minimale, permettant une récupération plus rapide du patient et un séjour hospitalier diminué donc avec de moindres frais[152].
Chimiothérapie
Le carcinome du poumon à petites cellules est traité principalement par chimiothérapie et radiothérapie, car la chirurgie n'a pas montré d'avantage pour la survie. Une chimiothérapie primaire est aussi utilisée pour les carcinomes non à petites cellules déjà métastasés.
Le traitement dépend du type de tumeur. Le carcinome non à petites cellules est souvent traité par le cisplatine ou le carboplatine, en combinaison avec la gemcitabine, le paclitaxel, le docétaxel, l'étoposide, ou la vinorelbine[153]. Pour le carcinome à petites cellules, le cisplatine et l'étoposide sont le plus fréquemment utilisés[154]. Mais on utilise aussi des combinaisons de carboplatine, gemcitabine, paclitaxel, vinorelbine, topotecan, et irinotecan[155],[156].
Dans le stade étendu du cancer du poumon à petites cellules, le célécoxib peut être combiné avec l'étoposide, avec sécurité, cette combinaison ayant montré des améliorations dans le résultat[157]. Malheureusement le cancer rechute en général très rapidement, sans possibilité de traitement efficace. La survie médiane des patients avec un cancer bronchique à petites cellules métastatiques est de 9 mois. Un essai clinique (IFCT-0802) est en cours pour évaluer l'intérêt du bévacizumab en association avec la chimiothérapie standard (cisplatine + étoposide).
Chimiothérapie adjuvante pour le carcinome du poumon non à petites cellules
Une chimiothérapie adjuvante est une chimiothérapie utilisée après la chirurgie pour en améliorer les chances de succès. Pendant la chirurgie, on prélève des échantillons des ganglions lymphatiques. Si ces échantillons contiennent des cellules cancéreuses, le patient en est au stade II ou III de la maladie. Dans ce cas, une chimiothérapie adjuvante peut accroître les chances de survie jusqu'à 15 %[158],[159].
La pratique courante est de proposer une chimiothérapie à base de platine (cisplatine ou carboplatine)[160].
La chimiothérapie adjuvante pour les patients souffrant d'un cancer au stade IB est controversée, les essais cliniques n'ayant pas clairement démontré de bénéfice en termes de survie[161],[162]. Les essais de chimiothérapie préopératoire (chimiothérapie néoadjuvante) pour les carcinomes du poumon non à petites cellules résécables se sont montrés non concluants[163].
Radiothérapie
La radiothérapie est souvent menée en parallèle avec la chimiothérapie, et peut être utilisée dans une intention curative chez les patients souffrant de carcinomes du poumon non à petites cellules qui ne sont pas susceptibles d'être opérés chirurgicalement[164]. Une amélioration de la technique consiste en radiothérapie continue hyperfractionnée accélérée, où une forte dose de radiothérapie est donnée sur un temps bref[33]. Pour le carcinome du poumon à petites cellules potentiellement curable, l'irradiation de la poitrine est souvent recommandée en addition de la chimiothérapie[165]. L'utilisation de la radiothérapie thoracique adjuvante après une chirurgie à but curatif, dans les cas de carcinome du poumon non à petites cellules n'a pas de statut bien établi, et reste controversée. Les bénéfices éventuels seraient limités à ceux où la tumeur s'est étendue aux ganglions lymphatiques médiastinaux[166],[167].
Tous stades confondus, seulement 10 % des patients présentant un cancer bronchique ont une survie à 5 ans, essentiellement parmi ceux présentant un stade précoce, opérable d'emblée. Au moment du diagnostic, environ 30 % des patients se présentent avec un stade précoce, 30 % avec une tumeur localisée au thorax mais trop avancée pour pouvoir bénéficier d'un traitement chirurgical, et 30 % avec une maladie au stade métastatique[réf. souhaitée].
Pour les patients affectés de carcinomes tant à petites cellules que non à petites cellules, de plus faibles doses de radiation à la poitrine peuvent être utilisées pour le contrôle des symptômes (radiothérapie palliative), notamment la douleur provoquée par les métastases dans les os. Contrairement aux autres traitements, il est possible de prescrire une radiothérapie palliative sans diagnostic histologique de cancer du poumon.
La curiethérapie qui est une technique de radiothérapie localisée à haute dose, peut être appliquée directement sur la voie aérienne quand le cancer affecte une courte portion de bronche[168]. Elle est utilisée quand un cancer du poumon inopérable bloque une grosse voie aérienne[169].
Les patients affectés d'un carcinome du poumon à petites cellules, à un stade limité reçoivent souvent une irradiation crânienne prophylactique (ICP). C'est un type de radiothérapie du cerveau utilisé pour réduire les risques de métastase[170]. Plus récemment, l'ICP a été montrée bénéfique pour les patients affectés d'un cancer du poumon à petites cellules étendu. Chez les patients dont le cancer a été endigué grâce à une chimiothérapie, l'ICP a montré sa capacité à réduire le risque total de métastase cérébrale dans l'année de 40,4 % à 14,6 %[171].
Les améliorations récentes dans la visée et l'imagerie ont permis le développement d'irradiation extracorporelle stéréotaxique dans le traitement du cancer du poumon aux stades précoces. Dans cette forme de radiothérapie, de très hautes doses sont appliquées en un petit nombre de séances en utilisant des techniques de visée stéréotaxique. Elle est utilisée en première intention chez les patients non susceptibles de chirurgie en raison de contre-indications médicales dues à d'autres maladies[172].
Radiologie interventionnelle
L'ablation par radiofréquence devrait à l'heure actuelle être considérée comme une technique de recherche dans le traitement du carcinome bronchogénique. Elle se fait par insertion d'une petite tête chauffante dans la tumeur pour tuer les cellules cancéreuses[173].
Immunothérapie
L'immunothérapie avec le pembrolizumab, donne de meilleurs résultats que la chimiothérapie dans les stades avancés[174].
Thérapie ciblée
On distingue actuellement une dizaine de gènes mutés qui induisent chacun potentiellement un traitement spécifique : EGFR, ALK, KRAS, ROS1, MET, ERBB2, BRAF, RET, FGFR1, PIK3CA[175],[176],[177],alors que le nombre total de gènes mutés observés s'élève a 400. Cependant, 38 gènes sont les plus fréquemment mutés[178].
- Dans les années récentes, diverses thérapies avec des molécules ciblées ont été développées pour le traitement du cancer du poumon avancé. Le géfitinib (Iressa) est un de ces médicaments, dont la cible est le domaine tyrosine kinase de l'EGFR, exprimé dans beaucoup de cas de carcinomes non à petites cellules. Il n'a pas montré d'accroissement du taux de survie, bien que les femmes, les Asiatiques, les non-fumeurs et les patients souffrant de carcinome bronchioloalvéolaire paraissent tirer des bénéfices du géfitinib[140],[179].
- Si le gène ALK est muté on peut envisager une thérapie particulière[180],[181].
- Si le gène BRAF est muté, le traitement par le dabrafenib par exemple, peut être envisagé[182].
L'erlotinib (Tarceva), un autre inhibiteur de la tyrosine kinase, a montré son aptitude à accroître le taux de survie des patients souffrant du cancer du poumon[183] et a été récemment approuvé par la Food and Drug Administration comme traitement en seconde intention du carcinome avancé non à petites cellules. Semblable au géfitinib, il semble avoir les meilleurs effets sur les femmes, les Asiatiques, les non-fumeurs et les patients souffrant de carcinome bronchioloalvéolaire[179].
L'inhibiteur d'angiogenèse, le bévacizumab, (en combinaison avec le paclitaxel et le carboplatine) améliore le taux de survie affectés de carcinome du poumon avancé non à petites cellules[184]. Mais ceci augmente le risque de saignement du poumon, particulièrement chez les patients affectés de carcinome épidermoïde.
Les avancées dans l'étude des médicaments cytotoxiques[185], la pharmacogénétique[186] et la conception de médicaments ciblés[187] montrent des promesses. Un certain nombre de molécules ciblées en sont aux stades préliminaires de la recherche clinique, comme les inhibiteurs de COX-2[188], l'exisulind (en), un promoteur de l'apoptose[189], les inhibiteurs de protéasome[190], le Bexarotène (Targretin)[191] et les vaccins[192]. D'autres domaines de recherche concernent l'inhibition du proto-oncogène Ha-ras, l'inhibition de la 3-kinase du phosphoinositide, l'inhibition de l'histone-déacétylase, et le remplacement d'un gène suppresseur de tumeurs[193].
Traitement néoadjuvant
En 2022, les essais cliniques NADIM de phase II mettent en évidence l'intérêt d'un traitement néoadjuvant combinant chimiothérapie et nivolumab dans le cas du cancer non à petites cellules de stade IIIA[194],[195].
Remove ads
Suivi des patients après traitement
Un suivi régulier est mis en place après les traitements. Il a pour objectifs de détecter précocement une rechute du cancer, un effet indésirable tardif des traitements, et d'apporter accompagnement et soutien pour préserver la qualité de vie[196].
Les modalités de suivi varient d'un patient à l'autre, dépendant du stade de la maladie et des traitements reçus. Le suivi est plus rapproché les deux premières années, puis par exemple, une consultation tous les trois mois chez son généraliste et tous les six mois chez un spécialiste[196].
Pronostic
Résumé
Contexte
Le pronostic est en général mauvais. Les facteurs de pronostic varient selon le type de cancer. Ce sont :
- Pour les cancers du poumon non à petites cellules : la présence ou l'absence de symptômes pulmonaires, la taille de la tumeur, le type histologique de cellule, le degré d'extension (stade), les métastases à plusieurs ganglions lymphatiques, et l'extension vasculaire.
Pour les patients inopérables, le pronostic est détérioré par un mauvais état général et une perte de poids de plus de 10 %[197] ;
après résection chirurgicale complète au stade IA, la survie à 5 ans est de 67 %. Au stade IB, elle descend à 57 %[198].
Le taux de survie à 5 ans de patients atteints de carcinome du poumon non à petites cellules au stade IV est environ de 1 %[5] ; - Pour le cancer du poumon à petites cellules : l'état général de santé, le sexe, le stade de la maladie et l'atteinte du système nerveux central ou du foie au moment du diagnostic[199].
Le taux de survie général à 5 ans de ces patients est d'environ 5 %[3].
Les patients à un stade étendu ont un taux de survie moyen à 5 ans inférieur à 1 %. Le temps de survie médian pour un stade limité est de 20 mois, avec un taux de survie à 5 ans de 20 %[5].
Selon le National Cancer Institute, l'âge médian d'incidence du cancer du poumon est de 70 ans, et l'âge médian de décès par cancer du poumon est de 71 ans[200].
Selon l'Organisation mondiale de la santé, en 2020, le cancer du poumon a été la cause du plus grand nombre de décès dans le monde, avec près de 1,80 million de décès[201],[202].
Arrêter de fumer au moment du diagnostic peut améliorer le pronostic, surtout si le cancer est à un stade précoce (taux de survie à cinq ans de 63 à 70 % après la date du diagnostic) et moindrement pour un stade plus avancé (ceux qui continuent à fumer n'ont alors que 29 à 33 % de chances de survivre cinq ans après la date du diagnostic)[92].
Remove ads
Célébrités concernées
De nombreuses personnalités sont décédées des suites d'un cancer du poumon dont une liste est tenue à jour dans la Catégorie:Mort d'un cancer du poumon dont sont extraites les personnalités suivantes :
- Claude Brosset
- Patrick Dupond[203] ;
- Jacques Brel[204] ;
- Walt Disney[205] ;
- Johnny Hallyday[206] ;
- Jacques Prévert[207] ;
- Jean-Pierre Pernaut[208] ;
- Pierre Desproges[209]
Dans la fiction
- Walter White de la série Breaking Bad[210] ;
Remove ads
Notes et références
Voir aussi
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads

