Top Qs
Chronologie
Chat
Contexte
Saturnisme
Intoxication provoquée par le plomb. De Wikipédia, l'encyclopédie libre
Remove ads
Le saturnisme est la maladie d'intoxication aiguë ou chronique par le plomb[4]. Elle est non transmissible (du moins au sens infectieux du terme).

Chez l'humain, le seuil légal de danger ou quantité maximale tolérée est en France de 50 μg de plomb par litre de sang alors qu'il était de 400 μg en 1976[5], mais le consensus scientifique est que ses effets négatifs sur le cerveau et la cognition apparaissent avant ce taux, quelle que soit la dose[6],[7],[8],[9],[10]. L'embryon, le fœtus et le jeune enfant y sont beaucoup plus sensibles que l'adulte.
Cette maladie, connue des anciens[11],[12] (des analyses d'ossements l'ont confirmé[13]) était autrefois liée à la vaisselle et aux objets en plomb (récipients de cuisson, tuyauteries, réservoirs…) ou aux étains et émaux de poteries contenant du plomb[14],[15] ; les vapeurs de plomb des fonderies romaines antiques ont eu des retombées jusque dans les régions polaires[16].
L'enjeu de santé publique reste important. Le plomb est facteur de handicap mental, même à faible dose[17] s'il contamine l'embryon ou le fœtus, et il affecte, parfois durablement, voire irréversiblement les capacités d'attention, d'apprentissage et les résultats scolaires de l'enfant et de l'adolescent (même pour des plombémies inférieures à 5 μg/dL[18],[19] ; avec une perte de 0,46 points de QI par microgramme de plomb supplémentaire par décilitre de sang[20]). Selon une étude publiée en 2018, l'exposition au plomb serait responsable de 412 000 décès par an rien qu'aux États-Unis (soit un décès sur six aux États-Unis)[21],[22]
En s'appuyant sur le progrès de la chimie analytique, des praticiens et des chercheurs hospitaliers ont en 2010 proposé de compléter les bilans sanguins et bilans de santé classiques par un profil métallique[23].
Le plomb n'a aucun rôle utile connu dans l'organisme humain, animal, fongique ou végétal. Il est toxique au niveau cellulaire, quelle que soit sa concentration[24].
Remove ads
Étymologie
Ce nom fait référence à la planète Saturne, symbole du plomb en alchimie, et à la divinité Saturne qui, selon la mythologie, mange ses enfants, d'où l'analogie avec la coupellation par le plomb qui, lorsqu'on le fond avec de l'or ou de l'argent impurs, oxyde les métaux étrangers (les mange), ne laissant que les métaux précieux purs[25].
Généralités
Résumé
Contexte
Le saturnisme (ou intoxication saturnine ou intoxication par le plomb), peut affecter tous les animaux (saturnisme animal) et notamment les oiseaux (saturnisme aviaire). Il dégrade de nombreuses fonctions biologiques, dont l'apprentissage, même chez des invertébrés primitifs[26].
Le plomb induit des troubles systémiques. Selon la dose et le moment de l'intoxication, ils seront plus ou moins graves, parfois réversibles (anémie microcytaire, troubles digestifs…) ou irréversibles voire fatals : atteinte du système nerveux (troubles neuromoteurs), stérilité, cancers[27], hypertension (corrélation positive entre le risque d'hypertension et teneur en plomb de la rotule, mesurée in situ par fluorescence X[28] (remarque : le plomb du tissu osseux est meilleur indicateur d'exposition chronique que la plombémie[29])), puis encéphalopathie et paralysie conduisant à la mort. [pas clair]
Dans le modèle animal[30], comme chez l'embryon humain et chez l'enfant, même à faibles doses, il a des effets graves et irréversibles sur l'organisme, dont le retard mental[31] et une dégradation de la mémoire.
Le plomb — même à faible dose — est cytotoxique, dont sur les cellules souches du système nerveux central[32].
Une partie du plomb ingéré ou inhalé est excrété, mais le reste s'accumule relativement durablement dans l'organisme, préférentiellement dans certains organes :
- les os ; 80 à 95 % du plomb absorbé s'y fixe (en s'y substituant au calcium). Dans l'os, le plomb a une demi-vie moyenne de 20 à 25 ans ;
- le foie ;
- les reins ;
- le cerveau.
L'individu est plus ou moins sensible au saturnisme, selon son âge, la durée d'exposition, certaines prédispositions génétiques, d'éventuelles carences en certains nutriments et oligo-éléments (calcium notamment).
Le saturnisme n'est pas transmissible au sens infectieux du terme, mais une jeune femme qui a été significativement contaminée par le plomb (éventuellement des années avant, jusqu'à 20 ans plus tôt, quand elle était fillette, adolescente ou jeune adulte) transmet la maladie à son enfant in utero, le plomb franchissant aisément la barrière placentaire et transitant via l'allaitement.
Combattre le saturnisme implique des actions individuelles et collectives, dont l'interdiction des usages non indispensables du plomb, un contrôle des sources de pollution, une évaluation fine des risques d'exposition et un meilleur dépistage. Ceci a été rendu difficile par le caractère de « poison légal »[33] du plomb (qui reste largement diffusé dans le monde par les batteries, mais aussi par le plomb tétra-éthyle encore très utilisé dans certains pays pauvres ou qui l'a été récemment).
Remove ads
Histoire
Résumé
Contexte

La toxicité du plomb est connue depuis l'antiquité, probablement depuis Hippocrate[35],[36] voire plus tôt. Le saturnisme est documenté dans l'antiquité depuis l'âge du bronze (où les forgerons travaillant le bronze et surtout l'argent pouvaient s'intoxiquer aux vapeurs de plomb). Des preuves archéologiques[37],[38],[39],[40],[41],[42],[43], même hors de Rome[44] montrent que l'aristocratie romaine, jusque dans ses colonies, loin de Rome, était fréquemment victime de saturnisme, très probablement en raison de ses pratiques alimentaires (aliments sucrés au plomb, vaisselle et tuyaux de plomb…) ou de l'utilisation de certains fards (cosmétique utilisé sur le visage pendant l'époque romaine) à base de céruse de plomb[14]. Une étude récente (2019) d'archéométrie a comparé les teneurs en plomb de matrices osseuses de squelettes[45] de personnes ayant vécu à Londinium (actuelle Londres) sous l'occupation romaine (43-410 apr. J.-C.) à celles d'os pré-romains (datés de l'âge du fer) : les fémurs ' pré-romains ' ne contenaient que 0,3 à 2,9 μg de plomb par gramme d'os, contre 8 à 123 μg/g pour les fémurs de la période romaine (jusqu'à plus de 70 fois plus contaminé)[46]. Selon l'étude, « ces données confirment sans équivoque que les Romains de Londinium étaient exposés à des niveaux élevés de plomb. Des niveaux élevés de plomb dans le sang en auraient résulté, affectant négativement leur santé et contribuant peut-être à la baisse des taux de natalité »[46].
En 1831 Laennec évoque l'anémie induite par le plomb, mais il faut encore attendre 1839 pour que Tanquerel des Planches fasse une première description clinique précise du saturnisme aigu, ce qui n'empêchera pas cette maladie de continuer à sévir, principalement chez des mineurs et ouvriers de la métallurgie du plomb, chez les utilisateurs de vaisselle de plomb ou de mauvais étain, les ouvriers sertissant au plomb les vitraux ou utilisant la céruse de plomb. Mais avec l'avènement de la peinture au plomb puis de l'essence plombée, et les munitions au plomb (grenaille de plomb notamment), le saturnisme est redevenu très courant aux XIXe et XXe siècles[34].
C'est une des six premières maladies à avoir été déclarées maladie professionnelle il y a environ un siècle (en octobre 1919).
Malgré l'interdiction du plomb dans les peintures et dans l'essence de nombreux pays (mais pas partout), des cas graves de saturnisme persistent dans la plupart des grandes villes (habitat ancien où les enfants sont exposés aux peintures contenant du plomb) et régions industrielles. En 2018, L'ONU (Initiative internationale volontaire menée par le Programme des Nations unies pour l'environnement et l'Organisation mondiale de la santé) et l'Alliance mondiale pour l'élimination des peintures au plomb, créée en 2009 par une résolution unanime votée lors d'une réunion de l'Approche stratégique de la gestion internationale des produits chimiques (SAICM), ont proposé aux États-membres n'ayant pas encore légiféré à ce sujet une « loi-type » d'interdiction progressive puis totale des peintures contenant plus de 90 ppm de plomb[47]. Cette loi est présentée comme facile à intégrer et à adapter au droit des pays pauvres où ces peintures sont encore courantes. La contamination involontaire des peintures par le plomb est si fréquente qu'il ne semble néanmoins pas possible de viser le « zéro plomb »[47].
Remove ads
Synonymes
- « Imprégnation saturnine » est synonyme de saturnisme si cette imprégnation se traduit par des symptômes de la maladie ou peut les induire à terme.
- « Coliques de plomb » désigne les symptômes abdominaux douloureux (coliques) du saturnisme aigu.
- « Maladie des peintres » est le nom d'un symptôme constaté à l'époque où la céruse de plomb et d'autres peintures au plomb étaient très utilisées.
- Le « pica » n'est pas un synonyme du mot « saturnisme », mais le nom d'un comportement consistant chez l'enfant à porter ce qu'il trouve à la bouche. Il est souvent associé au saturnisme chez l'enfant, et plus rarement chez l'adulte (on parle alors de pica-like). Les animaux (par exemple, les vaches dans les étables) peuvent aussi s'intoxiquer gravement, voire mortellement, en léchant des peintures anciennes, probablement en raison de leur goût sucré.
Remove ads
Origine et causes de la maladie
Résumé
Contexte



Les enquêtes ont montré qu'un jeu de verres à cocktail décorés avec une peinture au plomb était responsable. Son nettoyage à la machine à laver et le contact avec l'alcool pourraient avoir accéléré la lixiviation du plomb
Une ponctuation basophile des globules rouges est parfois le premier, le meilleur, ou seul indice au saturnisme.
La toxicité du plomb vient de sa capacité à circuler dans les chaînes alimentaires et les organismes, en « mimant » le comportement d'autres métaux (vitaux, dont principalement le calcium, et moindrement le fer et le zinc).
Le plomb s'y substitue dans différents organes et interagit alors avec la production de protéines et molécules impliquant ces trois métaux. Le plomb freine ou empêche ainsi divers processus vitaux ou secondaires ; il inhibe la production ou le fonctionnement de certaines enzymes et en particulier deux enzymes permettant le transport de l'oxygène par le sang, affectant alors directement et indirectement le système cardiovasculaire.
Une étude canadienne parue en 2018, dans The Lancet s'est basée sur des plombémies faites entre 1988-1994 dans un pannel de plus de 14 000 personnes (âgées de 20 ans et plus) ensuite suivi jusqu'en 2011, par les CDC) pour leurs pathologies dans un échantillon représentatif de la population générale). Elle montre qu'environ 4 millions d'américains ont connu en 10 ans (2010-2020) une mort prématurée induite par les effets cardiovasculaire liée à une intoxication chronique par de faibles doses de plomb (c'était autant que les 400 000 morts annuellement attribuées au tabac dans ce pays). Plus la plombémie des sujets était élevée, plus leur risque de développer une maladie cardiovasculaire et/ou une insuffisance rénale augmentait. Le lien était évident et restait significatif, même pour des plombémies très faibles de plomb dans le sang (moins de 5 µg/dL. Cette étude confirme les nombreuses alertes et rapports de l'OMS qui depuis des années répètent qu'il n'y a pas de seuil de toxicité pour le plomb autre que zéro. Le plomb est toxique et peut diminuer l'espérance de vie et l'espérance de vie en bonne santé quel que soit sa dose. Cette étude alerte cependant sur « l'ampleur du phénomène : nous savions que le plomb est toxique pour le cœur, pour les vaisseaux, pour le cerveau chez les jeunes enfants, mais cette étude confirme que c'est vrai, même à des taux d'exposition très faibles ». Cette étude a décuplé l'estimation antérieure officielle du nombre de décès annuels encore imputables au plomb chaque année aux États-Unis ((le fardeau mondial des maladies pour 2015 évaluait à 558 000 décès au niveau mondial la mortalité attribuable au plomb, en ne prenant en compte que les morts adultes directement attribués au plomb). Selon cette étude, « la létalité du plomb était alors aussi importante que celle du tabac, du diabète ou de la sédentarité ».
Une étude postérieure[49], publiée dans le Journal Nature a estimé que ces chiffres élevés étaient dus aux séquelles de la généralisation des additifs plombés de l'essence (il faut environ 20 ans pour que le plomb stocké dans les os soit éliminé), mais que depuis, grâce à une forte chute de la plombémie moyenne dans ce pays, ce facteur de mortalité est à ré-étudier. Les auteurs estiment aussi que les effets du plomb sur la pression artérielle doivent être également réévalués, en lien avec le niveaux actuels d'exposition qui, au moins dans les pays riches, ont considérablement diminué[49].
Au XXe siècle du plomb a été injecté dans la biosphère « de manière exponentielle » : il est depuis le début des années 2000 presque partout interdit en tant qu'additif dans l'essence ; mais parce que non-biodégradable, il n'a pas disparu de l'environnement ; et c'est en outre l'un des contaminants géologiques naturels inévitables des hydrocarbures fossiles. Il reste enfin massivement utilisé pour les batteries de véhicules, et constamment dispersé dans la nature par certains sites pollués, et par l'utilisation de munitions de loisir, de chasse, d'exercice et de guerre.
La plupart des premiers symptômes du saturnisme découlent du fait que le plomb interfère négativement avec une enzyme essentielle, la delta-aminolevulinic acid deshydratase (ALAD), ou porphobilinogène synthase. L'ALAD est une protéine contenant un pont moléculaire dépendant du zinc. Elle est vitale pour la biosynthèse de l'hème, cofacteur de la production de l'hémoglobine.
L'ion plomb (Pb2+) a dans sa structure électronique une paire d'électrons solitaires. Elle semble contribuer à une distorsion dans la coordination des ligands, et jouer un rôle dans les effets du plomb sur les enzymes[50]. Le plomb se lie aux groupes sulfhydryles, communs à diverses enzymes vitales[51] (dont l'ALAD, mais aussi la ferrochélatase) qui catalyse la réunion de la protoporphyrine IX et de l'ion Fe2+ qui forme l'hème[52],[53].
Un autre effet de l'interférence du plomb avec la synthèse de l'hème est une accumulation de précurseurs de l'hème, dont l'acide aminolévulinique qui peut être directement ou indirectement nuisible aux neurones.
Voies de contamination
La contamination peut se faire par contact, par ingestion, par inhalation de vapeur ou particules de plomb ou encore à la suite d'une blessure par munition au plomb (une séquelle de type plomb intracorporel nécessite un suivi médical à long terme)[54].
La bioaccessibilité absolue du plomb augmente fortement en phase acide, condition systématiquement retrouvée dans la phase gastrique quand le bol alimentaire passe dans l'estomac. Selon le type de plomb (carbonate, sols miniers, minerai, poussière, oxyde, etc.), il sera plus ou moins bioassimilable (ex : le plomb issu de sols échantillonnés sur des sites miniers a une bioaccessibilité gastrique absolue variant de 10 % à 70 %, mais variant de 40 % à 82 % pour les sols contaminés par des dépôts atmosphériques de fonderie. Concernant la bioaccessibilité intestinale absolue du plomb, pour les sols échantillonnés sur des sites miniers, la bioaccessibilité intestinale absolue varie de 6 % à 49 %, et de 22 % à 59 % pour les sols contaminé par des retombées atmosphériques de fonderie. Pour les sols échantillonnés sur les sites miniers, la bioaccessibilité intestinale relative varie de 9 % à 75 % et de 34 % à 90 %, pour les sols échantillonnés sur le site contaminé par les dépôts atmosphériques de la fonderie[55].
Remove ads
Symptôme et confusions possibles
Résumé
Contexte
Les symptômes qui alerteront le médecin (selon une enquête faite en 2010 auprès de 81 généralistes français de région parisienne)[56] sont les douleurs abdominales (100 % des médecins les citent), l'asthénie (98,8 %), le retard mental (75,3 %), un retard staturo-pondéral (82,7 %) et les céphalées (97,5 %). Des coliques saturnines surviennent dès 80 μg/dL de sang, et un inconfort abdominal peut apparaître à partir de 60 μg/dL[57].
Les symptômes précoces ne sont pas spécifiques. Le saturnisme est pour cette raison mal détecté, et souvent très tardivement après avoir été confondu avec d'autres troubles bénins : intoxication alimentaire, maux de tête, fatigue, alcoolisme, anomalies congénitales, troubles de comportement… Lors de l'enquête de 2010[56], seuls 45,7 % des généralistes interrogés déclaraient avoir reçu un enseignement sur le saturnisme lors de leurs études médicales. Et parmi 81 médecins interrogés, aucun n'avait assisté à une formation médicale continue sur le saturnisme, 79 % se disant intéressés par une telle formation[56].
À long terme, le plomb affecte aussi la fonction auditive en dégradant la cochlée[58].
Une mutation génétique de l'ALAD cause une maladie assez rare (la porphyrie) qui peut être confondue avec le saturnisme (et que le film The Madness of King George a illustrée), mais qui peut en être différenciée par le fait que le plomb produit une anémie, ce qui n'est pas le cas de la porphyrie.
Remove ads
Mesure du plomb
Résumé
Contexte

Plombémie : Elle est prédictive des risques pour la santé et déclenche pour cette raison le dépistage et la prise en charge médico-sociale du saturnisme infantile. Des traces de plomb sont détectées dans le sang de tous les individus. Aux États-Unis, les Centers for Disease Control and Prevention (CDC), ou « centres de contrôle et de prévention des maladies », l'Organisation mondiale de la santé (OMS) et la plupart des pays de l'Union européenne ont une valeur limite de 10 μg·dL-1 de sang car la plombémie (taux de plomb dans le sang) est l'indicateur le plus communément utilisé dans le monde pour des raisons de commodité, mais il est incomplet car il n'indique qu'une contamination récente du sang. De plus une étude[61] récente montre qu'elle crée un biais : « le plomb sanguin étant essentiellement érythrocytaire, en cas d'anémie (systématique dans les cas graves), la plombémie exprimée en μg/L sous-estime la dose interne de plomb, ce qui peut être à l'origine d'une prise en charge inadaptée » (dans 10 % des cas environ selon les auteurs[61]. En présence d'anémie, quelle que soit sa cause, il faut ajuster la plombémie en s'intéressant aussi au taux d'hémoglobine du sang[61].
D'autres indicateurs sont donc parfois utilisés :
- la plomburie (taux de plomb dans les urines) : elle ne montre qu'une contamination plus ou moins récente ;
- la plomburie provoquée : elle est un bon indicateur du pool de plomb actif et le plus disponible, mais peut être dangereuse pour un patient dont le stock de plomb osseux est important (risques neurologiques ou rénaux sévères si un traitement chélateur n'est pas poursuivi ; il doit être entamé avec le test lui-même)[62]. La plomburie est « provoquée » par une chélation, le chélateur (DMPS, DTPA, etc.) étant généralement administré par intraveineuse, bien avant le recueil de l'urine à analyser ;
- l'analyse du plomb dans les phanères (cheveux, ongles, poils) : elle renseigne sur une contamination moyennement récente (mois précédents, année) ;
- la mesure du plomb dans les dents (ou dent de lait ; uniquement possible chez l'enfant) ;
- la mesure du plomb dans l'os : c'est le meilleur indicateur d'une contamination ancienne et susceptible d'encore poser problème[63] renseigne sur une contamination chronique ou aiguë et ancienne[29],[64]. En effet, quand les apports extérieurs en plomb ont diminué, c'est le plomb osseux qui devient la première source de risque (par relargage), en étant source de « survenue différée de pathologies non spécifiques notamment cardiovasculaires et cognitives »[65].
Sa mesure directe est possible par la fluorescence X[65]. Des chercheurs ont aussi tenté de l'approcher par modélisation de la « plombémie cumulée », obtenue par calcul du « produit de la plombémie par la durée d'exposition ou plus précisément comme la somme des plombémies moyennes annuelles ; la valeur limite du plomb osseux est de 15 à 20 μg/g d'os tibial, ce qui correspondrait selon les auteurs à des valeurs de plombémies cumulées de 400 à 600 μg/an/décilitre »[65].
Selon une étude ayant comparé la plombémie avec le plomb total stocké dans le corps, « le plomb osseux représente plus de 95 % de la charge corporelle d'un adulte[29]. » Chez l'enfant, 70 à 80 % de la charge corporelle totale de plomb est dans l'os. Le sang n'en contient que 1 % environ et le reste est dans les tissus mous (cerveau notamment)[66],[67]. Une intoxication grave et ancienne, peut des années après entretenir un saturnisme chronique chez un patient qui n'est plus exposé au plomb[68] ;
L'étude par ce moyen de 275 personnes professionnellement exposées (dans les 25 années précédentes) a prouvé que même en l'absence de saturnisme cliniquement déclaré, 28 % d'entre elles avaient une plombémie cumulée supérieure à 800 μg/années par décilitre « ce qui ne sera probablement pas sans répercussion médicale pour une partie d'entre eux » selon les conclusions de l'étude[65]. - l'analyse du plomb dans l'air et l'environnement (poussières, peintures, eau, alimentation) est aussi un indicateur complémentaire d'exposition ;
- l'analyse de cadavres ou de squelettes : elles permettent à l'archéologie et la médecine légale de rétrospectivement détecter des cas de saturnisme via l'étude chez des personnes ou animaux morts (éventuellement il y a plusieurs siècles ou millénaires si leurs restes (phanères et/ou os) sont bien conservés).
Méthode bioanalytique : depuis le début des années 2000, la torche à plasma couplée à la spectrométrie de masse est de plus en plus utilisée pour doser le plomb, alors que la spectrométrie d'absorption atomique électrothermique l'est de moins en moins, mais selon une évaluation pour la période 1996-2011 (publiée en 2014), « ces deux techniques analytiques, à expérience de métrologie identique, conduisent à des résultats non statistiquement différents sur la totalité des concentrations testées »[69].
L'analyse porte le plus souvent et en première intention sur le plomb du sang (plombémie) ou de l'urine (ou mieux la plomberie provoquée à l'EDTA ; « dosage toxicologique de référence » qui est preuve d'imprégnation[70]).
Pour les pathologies non professionnelles, le test de dépistage le plus sensible (89,7 p. 100) est le dosage de l'ALA déhydrase (acide delta-amino-lévulinique déshydratase). On peut aussi mesurer (mais le test est moins utile car moins précis) le dosage des protoporphyrines globulaires (64,7 p. 100), la plombémie (46,2 p. 100), l'existence d'hématies ponctuées (44,4 p. 100).
Les coproporphyrines urinaires, l'ALA (acide delta-amino-lévulinique) sanguin et urinaire sont inutilisables.
Traçage : des mesures isotopiques du plomb trouvé dans le sang, les os, ou l'environnement permettent — dans certaines conditions — d'en déterminer et tracer l'origine (le plomb de l'essence a par exemple une signature isotopique très différente du plomb de chasse, ou de celui utilisé dans les batteries).
Remove ads
Seuils de toxicité
Résumé
Contexte
L'existence de seuils de toxicité a été très discutée, mais les progrès faits en toxicologie du plomb ont conduit à considérer comme toxiques des plombémies faibles à très faibles, autrefois considérées comme « sûres ». Certaines correspondent même à des taux aujourd'hui considérés comme dangereux[71],[72].
Les toxicologues estiment aujourd'hui qu'il n'y a pas de seuil en deçà duquel le plomb puisse être vraiment considéré comme sans danger pour le cerveau[73]. C'est aussi maintenant la position de l'OMS[74] et de l'EFSA (2013)[75]. Par ailleurs, des études anciennes pourraient aussi avoir sous-estimé la toxicité rénale du plomb[29], car un saturnisme chronique ou ancien peut ne pas être repéré par les analyses de sang ; seule une analyse de l'os (presque jamais prescrite) le démontrerait[29].
Des seuils légaux ont été créés pour protéger les salariés et les enfants, mais les données scientifiques montrent qu'ils sont obsolètes. Changer la norme légale — une proposition notamment soutenue par l'OMS — a des implications économiques qui semblent encore faire obstacle à cette idée. Cela aurait aussi des implications juridiques complexes, par exemple concernant l'application du principe pollueur-payeur et le traitement des maladies professionnelles[réf. nécessaire].
Remove ads
Répartition spatiale et temporelle du saturnisme
Résumé
Contexte
Exposition moyenne
De nombreux humains vivent aujourd'hui avec une plombémie très supérieure à ce qu'elle était à la préhistoire, avec des taux démontrés pouvant interférer avec le fonctionnement du cerveau.
Les données manquent pour de nombreux pays dits « pauvres », mais la plombémie moyenne dans les pays riches dépasse généralement 10 microgrammes par décilitre, ou 100 ppb (partie par milliard)[réf. nécessaire]. Une plombémie de plus de 200 ppb n'est pas rare, alors que la plupart des symptômes apparaissent aux environs de 100 ppb et que les effets mesurables sur le comportement et la cognition (avec perte de QI) des enfants apparaissent à des doses très inférieures à ces niveaux[76].
Le saturnisme aujourd'hui
Il reste un problème de santé publique, peut-être encore sous-estimé[77], y compris dans les pays riches où la majorité des cas graves et repérés de saturnisme concerne des enfants de moins de douze ans vivant dans des zones exposées à du plomb d'origine industrielle ou vivant dans un habitat ancien, voire insalubre, où des peintures au plomb sont accessibles. Ailleurs, la situation est mal connue.
De nos jours, le saturnisme aigu est le plus fréquent chez l'enfant[78], et souvent induit par l'ingestion de plomb sous forme de particules fines ou d'écailles de peinture au plomb (céruse ou hydroxycarbonate de plomb). L'origine de ces cas est le plus souvent une exposition dans l'habitat ancien à la céruse de plomb, peinture très utilisée jusqu'à son interdiction en 1948. La peinture est ingérée directement ou sous forme de poussières produites lors de sa dégradation au cours du temps ou à l'occasion de travaux (ravalement, grattage, brossage, ponçage, etc.). En France, une expertise collective de l'INSERM a estimé en 1999 que 85 000 enfants de 1 à 6 ans étaient encore victimes de ce type de saturnisme[1].
Plus rarement, on constate des intoxications par l'eau contaminée par d'anciennes tuyauteries en plomb (notamment dans les régions où l'eau est naturellement acide).
L'inhalation est localement (à proximité des usines et de sites pollués par le plomb) un facteur très important de contamination : par exemple, dans le nord de la France la fermeture de l'usine Métaleurop Nord s'est traduite par une chute rapide de la plombémie chez les enfants des zones périphériques, sans toutefois faire disparaître les traces d'une pollution de fond.
Certains aliments cultivés sur des sols pollués par le plomb, viandes d'animaux ayant ingéré des végétaux riches en plomb ou souillés, ou tués par balles ou grenaille de plomb, et certains champignons sont aussi des sources de saturnisme d'origine alimentaire. En particulier, les consommateurs de gibier d'eau tué dans certaines régions très chassées et fortement contaminées par la grenaille de plomb de chasse[79], sont exposés à un risque élevé de saturnisme. La pièce de viande située près de l'entrée de la balle de plomb dans la chair d'un grand gibier (chevreuil, cerf, sanglier…) est aussi une source d'intoxication[80],[79]. Elle est également une source démontrée de saturnisme aviaire chez le condor de Californie.
Occurrence, prévalence
Dans les pays industrialisés, la prévalence du saturnisme infantile a chuté grâce à l'interdiction des peintures et carburants au plomb, mais des cas persistent, notamment dans les logements anciens et les zones industrielles. En France métropolitaine, les plombémies infantiles ont diminué, mais des foyers de grave contamination subsistent, dont en Guyane où l'exposition est selon Santé publique France (Bulletin 2020) 50 fois plus élevée qu'en métropole ; le saturnisme touche « un enfant de Guyane sur 5, de 1 à 6 ans, selon l'étude Guyaplomb (…) C'est sur le fleuve Oyapock que les données sont les plus inquiétantes, puisque 78% (n=96) de la population dépistée dépasse le seuil de déclaration obligatoire, dont 30,1% des cas avec une plombémie entre 100 et 249 μg/L (n=37). Le Maroni arrive ensuite avec 47,7 % (n=310) des mineurs dépistés qui dépassent le seuil, dont une majorité avec une plombémie comprise entre 50 et 99 μg/L (n=287) ». Ce saturnisme est attribué aux cartouches utilisée pour la chasse vivrière (« une étude préliminaire à Trois Sauts (sur l'Oyapock, dans le Parc amazonien de Guyane) laisse soupçonner une signature isotopique du plomb contenu dans les grenailles de chasse très proche de la signature du plomb sanguin des enfants prélevés »)[81], à la consommation de manioc (qui peut concentrer le plomb), à des ustensiles contaminés...
Hors intoxications professionnelles ou liées à l'habitat ancien, la prévalence du saturnisme dans le monde reste mal connue. En France le saturnisme est à déclaration obligatoire (toute plombémie ≥ 50 μg/L chez un enfant de moins de 18 ans est à signaler via une déclaration à l'Agence régionale de santé), mais dans le monde, la maladie n'est que rarement détectée par la médecine du travail, la médecine scolaire (quand elle existe), la médecine rurale ou de ville et la médecine d'urgence. Le saturnisme est souvent détecté par hasard ou avec retard. On peut y voir plusieurs raisons :
- non-spécificité des symptômes, qui pour la plupart peuvent être confondus avec un problème mineur, banal et ponctuel ;
- la plombémie est rarement proposée en médecine préventive (cf. coût, et éventuel non-remboursement par la sécurité sociale) ;
- symptômes d'intoxication pouvant apparaître plusieurs années, voire plusieurs décennies après l'exposition (« saturnisme de la ménopause »), qui font que le médecin n'évoque pas spontanément le plomb si le patient ne relate pas d'indices d'exposition passée ;
- absence de test simple et immédiat fiable (la plombémie ne trace qu'une exposition récente, seul l'analyse de l'os renseignant sur l'exposition sur le long terme[29]) ;
- lacunes dans la formation des médecins ;
- raisons sociopsychologiques : parler d'un toxique susceptible d'induire des troubles mentaux n'est pas facile pour le médecin ; à titre d'exemple, toutes les grandes maternités pourraient disposer d'un appareil Xray-fluorescence permettant une analyse immédiate de chaque cordon ombilical lors de chaque accouchement. Ceci permettrait de mesurer la prévalence globale du saturnisme dans la population, d'identifier les populations à risque et de prévenir les parents en cas de problème et de recommander une alimentation surveillée pour les premières années de l'enfant ; idéalement, une plombémie devrait être recommandée en début de grossesse, ce qui est très rarement le cas, certains médecins évoquant des raisons éthiques incluant le risque de troubler la sérénité de la mère durant la grossesse en cas de plombémie élevée[82],[83].
Sources principales d'empoisonnement


Risque et danger
La source originelle (le danger) peut être :
- du plomb-métal (ex. : bijou contenant du plomb, en contact direct avec la peau, grenaille de plomb ingérée et piégée dans l'appendice) ; on estime généralement que pour chaque oiseau abattu, plusieurs cartouches ont été tirées (3 à 6 cartouches, selon les sources, pour le gibier d'eau) ; le petit gibier contient souvent des billes de plomb qui peuvent être avalées par mégarde ;
- du plomb moléculaire (ex. : vapeurs de plomb) le plomb est sublimé en vapeur de plomb à une température inhabituellement basse (dès 600 °C[84]) parmi les métaux ; les grenailles de plomb ingérées par les oiseaux sont rapidement dégradées dans le gésier et l'estomac (en milieu acide) et passent dans le sang de l'animal sous forme moléculaire ; il est alors très biodisponible. On a estimé à la fin du XXe siècle qu'en France 8 000 à 9 000 tonnes de plomb étaient annuellement dispersées dans la nature via environ 250 millions de cartouches tirées par an, tous tirs confondus : environ 3/4 pour la chasse (soit plus de 6 000 t/an) ; environ 1/4 pour le ball-trap (soit plus de 2 000 t/an).
L'apport annuel diminue avec le nombre de chasseurs, mais la non-biodégradabilité du plomb conduit à une accumulation croissante dans le sol où il reste longtemps accessible aux oiseaux. Dans un sol acide, le plomb peut aussi se dégrader et contaminer les végétaux, les cultures et les animaux qui les mangent ;
- des sels de plomb utilisés par l'industrie (ex. : pigments composés d'oxydes de plomb, antirouille à base de minium de plomb, etc.)
Dans tous les cas, le risque est que ce plomb soit absorbé par l'organisme, ce qui est tout particulièrement toxique au fœtus, à l'embryon ou au jeune enfant.
Absorption de plomb
Elle est multiple et varie selon les pays et les contextes : époques, lieux, comportements à risque, âge, etc. Ce sont notamment :
- l'inhalation d'air pollué par le plomb : pollution industrielle, vapeurs, poussières ou fumées contaminées, ponçage de peintures anciennes, essence plombée, atmosphère confinée d'un stand de tir…
- l'ingestion de nourriture ou d'eau contaminée par le plomb (eaux acides ayant corrodé des tuyaux de plomb, des soudures contenant du plomb, ou des robinets ou éléments de plomberie en laiton contenant du plomb ; « vannes à bille » par exemple[85]) ; l'ingestion d'animaux ou plantes contaminés par un environnement pollué, aliments contaminés par des pesticides illégaux (arséniate de plomb, etc.) ; quelques cas particuliers concernent des personnes qui portent volontiers à la bouche des objets à risque (soldats de plomb ou objets de plomb, crayons d'artiste à mine de plomb[86]). Il y a eu quelques cas de fraudes où par exemple du faux paprika avait été teint par des sels de plomb (minium) ;
- la pénétration percutanée, devenue rare, mais possible (cas d'onguents et khôls contaminés, de jouets ou bijoux en plomb, en matériau contenant du plomb ou peints avec des pigments au plomb).
Principales voies d'empoisonnement
Rappel préalable : chez les mammifères, une contamination intergénérationnelle (de la mère au fœtus in utero ou via l'allaitement) est toujours possible (chez l'oiseau, le saturnisme aviaire de la mère peut aussi influer sur la survie et les capacités du poussin).
Ingestions accidentelles


Au début des années 2000, la première voie semble rester l'ingestion directe de particules (peinture) au plomb ou de sol et poussières contaminées. Les jeunes enfants ont aussi tendance à sucer la peinture de barreaux ou de châssis de fenêtres, ou peuvent parfois être intoxiqués en portant leurs doigts à la bouche après avoir touché les plaques de plomb utilisés pour l'étanchéité de toitures, gouttières ou chéneaux autour de châssis de fenêtres (ou autres éléments accessibles d'architecture). Depuis la fin du XXe siècle, dans un nombre croissant de pays, et dans la plupart des États américains et d'Europe, les propriétaires, loueurs et/ou vendeurs de maisons anciennes doivent à leurs frais faire un diagnostic, et informer les résidents potentiels du danger.
Les enfants sont parfois contaminés par une exposition chronique à des particules de plomb involontairement rapportées à la maison par des parents travaillant dans la métallurgie du plomb, les batteries ou la plomberie (ce plomb est rapporté sur les cheveux, la peau et les vêtements et chaussures). Ainsi, par exemple, lors d'une étude[89] nord américaine, sur 16 enfants de travailleurs exposés au plomb, 12 présentaient une plombémie nettement supérieure à celle des autres enfants de leur quartier (en moyenne 22,4 μg·dL-1 contre 9,8 μg·dL-1, p=.049). Une autre étude[90] a porté sur 50 enfants âgés de 6 ans (31 enfants de parents exposés au plomb dans le secteur du bâtiment, et 19 cas témoins, enfants de parents non exposés) ; les enfants de travailleurs exposés étaient 5 fois plus nombreux à avoir une plombémie jugée excessive (25,8 % contre 5,3 % pour les cas témoins). Une autre étude[91] a porté sur 18 enfants (de moins de 7 ans) de réparateurs de radiateurs automobile (soudures contenant du plomb, et radiateurs éventuellement contaminés par le plomb de l'essence) ; tous les enfants dépassaient le seuil critique de 10 μg·dL-1.
L'enfant est plus souvent intoxiqué entre les deuxième et troisième années de sa vie (période où l'on porte souvent les doigts et objets à la bouche). Plus rarement (mais avec des effets plus graves), un empoisonnement au plomb peut survenir plus tôt (in utero, ou ensuite via le lait contaminé de la mère ou via du lait artificiel mal préparé, par exemple réchauffé dans un samovar soudé avec un étain riche en plomb ; ainsi, un nourrisson de 4 mois a atteint une plombémie veineuse de 46 mg/dl[92].
Des intoxications d'enfants sont également régulièrement constatées à la suite de l'utilisation de jouets en plomb et de faux bijoux ou objets décoratifs portés sur la peau ou que les enfants peuvent porter à la bouche. Idem pour des jouets peints avec une peinture au plomb.
Alimentation
L'alimentation reste une source de fond d'apports en plomb, généralement faibles mais avec certains aliments plus à risque : champignons capables de fortement bioconcentrer et bioaccumuler le plomb, comme le font aussi d'autres espèces dont les moules, huîtres, autres coquillages et poissons ou mammifères carnivores. Les légumes ayant poussé sur des sols pollués, le gibier abattu par des grenailles ou balles de plomb, ou ayant vécu dans une zone humide depuis longtemps chassée, c'est-à-dire polluée par la grenaille de plomb, sont d'autres sources alimentaires de plomb qui peuvent être ponctuellement facteur de saturnisme (en Arctique par exemple, où l'on chasse beaucoup, et notamment pour les Amérindiens et Inuits[93],[94]).
Au Bengladesh, une source alimentaire de saturnisme est le curcuma contenant du chromate de plomb, qui y est ajouté pour augmenter artificiellement son poids et sa couleur[95].
En Afghanistan et dans la diaspora afghane, la prévalence élevée du saturnisme a été liée à l'utilisation, pour la préparation des repas, de cocottes-minute traditionnelles (kazans)[96] fabriquées avec des déchets de métal provenant de pièces automobiles (radiateurs, batteries, transmissions).
Régime amaigrissant
Peu de données sont disponibles sur le relargage de plomb en cas de régime drastique, mais une étude récente (2018) cite le cas d'une personne obèse (IMC initialement à 44,4) dont la plombémie était assez élevée mais sans atteindre un seuil symptomatologique (75 μg/dL, en raison d'un métier lié à la fabrication et au recyclage de batteries) qui s'est volontairement astreinte à un régime amaigrissant drastique (-15 kg en 3 mois) ; ce régime semble avoir rapidement induit un saturnisme, avec crampes abdominales, nausées et constipation. Après 5 mois de suivi médical les troubles ont disparu et la plombémie est revenue à son niveau antérieur[57].
Air ambiant
L'air est une source localement importante.
Pendant longtemps, le plomb fut utilisé dans l'essence pour augmenter l'indice d'octane et donc améliorer le fonctionnement du moteur. La combustion de l'essence pouvait alors entraîner des rejets de plombs dans l'air. L'interdiction en France de l'essence plombée (et l'apparition du sans-plomb 95 et 98) en 2000 a pratiquement fait disparaître le plomb de l'air des villes[réf. nécessaire][97],[98].
La plombémie moyenne a nettement décliné dans la décennie qui a suivi l'interdiction du tétra-éthyle de plomb dans l'essence (responsable d'environ 90 % du plomb atmosphérique émis dans l'air de 1923 à 2000[99] avec environ 7 millions de tonnes de plomb ainsi vaporisées dans l'air via les pots d'échappement rien qu'aux États-Unis), mais contrairement à une idée répandue cet additif n'est pas interdit partout, certains grands pays ne l'ayant interdit que tardivement ou ne l'ont pas encore interdit[99] : Nigeria, République du Congo, Arabie saoudite… Le Venezuela ne l'a que récemment interdit, et il y a eu en France des exemptions d'interdiction pour les territoires d'outre-mer.
Dans les régions industrielles, à proximité d'incinérateurs anciens et non mis aux normes, de certains sites miniers ou d'usines métallurgiques, l'inhalation de vapeurs et microparticules de plomb est une source majeure de plomb à ne pas sous-estimer.
Eau de distribution
L'eau du réseau de distribution d'eau potable, là où elle est naturellement acide ou neutre, peut apporter une quantité non négligeable de plomb. L'UE a imposé la suppression progressive de toutes les tuyauteries en plomb. Le plomb dissous dans l'eau peut provenir des tuyaux, mais aussi des soudures et d'accessoires en laiton de mauvaise qualité, riche en plomb lentement soluble dans l'eau[100]. Dans les zones à risque, il est recommandé de faire couler l'eau qui a stagné la nuit dans les tuyaux avant de la boire ou de l'utiliser pour la cuisson.
Cosmétiques et voie percutanée
Certains cosmétiques importés tels que les khôls traditionnels du Moyen-Orient, d'Inde, du Pakistan, et de certaines régions d'Afrique sont également source d'intoxications, notamment d'enfants (certains khôls traditionnellement réputés protéger les yeux de diverses maladies contiennent jusqu'à 83 % de plomb). Une étude ayant porté sur 538 fillettes âgées de 6 à 12 ans a montré que le khôl provoquait une augmentation de la plombémie des fillettes[101],[102]. Une autre étude[103],[104] a porté sur 175 enfants pakistanais et indiens âgés de 8 mois à 6 ans vivant au Pakistan ; ceux qui ont été traités avec du kohl traditionnel présentaient des plombémies moyennes triplées et excessives (12,9 μg·dL-1 contre 4,3 μg·dL-1 pour les autres enfants n'ayant pas utilisé ce cosmétique).
Métiers à risques
Certains métiers ou certaines formations professionnelles destinés aux 14-18 ans sont particulièrement à risque[105]. Ce sont tous ceux qui exposent directement ou indirectement au plomb ou à ses composés, particulièrement dans le plomb est en fusion ou sous forme de vapeur (y compris dans les vapeurs d'essence plombée par exemple). L'industrie du plomb et de ses dérivés, le recyclage du plomb, la fabrication ou restauration de vitraux au plomb, la plomberie, la couverture-zinguerie, la pratique du tir (pour les militaires), ou encore de manière plus inattendue l'extraction d'or[106].
Certains stagiaires et apprentis en formation, souvent mineurs, mais bénéficiant d'une dérogation, sont encore plus vulnérables que les adultes et même en France, des études montrent que ces problèmes sont avérés[107] (ex. : lors d'études françaises récentes (2015, 2016) sur les apprentis et lycéens à risque de par leur formation, et présents dans la base de données du système de surveillance du saturnisme infantile (1995–2013) « les jeunes dont les plombémies étaient supérieures ou égales à 50 μg/L étaient essentiellement des vitraillistes (22/57), des plombiers (17/57) et des couvreurs (14/57). Les mesures de prévention déclarées étaient souvent insuffisantes et les seuils retenus par les médecins prescripteurs, quand cette information était disponible, étaient les seuils professionnels dans plus de 60 % des cas » (or les seuils professionnels sont faits pour des adultes et tolèrent des expositions quatre fois plus élevées que celles à ne pas légalement dépasser chez un adolescent, jusqu'à la fin de la croissance (18/21 ans)[108]). Ces études montrent aussi que le dépistage du saturnisme chez les jeunes à risque est rare[107] et insuffisant[109].
Dans un métier il est fréquent qu'une personne soit exposée (de manière chronique ou non) à plusieurs métaux toxiques, qui peuvent alors agir en synergie, ce dont ne tiennent pas compte les études établissant des seuils de toxicité par métaux[110].
Autres modalités d'intoxication
Des poteries cuites avec des émaux au plomb, des étains de mauvaise qualité ou des théières traditionnelles soudées avec du plomb ont fréquemment été des sources avérées d'intoxication, ayant justifié diverses alertes sanitaires et retraits de vente.
L'exposition au plomb métallique liée à l'ingestion de petits objets (grenaille de chasse, lests de pêche) est peu réputée pour conduire à une plombémie élevée, mais on connaît quelques exceptions ; quand le plomb stagne dans le tube digestif et en particulier dans l'appendice où il peut rester piégé des années, ce qui n'est pas exceptionnel chez les grands consommateurs de gibier d'eau. Chez les oiseaux, le problème est très différent, car les morceaux de plomb ingérés (grenaille de plomb, plomb de pêche) sont rapidement érodés et solubilisés dans le gésier, provoquant un saturnisme aviaire, souvent aigu, très commun chez les oiseaux d'eau dans les zones très chassées mais également plus fréquent qu'on ne l'a d'abord cru chez d'autres espèces, hors des zones humides.
De nombreux composés organiques du plomb passent facilement au travers de la peau et des barrières intestinales. C'est le cas du plomb tétraéthyl qui était ajouté à l'essence, et l'est encore dans certains pays.
Certains « remèdes » populaires dont l'« Azarcon » ou le « greta » qui contiennent jusqu'à 95 % de plomb, utilisés pour « guérir », sont des sources graves d'intoxication[111]. Ce médicament est si toxique que, s'il tue tous les microbes, il contribue aussi à empoisonner gravement l'organisme, celui des enfants en particulier.
La médecine militaire et la médecine d'urgence ou vétérinaire ont aussi à faire face à des cas particuliers d'empoisonnement saturnin liés à des plaies balistiques (par balles ou grenaille de plomb) : jusqu'à une période très récente presque toutes les balles et grenailles étaient composées de plomb. Le plomb étant très mou, pour que les billes ne se déforment pas trop et pénètrent mieux, il est durci par ajout de 5 à 10 % d'arsenic ou d'antimoine (deux métaux qui sont également des toxiques) dans le cas des munitions d'armes à feu. Lorsqu'une balle (ou une bille de plomb de type shrapnel ou de la grenaille de plomb) pénètre un organisme à grande vitesse, notamment s'il y a contact avec un os, des molécules et fragments de plomb peuvent être arrachés au métal et immédiatement dispersés dans l'organisme via le sang et la lymphe. Ce plomb métallique, s'il n'est pas retiré de l'organisme par la chirurgie, sera ensuite une source de contamination chronique de l'organisme.
Il arrive que le plomb d'une balle conservée dans un organisme puisse ainsi être à l'origine d'un saturnisme retardé[112], et parfois grave[113], voire mortel[114]. Le problème est plus grave pour des balles ou grenailles piégées dans des articulations où elles risquent de se décomposer plus rapidement en libérant leur plomb[115],[116]. Aux États-Unis et dans le monde, notamment dans les pays en guerre ou région en guerre civile une large diffusion des armes à feu a conduit à une augmentation de la fréquence des blessures par balles et à un nombre croissant de patients vivant avec une balle, de la grenaille ou des fragments de plomb fichés dans le corps. De plus, les médecins ont longtemps considéré ce plomb comme « inerte », et préfèrent souvent ne pas y toucher quand il a pénétré une articulation ou qu'une opération pourrait mettre en péril un organe vital proche. On a cependant récemment montré que quand ce plomb est logé dans une articulation, il peut être en contact avec du liquide synovial qui le dissout lentement[116]. Ce plomb ionique circule alors facilement, notamment vers l'os le plus proche où il va s'accumuler, mais aussi vers le reste de l'organisme via la circulation sanguine ou lymphatique, avec alors des symptômes systémiques pouvant devenir graves, des années ou décennies après la blessure initiale[116]. Ainsi certaines arthropathies pourraient parfois être dues à la toxicité chimique du plomb, plus qu'à la présence physique de la balle encore logée dans l'articulation[117].
Un autre cas particulier est celui de patients blessés par balle ou grenaille au niveau des mâchoires ou de la gorge. Du plomb est retrouvé dans leur sang peu après la blessure et dans les mois qui suivent, en raison d'un relargage à partir de fragments restés dans le corps et/ou ingérés par le patient[118]. Ceci vaut aussi pour l'animal tué par balle de plomb à la chasse (Les bonnes pratiques de boucherie veulent que la chair située autour de la zone pénétrée par une balle soit excisée et jetée).
Par exemple, les autorités sanitaires d'état du Dakota du Nord ont ordonné aux banques alimentaires de ne plus accepter les dons de viandes de gibier et de se séparer de tels stocks car elle peut contenir de nombreux fragments de plomb qui se dispersent autour de la trajectoire de la balle. Cette décision a été prise après que le Dr William Cornatzer eut collecté et radiographié (par tomodensitométrie) environ 100 paquets (d'une livre chacun) de viande de cervidé provenant de garde-manger de banques alimentaires. Le ministère de la santé du Dakota du Nord a confirmé la présence de plomb après avoir fait ses propres tests[119]. Dans la nature, les cadavres d'animaux non récupérés par les chasseurs, ou leurs entrailles (contenant des fragments de plomb) abandonnées sur le terrain après l'éviscération sont mangés par d'autres animaux (dont des oiseaux), qui à leur tour accumulent du plomb, parfois jusqu'à en mourir[119]. Une étude faite dans la région de Yellowstone a relevé une élévation des taux de plomb des corvidés, certains rapaces (aigles royaux, pygargues à tête blanche…) et d'autres charognards lors des saisons de chasse au cerf et au wapiti, ce qui laisse penser que le saturnisme aviaire est très répandu. Au vu de ces données, les chasseurs peuvent volontairement utiliser des munitions sans plomb, au bénéfice des espèces qu'ils chassent mais aussi des consommateurs de leur viande[119]. Ce plomb est inévitablement ingéré lors de la consommation de la viande[120]. La grenaille ingérée par un oiseau est difficile à détecter (hormis aux rayons X), et elle est rapidement érodée dans un gésier. Dans la chair d'un oiseau tué à la chasse, elle est encore plus difficile à détecter, surtout sans détecteur de métaux. Elle est encore souvent présente dans la viande cuite et dans certains pâtés (gésier), voire ingérée avec la viande ; dégradée dans une viande hachée ou transformée en pâté, ou mise en contact avec un acide — citron, sauce tomate, vinaigre… — la grenaille de plomb peut libérer des quantités significatives de plomb et contaminer la viande et sa sauce, si elle est acide. Des intoxications chroniques et insoupçonnées pourraient ainsi concerner les consommateurs de certaines espèces à risque (gibiers d'eau atteints de saturnisme aviaire et/ou contaminés par de la grenaille de plomb), même si elles sont a priori rarement mortelles.
Susceptibilités individuelles et vulnérabilités particulières
Chez la femme enceinte et le fœtus
Au cours de la grossesse, les os sont sollicités comme source de calcium, ce qui peut être source brutale de relargage de plomb dans le sang et de recontamination du système nerveux de la mère, ainsi que de celui de l'embryon ou du fœtus[121],[122],[123]. Une intoxication par le plomb peut alors entraîner des répercussions pour la mère et/ou l'embryon ou le fœtus[124] (ex. : Riess cite le cas d'une grossesse accompagnée d'un triplement de plombémie en 5 mois (passée à 81 µg/dL) chez une femme intoxiquée 7 ans plus tôt))[123].
Chez la mère, les troubles sont les symptômes habituels du saturnisme (dont liseré de Burton dans les cas graves), avec cependant une fréquence accrue d'hypertension gravidique[124]. Chez le fœtus, les effets du plomb, même à faibles doses sont dramatiques : Mort du fœtus et avortement dans les cas les plus graves, ou prématurité, malformations congénitales, complications neurologiques durables (débilité mentale possible)[124]. « Une toxicité retardée est possible, à distance de toute intoxication, notamment sous la forme de retards psychomoteurs et troubles du comportement liés ».
Le diagnostic de saturnisme de la femme enceinte repose sur le dosage des protoporphyrines-zinc et de l'acide delta-aminolévulinique-déhydrase, avec confirmation de plombémie. Après la naissance, le lait maternel peut alors être une nouvelle source d'aggravation de l'intoxication[124].
Une supplémentation en calcium durant la lactation permet une réduction (mais modeste, jusqu'à 15 % environ) des niveaux de plomb dans le sang, surtout chez les femmes allaitantes ayant les plombémies les plus élevées[125].
Chez l'enfant
Le saturnisme infantile persiste[126]. Souvent chronique, il reste sous-diagnostiqué et souvent encore fortuitement découvert[127] par le pédiatre[128]) malgré les progrès faits en matière de prévention[127] ; et il est plus fréquent et grave chez le jeune enfant, pour au moins 4 raisons :
- Le jeune enfant est plus susceptible d'ingérer des substances contaminées, car portant naturellement les doigts et les objets à la bouche et aussi car l'oxyde de plomb a un goût légèrement sucré ; ainsi existe-t-il des intoxications typiques de l'enfant (ex. : Pica) et des intoxications atypiques qui touchent parfois sévèrement les enfants, notamment liées à des accessoires de mode, à des remèdes populaires, des condiments importés, des bonbons[129], des pastilles et des grenailles de chasse ou de pêche, ou encore des articles ménagers contenant du plomb[130] ;
- Sa peau et ses muqueuses sont plus fines, et par kg de poids corporel le volume de nourriture qu'il ingère, et la quantité d'air qu'il inhale sont plus importants ;
- 40 à 50 % du plomb ingéré par un enfant passe dans son sang (contre 5 à 10 % pour un adulte). Le plomb assimilé n'est que peu et lentement éliminé naturellement ;
- Il a — en raison de sa croissance — des besoins accrus en calcium (auquel le plomb se substitue chimiquement facilement). Le plomb passe facilement de la mère à l'enfant via le lait si elle allaite.
Un enfant est généralement considéré comme nécessitant des soins à partir d'une plombémie de 100 µg par litre de sang, mais ce seuil (précisé en France par un Arrêté de 2004[131]) devrait être revu à la baisse car « sont démontrés pour des plombémies inférieures à 100 μg/L chez les jeunes enfants, les adolescents, les adultes et la femme enceinte ». En France, le Haut Conseil de la santé publique a préconisé en 2014 dans un rapport[132] d'abaisser ce seuil à 50 µg[133].
De même les critères de dépistage des femmes enceintes à risque et des enfants surimprégnés par le plomb pourraient-ils évoluer[134] (d'une pathologie générale, le saturnisme touche maintenant des publics plus ciblés (sites pollués, familles de chasseurs ou gros consommateurs de gibier, enfants vivant dans un logement ancien, et surtout enfants exclus et pauvres[135],[136]).
En matière d'impacts sur le cerveau, on a longtemps considéré que les enfants étaient les plus vulnérables au plomb de l'état fœtal jusqu'à l'âge de deux ans, mais une étude récente a montré qu'à l'âge de 6 ans, les effets neurologiques, pour une exposition au plomb inférieure à celle d'un enfant de 2 ans, induisaient davantage de troubles neurologiques[137]. L'anémie et les risques de handicap mental, troubles psychomoteurs, du langage et de l'attention ou de la cognition ne sont plus contestables, et ils seraient encore plus élevés à 6 ans qu'à 2 ans[138].
Aux États-Unis et dans les pays où le plomb tétraéthyl est encore très utilisé dans l'essence, autour de certaines aires industrielles ou là où il est récupéré dans les batteries et déchets de plomberie par les enfants, les cas de saturnisme infantile sont encore nombreux, conduisant parfois au décès[139].
À titre d'exemple, en France en 2006, ce sont encore 437 nouveaux cas de saturnisme infantile qui ont été repérés en métropole. Il s'agissait essentiellement d'enfants de 1 à 5 ans, vivant en Île-de-France pour 56 % des cas, et dans le Nord-Pas-de-Calais pour 13 % (deux régions où le dépistage est beaucoup plus poussé) (cf. risques liés aux séquelles industrielles et aux peintures au plomb dans l'habitat ancien. 89 % de ces enfants avaient une plombémie de moins de 250 µg/L ; mais 9 enfants dépassaient les 450 µg/L, et l'un dépassait 700 µg/L[140], taux nécessitant une hospitalisation et un traitement chélateur en urgence[141].
L'INVS note que sur 349 cas notifiés, 20 ne l'ont été notifiés qu'à la seconde plombémie dépassant 100 μg/L (tout signalement tardif à la DDASS retarde le traitement du risque environnemental, et augmente le risque d'aggravation de l'intoxication alerte l'INVS).
Le phénomène existe aussi mais sans doute moins détecté et documenté dans les pays émergents ; ainsi à titre d'exemple en 2010 une grave épidémie de saturnisme a tardivement été détectée par MSF (Médecins sans frontières) dans les communautés rurales du nord-ouest du Nigeria après que 400 enfants de moins de 5 ans en soient morts en 12 mois. Avant ces décès en série, dans la région la sauvagine (oiseaux d'eau recherchés comme gibier) avait commencé à mourir en grand nombre, également de saturnisme, mais le lien n'a été fait que plus tard)[142].
Autres vulnérabilités notables
- L'embryon et le fœtus sont beaucoup plus sensibles au plomb que l'adulte et l'enfant, et déjà avec des susceptibilités génétiques différentes[143]. Même si la barrière placentaire « filtre » une partie du plomb sanguin de la femme enceinte[144], le reste passe très facilement dans le sang et l'organisme de l'embryon et du fœtus, en se substituant au calcium « pompé » dans le sang qui lui arrive par le cordon ombilical. On a montré chez l'animal de laboratoire qu'il existe des « fenêtres de plus grande vulnérabilité » ; ainsi chez le rat de laboratoire, l'administration d'une dose unique de 25–70 mg/kg de nitrate de plomb (tests faits du 8e au 17e jour de gestation (jour 1 = fécondation par le sperme) produit des effets très divers selon le moment où elle est administrée[144] : malformations urorectocaudales quand il est administré au 9e jour de gestation, avec très faible chance de survie postnatale pour les nouveau-nés[144] ; fœtotoxicité quand le nitrate de plomb est administré durant les jours 10 à 15 de la gestation (mais alors sans effet tératogènes apparents) ; hydrocéphalie et une hémorragie du système nerveux central si le produit chimique est administré au jour 16 de la gestation[144] ; avortements spontanés jusqu'au 16e jour de gestation (risque fortement diminué ensuite).
- Un « saturnisme féminin de la ménopause » peut exister. À cette période, la femme tend en effet à perdre du calcium (ostéoporose) et avec ce calcium, du plomb stocké par les os est brusquement libéré. Si la femme en avait stocké beaucoup, une intoxication générale peut être induite, rarement suspectée par le médecin s'il n'a pas été alerté sur une exposition antérieure au plomb (qui peut avoir eu lieu jusqu'à 20 ans plus tôt) par la patiente. De plus, la contamination par le plomb, notamment s'il y a eu contamination conjointe par le cuivre semble pouvoir aggraver l'ostéoporose en bloquant la production de cristaux d'hydroxyapatite de calcium et fragilisant l'os[145],[146].
- Une thyrotoxicose et certains autres états hyperhormonaux peuvent également causer un relargage de plomb osseux dans le système sanguin et par suite un saturnisme aigu. Plusieurs saturnismes de ce type sont décrits par la littérature scientifique[147],[148].
- Saturnisme induit par une fracture : Toute fracture entraîne en réponse physiologique une libération (rapide, normale et importante) de calcium osseux dans le sang ; ce calcium est utilisé pour la réparation osseuse. Ceci explique, que chez un individu ne présentant pas de plombémie anormale, mais ayant antérieurement stocké du plomb dans les os, une fracture puisse également libérer une quantité très significative de plomb dans le sang, susceptible le cas échéant d'induire un saturnisme. Ce type de saturnisme a très peu de chance d'être détecté si le médecin n'a pas été alerté sur ce risque par le patient (qui souvent n'en est pas conscient). Les symptômes sont mis sur le compte de l'effet de choc ou du traumatisme lié à l'accident.
- Saturnisme fœtal induit par une fracture survenue lors d'une grossesse ou juste avant : Dans ce cas le plomb "osseux" brutalement libéré est capté par le fœtus ou l'embryon en même temps que le calcium qu'il utilise pour construire son squelette et son organisme. Ce risque est rarement pris en compte par les équipes soignantes lors d'une fracture de femme enceinte. Dans ce cas une carence de la mère en calcium bioassimilable et en fer aggrave fortement le problème. De plus, le fœtus « détoxiquant » ainsi l'organisme de sa mère, aucun symptôme n'apparaît chez celle-ci. Et si la plombémie était suffisante pour induire des symptômes chez la mère, le risque serait grand qu'ils soient confondus avec de banals troubles liés à la grossesse.
- Saturnisme fœtal induit par l'allaitement. Un afflux de plomb sanguin lors de l'allaitement ou en fin de grossesse (afflux provoqué par l'alimentation ou par une carence en calcium lié à l'allaitement, ou induit par une fracture récente ou subie durant l'allaitement (cf. § ci-dessus) peuvent également induire un saturnisme chez le bébé ou le jeune enfant allaité).
- Synergies : De nombreuses synergies entre plomb et autres polluants semblent possibles. Par exemple, Gorell et al. ont montré[149] que le plomb associé à d'autres cations dont de cuivre était impliqué dans la maladie de Parkinson.
Associé à l'alcool éthylique, le plomb a des effets aggravés sur le fœtus... Des preuves cliniques et expérimentales ont montré qu'une exposition simultanée en début de vie est douce d'un stress oxydatif. Le plomb potentialise l'effet de l'alcool sur le système nerveux central (SNC)[150]
La présence de cadmium dans l'organisme augmenter la teneur en plomb du lait des brebis[151].
Remove ads
Sources d'intoxication
Résumé
Contexte
Intoxication exogène

Une cause démontrée de saturnisme de l'adulte et surtout de l'enfant est l'intoxication par de la viande contaminée d'animaux qui ont ingéré du plomb issu des munitions, cartouches (et plus rarement balles) utilisées pour la chasse. Chez les gros oiseaux (tels oies et cygnes) le plomb de pêche est aussi une cause significative de saturnisme aviaire, qui peut être source d'intoxication de consommateurs de gibier. Certains champignons sont fortement bioaccumulateurs du plomb.
L'essence a été une source importante de plomb. Elle est depuis quelques années en forte diminution ; là où le plomb dans l'essence est interdit, ce qui n'est pas le cas dans tous les pays ; en Chine, au Nigeria comme dans d'autres pays producteurs de pétrole et dans certains pays en développement, l'essence est encore plombée, comme dans certains territoires d'outre-mer français.
Une conférence de consensus de 2003 sur le plomb et la femme enceinte (Kremp, 2003), avait classé le vin rouge comme principale source de plomb dans l'alimentation des français. Ce pourrait être à cause de restes de pesticides tels que l'arséniate de plomb, ou plutôt à cause du plomb désorbé par le bois de chêne des tonneaux, car le jus de raisin n'en contient pratiquement pas. Une étude récente sur 43 "grands" vins AOC de Bordeaux a montré que leurs taux de plomb « ont considérablement diminué au cours de ces 50 dernières années, avec un net déplacement des signatures isotopiques vers des valeurs géogéniques »[152] (et que la signature isotopique du vin permet de détecter les fraudes d'origine géographique)[152].
La bière contient parfois des taux élevés de plomb, probablement en raison de la fixation du plomb sur la cuticule des grains d'orge qui ne sont pas lavés avant utilisation. Le laiton ou les soudures des installations pourraient parfois être en cause.[réf. nécessaire]
Le cacao et le chocolat en contiennent parfois des doses préoccupantes, pour des raisons mal comprises.[réf. nécessaire] Chez l'animal, c'est le foie, mais surtout les os qui en contiennent le plus.
Le miel, plus ou moins selon les lieux butinés par les abeilles, contient aussi du plomb dont les isotopes peuvent révéler la provenance (ex : essence plombée utilisée jusque dans les années 1990)[153].
Un Français moyen absorberait via l'alimentation environ 470 μg de plomb par semaine (DHT de 1.500 μg/semaine), provenant surtout des légumes et moindrement des fruits (50 % du total des apports pour ces deux sources)[réf. nécessaire], du pain et les pommes de terre (où il peut être plus concentré dans la pelure) et du vin.
Concernant le vin, dès 1960, des toxicologues comme Jaulmes, Hamelle & Rocques, à la faculté de pharmacie de Marseille, s'inquiètent des taux de plomb du moût et des vins)[154] ; et au milieu des années 1980, des expérimentations de fabrication de vin en laboratoire veillant à éviter toute source de contamination par le plomb ont montré que le processus de fabrication et d'embouteillage sont l'une des sources de contamination par le plomb[155]. Certains vins ont un taux de plomb primaire (d'origine naturelle par opposition au plomb secondaire, notamment issu des pesticides, dont l'arséniate de plomb aujourd'hui interdit mais autrefois très utilisé en viticulture)[156], expliquant aussi des taux parfois élevés d'arsenic[157]. On a ainsi mesuré 10 à 30 µg de plomb par litre de vin d'Ingelheim élaboré en laboratoire dans un process exempt de contamination ; et des expériences similaires aux États-Unis ont atteint 60 µg/L)[155]. Il existe en outre une contamination secondaire après l'embouteillage : ainsi des vins commerciaux allemands (faits avant 1960) contenaient de 300 à 500 µg/L de plomb, alors que les mêmes vins plus jeunes en contenaient bien moins (de 100 à 150 µg Pb/L), ce qui plaide pour une contamination du vin à partir de la capsule de plomb ou d'étain-plomb[155], qui a été démontrée par plusieurs études.
Les vinaigres, de vin notamment, contiennent encore plus de plomb et d'autant plus qu'ils sont "vieillis", à des doses pouvant souvent dépasser les seuils légaux. Par exemple une étude suédé-franco-américaine (2011) a trouvé que 70 % de 58 marques de vinaigre balsamique testées « dépassaient le niveau maximal autorisé en Californie pour le plomb (34 μg/L) sur la base de taux de consommation ≥ 0,5 μg Pb par jour »[158].
Des teneurs parfois très élevées, sources de saturnisme grave, ont été trouvées dans les champignons (dont champignon de Paris) et certains légumes, ou dans des boissons alcoolisées, ou fermentantes et acides (kéfir ou komboucha)[159] ou aliment conservés dans des poteries vernissées avec un émail contenant du plomb[160]. Le simple fait de consommer quotidiennement du thé avec une rondelle de citron dans un gobelet émaillé peut conduire à un saturnisme aigu en quelques semaines à quelques mois[161].
Le tabac (y compris via le tabagisme passif pour les enfants et adolescents) est aussi une source de plomb sous-estimée. Le plomb inhalé avec la fumée est facilement bioassimilable et dangereux[162].
Les carafes en cristal sont une source de plomb[163] qui semble également avoir été très sous-estimée.
La goutte (dont les symptômes sont les mêmes que ceux du saturnisme chronique) s'est répandue dans la bourgeoisie de l'hémisphère nord en même temps et là où l'usage de carafes en cristal s'est répandu[164]. Lin et al. ont montré une corrélation statistiquement significative entre la fréquence de la goutte et celle du saturnisme[165]. Les contenants en cristal neufs ou ayant peu servi relarguent des quantités très significatives de plomb dans les aliments et boissons[166],[167].
Une étude de 2004[168] s'est intéressé au vin stocké dans des décanteurs en cristal. Après deux jours seulement, le taux de plomb de ce vin était de 89 μg/L. Après quatre mois, ce taux atteignait de 2 000 à 5 000 μg/L. Un vin blanc a ainsi doublé sa teneur en plomb en une seule heure de stockage et l'a triplé en quatre heures. Certains brandy stockés plus de cinq ans dans des carafes en cristal ont atteint 20 000 μg de plomb par litre d'alcool[169],[170]. L'EPA rappelle que la norme de potabilité de l'eau pour le plomb est aux États-Unis de 15 µg/L (15 parties par milliard)[171].
De nombreux jus de fruits sont naturellement acides (tomate, citron, orange, ananas, abricot, raisin, kiwi, etc.). Il a pu arriver que des jus d'agrumes et d'autres boissons acides (Coca-Cola, sodas divers, eaux gazeuses…) aient été stockés quelques heures dans des carafes en cristal avant d'être servis, à des enfants notamment. Or, on a montré en laboratoire que le cristal relargue du plomb de manière aussi efficace avec n'importe quelle boisson acide qu'avec les boissons alcoolisées.
Quand une même carafe est depuis longtemps utilisée, elle a perdu le plomb le plus facilement disponible et ne relargue presque plus de plomb, pas assez pour qu'il soit plus dangereux pour la santé que celui trouvé dans la nourriture[172],[173].
D'autres sources habituelles de saturnisme sont certaines médecines traditionnelles (ayurvédiques notamment), certains cosmétiques traditionnels (khôl, surma).
Intoxication endogène
- Toute fracture entraîne en réponse physiologique une libération (rapide, normale et importante) de calcium dans le sang. Ce calcium est essentiellement prélevé dans les os. Or c'est dans ces mêmes os que 80 % à 95 %[29] environ du plomb absorbé par le patient (humain) ou l'animal soigné a été stocké dans les années et décennies précédentes (le cycle du plomb ou temps moyen de séjour du plomb dans l'os est estimé à 20 ans chez l'humain).
Ceci explique, que chez un individu ne présentant pas de plombémie anormale avant la fracture ou au moment de la fracture, mais ayant antérieurement stocké du plomb dans les os (jusqu'à 20 ans plus tôt éventuellement), un saturnisme grave puisse être brutalement induit par la libération d'une quantité importante de plomb « osseux » dans le sang. Ce type de saturnisme a très peu de chance d'être détecté si le médecin n'a pas été alerté sur ce risque par le patient (qui souvent n'en est pas conscient). Les symptômes sont mis sur le compte de l'état de choc ou du traumatisme lié à l'accident ; - l'ostéoporose ;
- la grossesse[174], et plus encore parfois la période post-natale (de lactation[175],[176]) peuvent avoir les mêmes conséquences[177] ;
- enfin, une chimiothérapie au cisplatine peut aussi induire une brusque remobilisation du plomb stocké dans l'os[178]. Les symptômes du saturnisme peuvent alors être confondus avec les effets secondaires de la chimiothérapie.
- Si le patient est une femme enceinte ou allaitante, ce plomb peut intoxiquer respectivement le fœtus ou l'embryon (et le bébé allaité via le lait contaminé par le plomb[179]).
- Si le patient est une personne se préparant à avoir des enfants, il est possible que ce plomb puisse être source d'infertilité provisoire (le plomb est en effet connu comme étant reprotoxique chez l'humain, au moins en tant que facteur de délétion de la spermatogenèse, et ce dès 150 μg/L[107] ; en revanche ses effets sur la fertilité féminine ne semblent pas avoir été très étudiés).
Remove ads
Effets et symptômes chez l'humain
Résumé
Contexte

Les symptômes d'intoxications légères sont très peu spécifiques. Ils conduisent rarement au diagnostic de saturnisme.
Mais avec l'augmentation du taux de plomb dans l'organisme, les symptômes suivants apparaissent :
- nausées, vomissements, diarrhées/constipation, maux de tête, avec fréquente perte d'appétit et de poids ;
- apparition d'un goût métallique dans la bouche ;
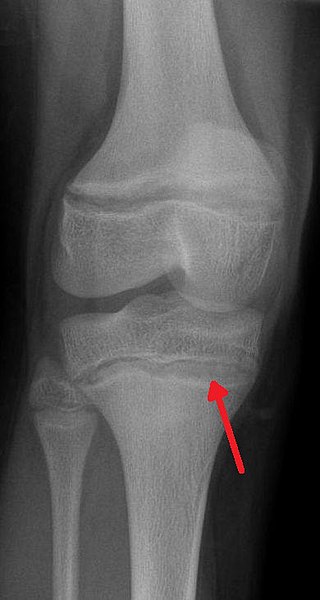
- dans les cas d'intoxication forte et/ou chronique, apparition d'un liseré grisâtre ou bleuâtre sur les gencives au niveau du collet des incisives et/ou canines, dit « Liseré de Burton » (très rare chez le jeune enfant, plus fréquent chez l'adulte gravement intoxiqué), taches jugales de Gubler[180], et apparition sur les radiographies osseuses d'une ligne blanche parfois dite métaphyséale sur les os longs, à la limite de l'os creux (diaphyse) et la zone de production du cartilage (ex. : image en haut à droite)[181] ;
- douleurs abdominales (dites « coliques de plomb ») ;
- goutte (maladie)[182],[183] ;
- troubles neurologiques, avec réduction des capacités cognitives (difficulté de concentration, trouble de la mémoire), fatigue et comportement léthargique ou au contraire hyperactivité ;
- irritabilité ; c'est un symptôme qui a d'abord été constaté en milieu scolaire chez les enfants des régions ou familles exposées. Mais certains auteurs estiment qu'il a été sous-estimé chez l'adulte ;
- insomnie ;
- retard de développement mental chez l'enfant, avec séquelles irréversibles si l'intoxication a concerné l'embryon, le fœtus ou le jeune enfant ;
- troubles psychomoteurs : le plomb affecte les systèmes nerveux central et périphérique, d'abord de manière totalement indolore. Un des premiers signes d'atteinte périphérique (neuropathie chronique) étant une faiblesse des muscles extenseurs de la main (qui apparaît après quelques semaines d'exposition). Si l'exposition perdure ou est élevée, des douleurs articulaires apparaissent, puis une Paralysie éventuelle des membres ;
- anémie et hypogammaglobulinémie (qui devrait toujours faire rechercher un possible saturnisme[184]) ;
- dysfonctionnement des reins, avec augmentation de la prévalence de troubles rénaux[185] dès 15 µg/L de plombémie[186] (soit bien avant le seuil de 100 µg/L retenu pour la définition du saturnisme et retenue en France comme seuil de déclaration obligatoire et déclenchant la surveillance)[187] ; A échelle microscopique le plomb, même à faible dose dégrade les cellules du tube proximal du rein où apparaissent des inclusions intranucléaires, des inclusions intracytoplasmiques contenant du fer, et « de très importantes lésions mitochondriales » ; les inclusions intranucléaires induites par un saturnisme humain chronique présentent des aspects ultrastructuraux spécifiques et pouvant persister très longtemps après l'arrêt de l'intoxication (plus de dix ans dans un cas)[188] ;
- hypertension artérielle ;
- thyrotoxicose, avec dépression de la captation d'iode par la thyroïde, et dysfonctionnement de cette glande, d'abord observée chez l'animal puis confirmée chez l'humain dans les années 1960[189],[190], y compris dans un cas d'intoxication saturnine liée à la présence d'une balle en plomb non extraite de l'organisme[191].
On observe une élévation de l'hormone TSH ou chute de la thyroxine sérique et libre en cas d'exposition chronique et plutôt quand la plombémie dépasse 60 µg/100 mL.
Inversement, certaines thyrotoxicoses pourraient faciliter la contamination de l'organisme par relargage du plomb antérieurement stocké dans les os[192]. Dans ce dernier cas, l'augmentation de la plombémie est accompagnée d'une augmentation du taux sérique d'ostéocalcine qui reflète l'augmentation du « remodelage osseux » qui accompagne souvent l'hyperthyroïdie[192] ; - stérilité masculine (par effet toxique et/ou de perturbation endocrinienne) ;
- perte auditive[58] ;
- hyperuricémie (accumulation d'acide urique à la suite d'une excrétion insuffisante dans l'urine)[182],[183] ;
- cancers gastriques et gliomes[193] (induit par certaines formes chimiques du plomb)[194] ;
- coma puis mort, généralement provoquée par une encéphalite.
Comme le mercure, le plomb semble pouvoir être un perturbateur endocrinien quand il touche le fœtus (in utero), avec des effets différés sur le développement mental[195],[196].
Le plomb est aussi immunotoxique, surtout lors du développement embryonnaire ou en période néonatale[197]. Il dégrade la réponse immunitaire chez les enfants en diminuant la production de lymphocytes CD4[198] et est associé à une hausse des immunoglobulines de type E (IgE) (pouvant donc constituer ou aggraver un terrain allergique[199],[200]. Il est un facteur de risque pour l'asthme ou une atopie du nourrisson. À un âge avancé il favorise la survenue de certaines maladies auto-immunes[197].
Remove ads
Effets à long terme sur le cerveau et la psyché
Résumé
Contexte

Les zones de perte de volume cérébral apparaissent ici en couleur sur un modèle de cerveau normal[201].
L'exposition de l'embryon ou de l'enfant, jusqu'à l'adolescence peut avoir des effets différés délétères et graves, parfois irréversibles, qui commencent à préoccuper le politique, les responsables de la santé, les assureurs et certains économistes.
Le plomb moléculaire n'est en effet ni biodégradable, ni dégradable. Et, étant bioaccumulable, il restera pour cette raison longtemps un problème de santé publique dans la plupart des pays, en dépit de son interdiction d'usage dans l'essence et les peintures et certaines cartouches de chasse.
De plus les émissions ont chuté en occident mais ont continué à croître dans le monde au début du XXIe siècle, avec des sources très importantes d'exposition de l'environnement et de la population en Chine[réf. nécessaire] et dans les pays où l'essence est restée plombée. L'essence sans plomb, d'abord poussée par des mesures volontaristes en 1997, est devenu obligatoire dans les plus grandes villes chinoises en 1999[202].
Effets sociaux
On estime maintenant que les effets sociaux de l'exposition au plomb ne se limitent pas toujours à des troubles de la mémoire associés à une simple irritabilité (par exemple constatée chez les enfants exposés au plomb, et qu'on a attribué à une possible souffrance du cerveau). Le saturnisme infantile, au-delà d'effets simplement pénalisants pour l'intégration sociale d'individus, semble pouvoir aussi induire chez le futur adulte des troubles graves du comportement, sources de violence et favorisant des actes criminels[203].
Plomb et épidémiologie de la violence et de la criminalité
Saturnisme et criminalité : Les causes de la criminalité chez l'adulte ont classiquement été recherchées dans les pratiques de parentalité et de l'éducation, le statut socioéconomique et l'influence des pairs[204], mais depuis quelques années un faisceau d'indices oriente aussi vers l'existence de causes environnementales. En particulier l'exposition infantile au plomb semble être l'un des prédicteurs de risque de comportements violents et criminels ;
Une première étude a suivi, de 1979 à 1984, la plombémie d'un panel de bébés exposés au plomb à Cincinnati. Environ 20 ans plus tard, quand ils ont eu de 19 à 24 ans, leur volume cérébral a été mesuré par IRM ; l'exposition au plomb durant l'enfance était liée à une perte de volume cérébral à l'âge adulte, surtout chez les hommes et avec un effet "dose-réponse". La perte de matière cérébrale était plus marquée dans le cortex préfrontal et notamment dans le « cortex cingulaire antérieur »[203]. Une corrélation a été observée entre le volume cérébral et les mesures du fonctionnement cérébral, et avec le contrôle de la motricité fine (mais pas avec les autres mesures). Selon les auteurs, l'effet plus net chez les hommes pourrait peut être expliquer que les comportements antisociaux soient chez eux plus fréquent que chez les femmes. Ils plaident pour des efforts accrus de protection des enfants contre l'exposition au plomb[203].
En 2000, Rick Nevin (consultant en économie) a publié un essai d'évaluation quantitative du problème. Il a fait une étude comparative des statistiques australiennes d'exposition moyenne au plomb et de criminalité. Elle montre que l'exposition au plomb peut expliquer aux États-Unis et dans d'autres pays 65 % à 90 % de la variation des taux de la criminalité violente, avec des vagues d'augmentation de la criminalité qui suivent systématiquement l'augmentation de la plombémie moyenne, avec un léger décalage. C'était le premier lien si direct envisagé entre l'augmentation de comportements agressifs ou criminels et une exposition environnementale au plomb[205].
En juillet 2007, le Washington Post rappelle ces résultats dans un article[206] qui relance l'intérêt porté à l'intoxication saturnine comme facteur de violence. Les résultats de Rick Nevin ont en effet été confortés par ceux de Roger D. Masters[207] de l'Université de Dartmouth et des travaux similaires d'autres chercheurs non issus du monde de la médecine ou de la toxicologie. Un document de Jessica Reyes économiste d'Amherst est disponible en pré-publication en ligne[208] et le seront l'année suivante par Wright & al.[209].
En 2010, une nouvelle étude (méta-analyse) conclut que les enfants exposés au plomb présentent effectivement plus de risque d'ensuite présenter des conduites anti-sociales allant jusqu'à la délinquance et la criminalité[210].
En 2016 (février) Taylor et al. confirment une forte corrélation entre l'exposition au plomb atmosphérique dans l'enfance et le risque de délinquance, notant que les effets sont durables : un risque accru et significatif de conduite criminelle subséquente est détecté 15 à 24 ans plus tard chez les enfants qui présentaient les taux de plomb les plus élevés[211]. Selon Taylor (2016) « des preuves solides que l'exposition de l'enfant au plomb induit divers problèmes socio-comportementaux précurseurs de comportements criminels »[212],[213],[214],[215].
Saturnisme et schizophrénie
On se demande depuis longtemps si le plomb peut expliquer certains troubles mentaux, dont certaines schizophrénies.
- En janvier 2004 un article du Scientific American estimait à propos de la schizophrénie que le blocage des récepteurs NMDA (protéine jouant un rôle essentiel dans le développement du cerveau et la cognition) pouvait produire les symptômes de la schizophrénie, mais sans en expliquer le mécanisme.
- Il est depuis reconnu que le plomb est un puissant inhibiteur du récepteur NMDA, et notamment dans l'hippocampe[216], avec des effets qui semblent pouvoir persister longtemps après l'exposition[217].
- Selon un article de 2007 sur l'encéphalopathie induite par l'exposition du cerveau au plomb, le plomb interfère aussi avec les phénomènes de neurotransmission liés au glutamate. Ceux-ci sont responsables de l'activité de plus de la moitié des synapses du cerveau humain, et sont essentiels pour l'apprentissage. Le récepteur du glutamate, réputé expliquer l'étonnante plasticité neuronale du cerveau et du développement, est une molécule réceptrice dénommée N-méthyl-D-aspartate (NMDA). Or cette NMDA est sélectivement bloquée par le plomb, qui pour partie passe facilement les barrières méningées protégeant le cerveau. L'intoxication saturnine perturberait ainsi les réseaux neuronaux de l'apprentissage et expliquerait les troubles de la conservation permanente de l'information nouvellement acquise par le cerveau[218].
« Saturnisme utérin » et schizophrénie : Dans une étude[219] épidémiologique à long terme présentée au congrès annuel 2004 réunion de l'American Association for the Advancement of Science, à Seattle (États-Unis), Ezra Susser et son équipe ont à l'université Columbia de New York ont exploité les données de suivi d'un panel de 12 094 enfants nés à Oakland (Californie) de 1959 à 1966. Des échantillons de sérum sanguins collectés chez leurs mères alors qu'elles étaient enceintes, avaient été congelés et conservé pour une analyse ultérieure.
Les analyses ont montré que les enfants exposés in utero à des taux plus élevés de plomb présentaient un risque doublé de développer une schizophrénie ou des troubles apparentés plus tard. L'étude doit être prolongée sur d'autres populations et sur un panel d'enfants encore plus large, avec des questionnaires plus précis pour les mères afin d'essayer de déterminer s'il y a des périodes d'exposition in utero où le risque est plus élevé de provoquer une future schizophrénie (on peut supposer que la période dite « de synaptogenèse » est la plus critique, mais cela demande confirmation).
Ezra Susser a émis l'hypothèse d'un impact sur le cerveau du fœtus comparable à celui de l'alcool qui empêche précocement la formation de connexions neuronales, ce qui peut conduire à la mort de groupes de cellules qui auraient dû jouer un rôle dans le développement futur du cerveau. Cette même étude a d'ailleurs détecté d'autres facteurs que le plomb qui peuvent aussi agir ou peut-être s'additionner. L'impact de l'alcool était connu, mais l'étude a montré que les enfants nés d'une mère qui a été grippée dans la première partie de sa grossesse ont trois fois plus de risque de développer une schizophrénie plus tard. D'autres études ont aussi montré un risque accru d'avoir un QI plus bas pour l'exposition in utero à ces trois facteurs (plomb, alcool, grippe).
Saturnisme et puberté
Le plomb a chez l'enfant des effets démontrés sur le système neuro-endocrinien, qui freine la maturation et le rythme de développement de la puberté.
Chez l'adolescente
Selon une étude basée sur 1 416 participant(e)s dont 684 femmes dont la plombémie du sang de cordon à 13 ans étaient connus : une plombémie élevée (≥ 5 μg/dL) à 9 ans est associée à une maturation inférieure, et à 13 ans à un développement plus lent des poils pubiens et des seins[220].
Une étude chinoise trouve que le taux de testostérone sérique et le taux d'hémoglobine semblent positivement liés au taux sanguin de plomb chez la femme enceinte ; la testostérone pourrait médier l'effet de l'exposition au plomb sur l'hémoglobine, ce qui reste à confirmer[221].
Chez l'adolescent
Le développement des poils pubiens est également ralenti par l'exposition au plomb[220].
Une étude russe (2008) a trouvé une corrélation entre plombémie, retard de croissance et apparition retardée de la puberté évaluée par le volume testiculaire (VT) la stadification pubertaire chez 489 garçons russes périadolescents de 8 à 9 ans dont la plombémie médiane (25e – 75e centile) était considérée comme faible (3 μg/dL ; de 2 à 5 μg/dL). Leur taille, poids, indice de masse corporelle, poids à la naissance et âge gestationnel étaient prédictifs du début de la puberté, évalués soit par TV (> 3 mL), soit par le stade génital (G2), soit les deux.
La plombémie était inversement associée à la taille (p < 0,001) et au poids (p = 0,06) après ajustement pour le poids à la naissance, l'âge gestationnel et l'âge à l'examen. Une plombémie ≥ 5 μg/dL était associée à une probabilité réduite de 43 % d'être entrés en G2 par rapport à ceux ayant des niveaux inférieurs.
En 2015, on a aussi montré que le plomb (et le cadmium) peuvent interagir et même se lier avec certaines hormones sexuelles (testostérone notamment) et avec d'autres protéines-clé majeures dans la voie de biosynthèse des stéroïdes (androstanedione glucuronide et globuline liant les hormones sexuelles (SHBG)[222].
En 2017, une autre étude précise les effets sociopsychopathologiques de l'exposition à de faibles doses de plomb et/ou de mercure au moment de la puberté, moment délicat pour la formation de la personnalité et l'intégration sociale. Cette étude est basée sur un échantillon bi-racial de 203 enfants de 9 à 11 ans ; ses résultats confirment ceux des études précédentes : la plombémie était associés à l'agressivité et à un comportement d'hostilité ou de défiance ; Les enfants les plus exposés au plomb développent statistiquement plus de « comportements oppositionnels » (« Trouble oppositionnel avec provocation »), se montrent plus insatisfaits, dominent mal certaines de leurs émotions et ont des difficultés de communication. Ces associations étaient « significatives » pour une large gamme de niveaux de plombémie : dès 0,19 μg/dL et jusqu'à 3,25 μg/dL (qui était le taux le plus élevé du panel), c'est-à-dire bien en dessous de la « valeur de référence » définies par l'OMS et les pays pour les enfants (valeur qui a diminué mais qui est encore de 5 μg/dL).
La nouveauté de cette étude est que les enfants ont aussi été testés pour leur réactivité vagale face au stress, réactivité qui est contrôlée par le système parasympathique et fortement affectée par l'exposition au mercure : plus le taux de mercure sanguin était élevé, plus l'enfant présente des troubles du spectre autistique s'il fait partie de ceux qui présentent un tonus vagal prolongé lors d'un stress aigu.
C'est la première étude qui corrèle une exposition à de « très faible doses » de plomb ou mercure (expositions encore très courantes malgré les efforts entrepris pour réduire les risques de saturnisme chez l'enfant) et des mécanismes psychologiques fondamentaux pouvant expliquer des associations antérieures avec la délinquance ou le crime dans le futur de ces enfants.
Le plomb ne semble cependant pas modifier la réactivité vagale. Les auteurs invitent à prolonger ces recherches pour confirmer ou préciser les mécanismes en jeu[223]. Ces adolescents ont ensuite été suivis durant 10 ans (jusqu'à l'âge de 18 ans)[224]. Les plombémies les plus élevées étaient associé à un moindre poids et à une taille plus petite (après ajustement des covariables, les garçons à plombémie ≥ 5 μg/dL par rapport à eux ayant une plombémie plus faible avaient une taille inférieure de 2,5 cm à l'âge de 18 ans ; cette diminution était la plus marquée entre 12 et 15 ans[224]. D'autres études avaient conclu à un effet durable négatif sur la taille et le poids[225].
Saturnisme de l'adulte et des personnes âgées
Les impacts neurocomportementaux du plomb sont connus chez l'enfant. Ils ont peut-être été sous-estimés chez l'adulte et la personne âgée[226].
Une plombémie élevée ou un dosage élevé du plomb osseux sont chez l'adulte associées à une diminution de la performance neurocognitive et souvent à des symptômes psychiatriques tels que dépression et/ou anxiété[227]. En Corée des plombémies de 20–50 μg/dL chez l'adulte ont été corrélées à la persistance (peut-être définitive) d'une dégradation de la fonction du système nerveux central[228].
La médecine du travail a étudié le cas de deux vrais jumeaux de soixante-et-onze ans, peintres retraités tous deux victimes d'un saturnisme chronique. Mais l'un des deux frères (J. G.) avait principalement fait du décapage de peinture et avait des antécédents d'exposition chronique au plomb plus graves.
Le taux de plomb de leur rotule et de leur tibia a été mesuré par « fluorescence KX-ray » : malgré le temps écoulé depuis leur retraite, il était encore de 5 à 10 fois celui de la population générale, et environ 2,5 fois plus élevé chez J. G. que chez son frère E. G.. On a examiné (spectroscopie par résonance magnétique) les ratios de N-acétylaspartate/créatine (un marqueur de la densité neuronale). Les ratios étaient plus bas chez J. G. que chez son frère. En outre, les scores des tests neurocognitifs évaluant la mémoire et les fonctions cognitives ont été plus mauvais qu'attendu chez les deux frères, et la mémoire à court terme était considérablement pire chez J. G. que chez son frère. Ceci suggère des effets neurotoxiques à long terme, subtils et durables, de l'intoxication saturnine chronique de l'adulte, avec notamment un dysfonctionnement du lobe frontal (observé chez les deux jumeaux), mais avec également un dysfonctionnement hippocampique du cerveau du frère autrefois le plus exposé au plomb.
Une relation causale ne peut être déduite de ces seuls cas, mais les frères étaient génétiquement identiques et ont connu des expériences de vie semblables et les auteurs estiment que les résultats de la MRS (In vivo magnetic resonance spectroscopy) sont compatibles avec l'hypothèse qu'un saturnisme chronique ait causé chez les deux frères une perte neuronale, ce qui peut contribuer à la dégradation des fonctions cognitives. D'autres études sur des jumeaux pourraient améliorer la compréhension des effets du plomb[217].
L'exposition chronique au plomb peut affecter la gencive, être source d'un goût métallique dans la bouche et augmenter très significativement (autant que le tabagisme) le risque de déchaussements et perte spontanée de dents (d'après une étude faite sur 333 hommes inscrits à l'étude sur le vieillissement chez les anciens combattants qui a comparé le plomb osseux (du tibia et de la rotule, indicateur d'une contamination chronique et ancienne) avec le risque de perte des dents, en tenant compte de l'âge, du tabagisme, du diabète et d'autres facteurs de confusion potentiels[229]).
Aspects socio-historiques rétrospectifs


Les données semblent confirmer l'hypothèse émise depuis longtemps d'un lien (non exclusif) entre exposition au plomb (éventuellement in utero) et troubles comportementaux, générant d'éventuelles violences et conflits.
Elles éclairent d'un jour nouveau les violences qui ont caractérisé certaines périodes et lieux ou caractérisent encore certaines zones géographiques où le plomb a été massivement utilisé par l'industrie, mais aussi par les armées et lors de guerres civiles (Empire romain, guerres mondiales…).
[réf. nécessaire]
Ces résultats incitent aussi à éradiquer au plus vite le plomb des munitions, dont celles de la chasse.
Traitement médical
- Il commence avec l'arrêt de l'exposition, et si nécessaire la rénovation des logements anciens. Les enfants ne doivent pas avoir accès aux peintures écaillées. Le lavage fréquent des jouets, des mains, des ongles limite le risque. Faire couler l'eau du robinet de canalisations en plomb quelques instants avant consommation, éviter le gibier d'eau ou tué à la grenaille de plomb, les légumes et fruits de jardins pollués par le plomb, ainsi que les plats, poteries et vaisselle terre cuite, étain, argent soudé ou à usage décoratif, non certifié apte au contact alimentaire ; s'assurer de l'absence d'autres sources d'intoxication (ex grenaille de plomb avalée avec du gibier et stockée dans l'appendice); éviter les cosmétiques de type khôl ou surma et produits médicamenteux de provenance moyen-orientale ou asiatique.
- Décontamination cutanée, si nécessaire.
- BAL : dimercaptopropanol : formes graves (IM).
- Aide à l'élimination naturelle en cas d'exposition récente aiguë : lavage d'estomac, lavement.
- Traitement chélateur, améliorant l'élimination par l'urine en transformant le plomb tétraéthyle assimilable par l'organisme en plomb inorganique. Ce traitement est associé à une hyperhydratation (perfusion ou absorption d'une grande quantité de liquides) afin d'augmenter ses effets (sous contrôle médical). Les traitements disponibles sont : l'EDTA ou Na2Ca acide éthylène diamino-tétra-acétique : colique de plomb, 500 mg/j à 1 g/j en perfusion sur deux heures, cinq jours, le dimercaprol, le DMSA acide dimercaptosuccinique : 30 mg/kg pendant cinq jours.
- Le traitement des symptômes doit se poursuivre par un suivi à long terme, notamment chez l'enfant, la femme et la jeune femme en raison de séquelles possibles à long terme (en particulier par relargage du plomb stocké dans les os au moment de la grossesse ou de la ménopause).
- Manger régulièrement une nourriture non contaminée, équilibrée et riche en vitamine C, vitamine D, fer et calcium limite l'absorption du plomb. Le rôle du calcium reste discuté chez l'humain, mais il reste recommandé par l'InVS.
Coûts
Les coûts écologiques, cynégétiques (cf. saturnisme animal) ou neurocognitifs (et donc sociopsychologiques et sociétaux) n'ont jamais été globalement évalués. Mais quelques évaluations ont porté sur les coûts en matière de santé publique du saturnisme de l'enfant : ils ont été estimés vers 2010 à 50 milliards de dollars/an pour les seuls États-Unis ou à 22,7 milliards d'euros pour la France[230],[231].
Selon E Gould en 2009, chaque dollar investi aux États-Unis dans la lutte contre le saturnisme dans le logement correspondrait à un avantage pour la société de 17 à 220 $[232].
Lutte contre le saturnisme
Résumé
Contexte
La reconnaissance en tant que maladie professionnelle a permis une meilleure prise en charge de la maladie dans les pays riches, où la détection et la prévention restent les deux piliers sanitaires de cette lutte. Les pays riches ont tous des programmes spécifiques de gestion du risque de saturnisme et de la maladie chez l'enfant, notamment aux États-Unis[233].
La lutte contre le saturnisme infantile est plus difficile. Elle reste à développer dans de nombreux pays notamment en Asie où le saturnisme semble s'être fortement développé ou dans certains pays africains (comme le Nigeria qui a connu les plus hauts taux de plomb dans l'essence). L'assainissement d'un sol contaminé autour d'une habitation n'a qu'un effet positif assez modéré sur le taux de plomb de l'enfant, et le nettoyage de la maison (changements de peintures par exemple) a un effet sur la plombémie, mais assez lent[234],[235].
La réduction de l'exposition au plomb dans les pays en développement est considérée comme particulièrement importante et négligée par le mouvement altruisme efficace, qui a financé et mis en avant des organismes caritatifs comme le Lead Exposure Elimination Project et Pure Earth[236].
De manière générale, le facteur humain apparaît majeur[237] car le plomb ayant été autrefois utilisé dans les jouets (soldats de plomb) ou les tuyauteries, la prise de conscience de sa haute toxicité n'en a été que plus difficile, et n'est pas acquise chez les chasseurs ou pêcheurs quand ils sont utilisateurs de plomb[237].
Détection
Elle est nécessaire pour planifier l'action et améliorer la prévention. Elle se fait, théoriquement au moins, dans la plupart des pays, s'appuyant surtout sur les déclarations obligatoires envoyés par les médecins aux autorités sanitaires, mais on sait que de nombreux cas sont confondus avec d'autres maladies. Quelques études épidémiologiques, souvent dans les grandes villes ou autour de sites industriels ont permis de mieux connaître la maladie.
En France
En France, cette maladie figure sur la liste des maladies infectieuses à déclaration obligatoire, bien qu'il ne s'agisse pas d'une maladie infectieuse. Sans être contagieuse, elle peut en effet se transmettre de la mère à l'enfant, et des cas groupés sont fréquents.
Le Ministère de la Santé a en outre décidé :
- en 1999[238] le classement du saturnisme en affection longue durée (ALD) avec donc prise en charge à 100 % par la sécurité sociale ;
- en octobre 2001 ; gratuité du dépistage plombémie (indice d'intoxication par le plomb) ; et déclaration obligatoire de tout cas de plombémie supérieure ou égale à 100 μg/l ;
- en novembre 2001, inscription du saturnisme dans le carnet de santé des enfants ;
- en 2003 de créer (ou réactiver) un Comité technique plomb[239].
Un programme d'actions s'appuie sur les dispositions de la loi[240], avec deux grands types de mesures :
- Actions à la suite des signalements (Art.L.1334-1 à 1334-4 du C.S.P.) ; chaque cas de saturnisme infantile ou d'un risque d'accessibilité au plomb, permet au préfet d'imposer un diagnostic de l'immeuble (par ses services ou par un opérateur agréé). Si une source de plomb est présente, il peut imposer les travaux palliatifs nécessaires. S'il y a refus du propriétaire, le préfet fait exécuter les travaux aux frais de ce dernier ;
- Prévention (Art.L.1334-5 à L.1334-6 du C.S.P.) ; un Constat de Risque d'Exposition au Plomb doit désormais être annexé à toute promesse unilatérale de vente ou d'achat d'un bien immobilier affecté en tout ou partie à l'habitation construit avant 1948 ou situé dans une zone à risque d'exposition au plomb (zone délimitée par arrêté préfectoral, généralement à partir des données INSEE ou de recensements passés) ;
- À la suite de la mauvaise application de cette loi, notamment grâce à l'association des familles victimes du saturnisme[241], une règlementation renforcée a vu le jour le , les décrets ayant été publiés deux ans plus tard[242] au journal officiel. La loi impose un Constat de Risque d'Exposition au Plomb (CREP) pour toute vente de logements construits avant le . Ce n'est qu'en août 2008 que cette obligation est étendue aux nouvelles mises en location ;
- Un rapport annuel[243] décrit les cas de saturnismes chez les enfants (437 cas signalés en 2006) ;
- Une enquête de prévalence (Saturn-Inf, basée sur la réalisation d'une plombémie chez 3 800 enfants, dans 140 hôpitaux, avec enquête d'exposition au plomb au domicile pour un sous-échantillon de 500 enfants parmi ceux de l'étude[244]) est lancée en 2008-2009 par l'InVS, car les dernières données disponibles datent de 1995-1996 (selon lesquelles 2 % des enfants âgés de 1 à 6 ans en France seraient victimes de saturnisme, soit environ 85 000 enfants)[245] ;
- un plan de surveillance du plomb dans quelques aliments (de même que pour le cadmium et le mercure), sous l'autorité de la DGAL du ministère de l'Agriculture. Il est également une des cibles du Plan régional santé environnement (PRSE, périodiquement mis à jour) ;
- Les nouveaux objectifs proposés par le HCSP pour 2017, sont de diminuer la plombémie de la population générale pour atteindre une plombémie moyenne (géométrique) de 12 μg/L, et 98 % de la population sous 40 μg de plomb par litre de sang, ce qui implique de poursuivre et développer les efforts de dépistage, prise en charge médicale et prévention du saturnisme. Chez l'enfant et la femme enceinte, 50 μg/L deviendrait le « niveau d'intervention rapide », avec « déclaration obligatoire du cas déclenchant une enquête environnementale » et les mesures individuelles et collectives antérieurement déclenchées à partir de 100 µg/L. un nouveau « niveau de vigilance » est défini (25 μg/L), avec alors information obligatoire des familles concernées sur les risques induits par le plomb, avec « surveillance biologique rapprochée accompagnée de conseils hygiéno-diététiques visant à diminuer l'exposition » (ces seuils devraient être actualisés tous les 10 ans). Des nouvelles valeurs d'alerte sont aussi proposées en 2014 pour certaines sources de plomb dans l'environnement (sols, poussières de maisons, eau du robinet), avec en cas de dépassement obligation de mesurer la plombémie des personnes exposées et/ou analyse approfondie du risque, toutes ces données devant renseigner une base de données nationale « outil de connaissance et de gestion » demande le HCSP.
Peintres et personnalités
Les personnalités[246] incluent :
- Caravage,
- Diaz de la Pena[247],
- Monticelli[247],
- Vincent van Gogh, l'hôpital de St Rémy de Provence diagnostique un empoisonnement au plomb induisant des troubles psychiatriques[247],[248],
- Le père Tanguy, le fabricant et marchand de couleurs des impressionnistes[247],
- Francisco Bayeu[249],
- Isaac Newton[250],
- Henri Tudor,
- Ludwig van Beethoven, atteint de saturnisme chronique, diagnostic appuyé sur des analyses de ses cheveux et de fragments osseux[251].
Notes et références
Apparat savant
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads