
கடும் நிணநீர்க் குழியப் புற்றுநோய்
From Wikipedia, the free encyclopedia
கடும் நிணநீர்க் குழியப் புற்று நோய்(லிம்போபிலாசுடிக் லுகேமியா) என்பது மூலநிணநீர்ச் செல்களில் முதிர்ச்சியடையாத குருதி வெள்ளை அணுக்கள் மிகுதியாக இருப்பதால் ஏற்படும் ஒருவகையான புற்றுநோயாகும்[1] சோர்வாக இருப்பது, தோல் வெளிர் நிறமாயிருத்தல், காய்ச்சல், எளிதான இரத்தக் கசிவு அல்லது சிராய்ப்பு, விரிவாக்கப்பட்ட நிணநீர்க்கணு அல்லது எலும்புகளில் வலி ஆகியவை இந்நோயின் அறிகுறிகளில் அடங்கும். , கடும் இரத்தப் புற்றுநோய்கள் போலவே இந்த நிணநீர்க் குழியப் புற்றுநோயும் மிக விரைவாக வளர்ச்சியடைகிறது. மேலும் சிகிச்சையளிக்கப் படாவிட்டால் சில வாரங்கள் அல்லது மாதங்களுக்குள் பெரும் ஆபத்தான நோயாக மாறிவிடுகிறது.[10].
| கடும் நிணநீர்க் குழியப் புற்றுநோய் Acute lymphoblastic leukemia | |
|---|---|
| ஒத்தசொற்கள் | லிம்போபிலாசுடிக் லுகேமியா |
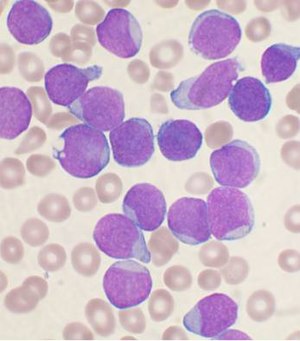 | |
| இந்நோய் கொண்ட நோயாளி ஒருவரிடமிருந்து எடுக்கப்பட்ட எலும்பு மச்சையின் முன்னோடி பி-செல் சோதனைப்பூச்சு. லிம்போபிளாசுட்டுகள் பெரிய ஊதா செல்கள்களாக காட்டப்பட்டுள்ளன. | |
| சிறப்பு | குருதியியல், புற்றுநோயியல் |
| அறிகுறிகள் | சோர்வு, கை அல்லது கால் வலி மற்றும் விரிவாக்கப்பட்ட நிணநீர்க்கணு[1] |
| சிக்கல்கள் | நோய்த்தொற்று, கட்டி சிதைவு நோய்த்தொகை[2][3] |
| வழமையான தொடக்கம் | 2–5 வயது குழந்தைகள்[4] |
| வகைகள் | முன்னோடி பி-செல் நிணநீர்க் குழியப் புற்றுநோய்[2] |
| காரணங்கள் | பொதுவாக அறியப்படவில்லை[5] |
| சூழிடர் காரணிகள் | கடும் நிணநீர்க் குழியப் புற்றுநோய் இரட்டையர், டெளன் நோய்க்கூட்டறிகுறி, பேன்கோனி இரத்தசோகை, இலூயிசு பார் நோய்த்தொகை, கிளைன்பெல்டர் நோய்த்தொகை, அதிக எடையுடன் பிறத்தல், குறிப்பிடத்தக்க கதிர்வீச்சு வெளிப்பாடு[6][5][1] |
| நோயறிதல் | குருதிப் பரிசோதனையும் எலும்பு மச்சை பரிசோதனையும்[3] |
| ஒத்த நிலைமைகள் | சுரப்பிக் காய்ச்சல், கடுமையான எலும்புமச்சை இரத்தப் புற்றுநோய், கடும் நிணநீர்க் குழியப் புற்றுநோய், இரத்தசெல்கள் உற்பத்திக் குறைவு[3] |
| சிகிச்சை | வேதிச்சிகிச்சை, தண்டு உயிரணு மாற்றம், கதிர் மருத்துவம், இலக்குச் சிகிச்சை[1] |
| முன்கணிப்பு | குழந்தை: ஐந்து வயது குழந்தைகள் உயிர்பிழைப்பு விகிதம் 90% [2] பெரியவர்கள்: 35% [7] |
| நிகழும் வீதம் | 1,750 இல் 1 குழந்தை [4][8] > |
| இறப்புகள் | 111,000 (2015)[9] |
பெரும்பாலான நேரங்களில் இந்நோய் தோன்றியதற்கான காரணம் தெரிவதில்லை[2]. டவுன் நோய்க்கூட்டக்குறி, லி-ஃபிருமேனி நோய்க்குறி அல்லது நியூரோபைப்ரோமாடோசிசு வகை 1 நோய்க்குறி ஆகிய மரபணு கோளாறுகள் இந்நோய் தோன்றுவதற்கான காரணங்களாக இருக்கலாம்.[1]. குறிப்பிடத்தக்க கதிர்வீச்சு வெளிப்பாடு அல்லது கடந்தகால கீமோதெரபி [1] ஆகியவை இந்நோய்க்கான சுற்றுச்சூழல் காரணமாக இருக்கலாம். மின்காந்த புலங்கள் அல்லது பூச்சிக்கொல்லிகள் ஆகியவற்றினால் நோய் தோன்றுகிறது என்பது தொடர்பான சான்றுகள் தெளிவாக இல்லை[4] [6]. ஒரு பொதுவான நோய்த்தொற்றுக்கு அசாதாரண நோயெதிர்ப்பு இந்நோய்க்கான ஒரு தூண்டுதலாக இருக்கலாம் என்று சிலர் கருதுகின்றனர். அதிவிரைவான செல்பிரிதல்களின் விளைவாக உண்டாகும் பல மரபணு பிறழ்வுகள் நோய் தோற்றத்திற்கான வழிமுறையாக இருக்கும் என கருதப்படுகிறது. புதிய சிவப்பு ரத்த அணுக்கள், வெள்ளை இரத்த அணுக்கள் மற்றும் குருதிச் சிறுதட்டுகளின் உற்பத்தியில் எலும்பு மச்சையில் உள்ள அதிகப்படியான முதிர்ச்சியற்ற வெள்ளை அணுக்கள் தலையிடுகின்றன. பொதுவாக இரத்த பரிசோதனைகள் மற்றும் எலும்பு மச்சை பரிசோதனைகள் மூலம் இந்நோயைக் கண்டறிய இயலும்[3].
கடும் நிணநீர்க் குழியப் புற்றுநோயால் பாதிக்கப்பட்டவர்களுக்கு அந்நோயைக் குணமாக்கும் நோக்கத்துடன் வேதிச்சிகிச்சை தொடங்கப்படுகிறது[2].பின்னர் இச்சிகிச்சையே பல ஆண்டுகளுக்கும் தொடர்ந்து அளிக்கப்படுகிறது[2]. மூளைக்குள் நோய்ப் பரவுதல் ஏற்பட்டால் தண்டுவட உறைவழி வேதிச்சிகிச்சை அல்லது கதிர்வீச்சு சிகிச்சை ஆகியவை கூடுதலாக வழங்கப்படுகின்றன[2]. நிலையான சிகிச்சையைப் பின்பற்றியும் நோய் மீண்டும் வந்தால் தண்டு உயிரணு மாற்ற அறுவைசிகிச்சை செய்யப்படலாம். நோயெதிர்ப்பியச் சிகிச்சை போன்ற கூடுதலான சிகிச்சை முறைகள் ஆய்வு செய்யப்படுகின்றன.
2015 ஆம் ஆண்டில் உலகளவில் சுமார் 876,000 மக்களை இந்தப் புற்றுநோய் பாதித்தது. இதன் காரணமாக சுமார் 111,000 பேர் இறந்தனர். குழந்தைகள், குறிப்பாக இரண்டு முதல் ஐந்து வயதுக்குட்பட்ட குழந்தைகள் நிணநீர்க் குழியப் புற்றுநோயால் பாதிக்கப்படுகின்றனர்.[11].அமெரிக்க ஐக்கிய நாடுகளில் குழந்தைகளுக்கு ஏற்படும் புற்று நோய்க்கும் அவர்கள் இறப்பதற்கும் கடும் நிணநீர்க் குழியப் புற்றுநோய் பொதுவான காரணமாக உள்ளது. பரவலாகிவரும் இப்புற்று நோய் உடனடியாக குணப்படுத்தப்படவேண்டிய ஒரு நோய் என்ற வகையில் அனைவரின் கவனத்தையும் ஈர்த்துவருகிறது[12]. நோயால் பாதிக்கப்பட்ட குழந்தைகளுக்கான உயிர்வாழ்வு காலம் 1960 ஆம் ஆண்டுகளில் 10% க்கு கீழ் இருந்து. 2015 ஆம் ஆண்டில் இச்சதவீதம் 90% அளவுக்கு அதிகரித்தது. கைக்குழந்தைகளில் இச்சதவீதம் 50 சதவீதம் அளவுக்கு மிகக் குறைவாகவும்[13] குழந்தைகளிடத்தில் 35 சதவீதம் அளவுக்கும் இச்சதவீதம் உள்ளது[7].