Top Qs
Linha do tempo
Chat
Contexto
Antibiótico
medicamento capaz de combater uma infecção causada por microorganismos Da Wikipédia, a enciclopédia livre
Remove ads
Antibiótico (do grego αντί - anti+ βιοτικός - biotikos, "contra um ser vivo")[1] é qualquer medicamento capaz de combater uma infecção causada por microrganismos que causam infecções a outro organismo. Não destroem vírus.[2]
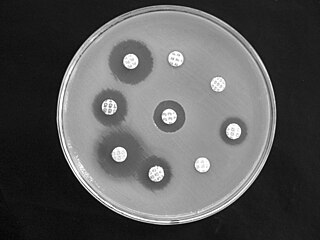
O termo antibiótico tem sido utilizado de modo mais restrito para indicar substâncias que atingem bactérias, embora possa ser utilizado em sentido mais amplo contra outros parasitas (protozoários, fungos ou helmintos). Ele pode ser bactericida, quando tem efeito mortífero sobre a bactéria, ou bacteriostático, se interrompe a sua reprodução ou inibe seu metabolismo mas também causa efeitos significativos em doenças causadas por vírus como a gripe.[3]
As primeiras substâncias descobertas eram produzidas por fungos, como a penicilina. Atualmente, existem também antibióticos sintetizados ou alterados em laboratórios farmacêuticos para evitar resistências e diminuir efeitos colaterais.
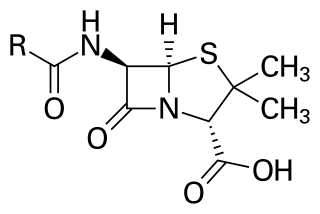
Um antibiótico é um composto químico produzido por um ser vivo ou derivado sintético, que mata ou impede o crescimento de certas classes de micro-organismos sensíveis, geralmente bactérias, mas não exclusivamente. Aqueles que atuam apenas contra as bactérias são chamados antibacterianos. Os antibióticos são utilizados na medicina humana, veterinária e hortícola para tratar infecções causadas por germes. Os antibióticos têm frequentemente toxicidade seletiva, que é muito maior para os organismos invasores do que para os animais ou humanos que os hospedam,[4] embora possa ocorrer ocasionalmente uma reação adversa, como afetar a flora bacteriana normal do organismo ou outros efeitos secundários. Os antibióticos geralmente ajudam as defesas de um indivíduo até que as respostas locais sejam suficientes para controlar a infecção.[5] Um antibiótico é bacteriostático se impedir o crescimento de germes e bactericida se os destruir, mas também pode ter ambos os efeitos, dependendo do caso.[6]
Em termos estritos ou históricos, um antibiótico é uma substância segregada por um microrganismo, que tem a capacidade de afetar outros microrganismos. O termo "antibiótico" foi utilizado pela primeira vez por Selman Waksman em 1942 para descrever certas "influências antibióticas", ou seja, aquelas formulações antagónicas ao crescimento dos microrganismos e que são derivadas de outros organismos vivos.[7] Esta definição exclui aquelas substâncias naturais, como o suco gástrico ou o peróxido de hidrogénio, que podem matar um único microrganismo e não são produzidas por outros microrganismos. A definição de antibiótico está atualmente a ser utilizada para incluir antimicrobianos sintéticos ou quimioterápicos antimicrobianos, como quinolonas, sulfonamidas e outros agentes antimicrobianos derivados de produtos naturais, bem como aqueles com propriedades antibióticas empiricamente descobertas.
Muitos antibióticos são compostos de massa molecular relativamente pequena, inferior a 2000 Daltons (unidade) Da. Com os avanços na química farmacêutica, a maioria dos antibióticos actuais são modificações quimicamente semi-sintéticas de vários compostos naturais.[8] Estes incluem, por exemplo, os beta-lactâmicos, como as penicilinas (produzidas por fungos e posteriormente modificadas em laboratório), as cefalosporinas e os carbapenémicos. Compostos que ainda são obtidos por isolamento de organismos vivos são os aminoglicosídeos . Outros são o resultado de síntese química exclusivamente em laboratório, como as sulfonamidas , as quinolonas e as oxazolidinonas. Assim sendo, estes produtos podem ser classificados de acordo com a sua origem química em naturais, semi-sintéticos e sintéticos.
O objetivo do tratamento com antibióticos é a erradicação do microrganismo patogénico. Para tal, é necessário seguir uma dosagem (doses) que consiga uma concentração do fármaco no foco de infeção superior à concentração mínima capaz de inibir o microrganismo[9] durante o tempo suficiente. A automedicação com antibióticos é um grave problema de saúde pública, pois a escolha inadequada do antibiótico e, principalmente, uma dosagem incorreta, pode gerar populações de bactérias resistentes ao referido antibiótico. Por outro lado, os antibióticos e os antimicrobianos são completamente ineficazes nas doenças virais, pelo que o seu uso deve ser evitado nestes casos.
Remove ads
Histórico
Resumir
Perspectiva

Embora os potentes compostos antibióticos para o tratamento de doenças humanas causadas por bactérias, como a tuberculose, peste bubónica ou lepra, só tenham sido isolados e identificados no século XX, o uso mais antigo de antibióticos ocorreu na China há mais de 2500 anos.[10] Sabia-se então que a aplicação de coalhada soja em certas infecções tinha benefícios terapêuticos.
Muitas outras culturas antigas, incluindo a antigos egípcios e a gregos usavam bolores e certas plantas para tratar infeções porque continham antibióticos (embora não fossem conhecidos como tal). Este fenómeno é chamado de antibiose. O princípio da antibiose foi descrito em 1877 quando Louis Pasteur e Robert Koch observaram que um bacilo do ar podia inibir o crescimento da bactéria Bacillus anthracis.[11]
O primeiro antibiótico descoberto foi a penicilina. O primeiro a trabalhar com este produto, em 1897, foi Ernest Duchesne, em França, quando trabalhava com fungos do género Penicillium. No entanto, o seu trabalho não recebeu a atenção da comunidade científica, e a penicilina só se tornaria conhecida com os trabalhos de Fleming. A investigação na área da terapêutica antibacteriana moderna iniciou-se na Alemanha com o desenvolvimento do primeiro composto sintético com atividade antibacteriana de curto espectro, o Salvasan (arsfenamina), por Paul Ehrlich em 1909. Trata-se, na realidade, de um composto sintetizado em laboratório, pelo que não é um produto natural produzido por microrganismos (que é a definição original e mais rigorosa de um antibiótico).[4] Esta descoberta permitiu o tratamento eficaz da sífilis, que era um grande problema de saúde pública na época.[12] Este medicamento, também eficaz no combate a outras infeções por espiroquetas, já não é utilizado atualmente.
Mais tarde, Alexander Fleming (1881-1955), um médico britânico, estava a cultivar uma bactéria (Staphylococcus aureus) numa placa de ágar, que foi acidentalmente contaminada por esporos de bolor. Fleming reparou que o meio de cultura em redor do bolor estava livre de bactérias e começou a investigar a causa. Fleming já tinha trabalhado nas propriedades antibacterianas da lisozima e, graças a isso, conseguiu interpretar corretamente o que viu: o fungo estava a segregar algo que inibia o crescimento da bactéria. Embora não tenha conseguido purificar o material obtido (o anel principal da molécula não era estável com os métodos de purificação que utilizou), publicou a sua descoberta. Como o fungo era do género Penicillium (especificamente Penicillium notatum), chamou ao produto penicilina.
Mais de 10 anos depois, Ernst Boris Chain e Howard Walter Florey deram continuidade ao trabalho de Fleming e produziram uma forma purificada de penicilina. Um antigo aluno de Fleming, Cecil George Paine, realizou as primeiras experiências clínicas com penicilina em recém-nascidos com oftalmia neonatal, tendo sido bem-sucedida em 1930.[13] Paine não publicou estes resultados, Chain e Florey publicaram-nos posteriormente. Os três investigadores, Fleming, Chain e Florey, partilharam o Prémio Nobel da Medicina em 1945. Em 1939, René Dubos isolou a gramicidina, um dos primeiros antibióticos fabricados comercialmente, utilizado e indicado no tratamento de feridas e úlceras.[14] Devido à necessidade imperiosa de tratar infeções provocadas por feridas durante a Segunda Guerra Mundial, muitos recursos foram investidos na investigação e purificação da penicilina, e uma equipa liderada por Howard Florey conseguiu produzir grandes quantidades do ingrediente ativo puro em 1940. Os antibióticos rapidamente se tornaram amplamente utilizados a partir de 1943.
A descoberta dos antibióticos, bem como a anestesia e a adoção de práticas higiénicas pelos profissionais de saúde (por exemplo, lavagem das mãos e utilização de instrumentos estéreis), revolucionou a assistência médica e tornou-se um dos grandes avanços na história da saúde. Os antibióticos são frequentemente designados por "balas mágicas", termo utilizado por Ehrlich, porque têm como alvo microrganismos sem causar danos ao hospedeiro.[12]
Remove ads
Mecanismo de ação
Resumir
Perspectiva

Uma vez que os antibióticos atuam numa grande variedade de bactérias, os seus mecanismos de ação diferem de acordo com as características vitais de cada organismo e, em geral, atacam alvos inexistentes nas células dos mamíferos.
Parede celular
Alguns antibióticos exercem a sua função em regiões intracelulares e organelos; são, portanto, ineficazes em bactérias que contêm uma parede celular, a não ser que seja possível inibir a síntese desta estrutura externa, presente em muitas bactérias, mas não em animais. Muitos antibióticos têm como objetivo bloquear a síntese, exportação, organização ou formação da parede celular, especificamente as ligações cruzadas do peptidoglicano, o principal componente da parede celular, sem interferir com os componentes intracelulares.[15] Isto permite que a composição intracelular do microrganismo seja alterada através da pressão osmótica. Como a maquinaria intracelular se mantém intacta, esta aumenta a pressão interna sobre a membrana ao ponto de esta ceder, o conteúdo celular ser libertado para o exterior e a bactéria morrer. Permitem também a entrada de outros agentes antimicrobianos que não conseguem atravessar a parede celular.[4] Alguns exemplos clássicos são:
- bacitracina: do grupo dos peptídeos, inibe o transportador lípido do peptidoglicano para o exterior da célula.
- penicilina: do grupo dos beta-lactâmicos, inibe a transpeptidação, reação em que são produzidas ligações cruzadas na parede celular e bloqueia os inibidores da autolisina.
- cefalosporinas: outro tipo de molécula que inibe a transpeptidação, ligando-se às proteínas PBP, envolvidas na última fase da formação da parede celular.
Membrana celular
Certos antibióticos podem, direta ou indiretamente (ao inibirem a síntese de constituintes), danificar a integridade da membrana plasmática das bactérias e de certos fungos. Por exemplo, as polimixinas produzidas pela Paenibacillus polymyxa são antibióticos que actuam como surfactantes ou detergentes que reagem com os lípidos da membrana celular bacteriana. Isto afeta a permeabilidade da membrana. Os elementos hidrossolúveis e alguns que são tóxicos para o germe podem, portanto, entrar no interior da célula sem restrição.[15] A Gramicidina A forma poros ou canais nas bicamadas lipídicas.
Acção sobre os ácidos nucleicos (ADN e ARN) e proteínas
Alguns antibióticos actuam bloqueando a síntese de ADN, ARN, ribossomas, ácidos nucleicos ou enzimas que participam na síntese de proteínas e, como resultado, formam-se proteínas defeituosas.[4] A mitomicina é um composto com uma estrutura assimétrica, que se liga às hélices de ADN e inibe ou bloqueia a expressão da enzima ADN polimerase e, por conseguinte, a replicação do ADN e a montagem de proteínas. A actinomicina tem um mecanismo de ação semelhante ao da mitomicina, mas é uma molécula simétrica.
As sulfamidas são análogos estruturais das moléculas biológicas e assemelham-se a moléculas normalmente utilizadas pela célula alvo. Com a utilização destas moléculas farmacológicas, as vias metabólicas do microrganismo são bloqueadas, provocando uma inibição na produção de bases azotadas e, por fim, a morte celular.
As quinolonas e as fluoroquinolonas atuam sobre enzimas bacterianas, como as DNA girases e topoisomerases responsáveis pela topologia dos cromossomas, alterando o controlo celular sobre a replicação bacteriana e produzindo uma alteração na leitura da mensagem genética.
Acção sobre os ribossomas
Aproximadamente metade dos antibióticos atua inibindo os ribossomas bacterianos, as organelas responsáveis pela síntese proteica, que são diferentes em termos de composição e tamanho dos ribossomas dos mamíferos. Alguns exemplos incluem os aminoglicosídeos (ligam-se irreversivelmente à subunidade 30S do ribossoma bacteriano), as tetraciclinas (bloqueiam a ligação do aminoacil-tRNA ao complexo mRNA-ribossoma), a eritromicina (liga-se especificamente à porção 50S dos ribossomas bacterianos) e a [[doxiciclina].[15]
Remove ads
Classes de antibióticos
Resumir
Perspectiva
Com base na relação entre atividade e concentração, podem distinguir-se três categorias de antimicrobianos:[6]
- Os que produzem uma ação bactericida pouco dependente da concentração. É o caso dos beta-lactâmicos e dos glicopeptídeos.
- Os que têm atividade bactericida dependente da concentração, como os aminoglicosídeos e as fluoroquinolonas.
- Os que se comportam preferencialmente como bacteriostáticos, como os macrolídeos, tetraciclinas e cloranfenicol.
De acordo com a sua estrutura química, podem ser classificados como: aminoglicosídeos, ansamicinas, carbazefem, carbapenémicos, cefalosporinas, glicopeptídeos, macrolídeos, monobactamas, penicilinas, polipeptídeos, quinolonas, sulfonamidas, tetraciclinas e outros.
Os antibióticos, também conhecidos como antimicrobianos, podem ser classificados de diversas formas. A maior utilidade da classificação dos antibióticos é a de permitir uma melhor compreensão das características dos fármacos.[16] Sendo assim, podemos encontrar antibióticos classificados em bactericidas e bacteriostáticos, dependendo se o fármaco causa diretamente a morte das bactérias ou se apenas inibe sua replicação, respectivamente. Na prática, esta classificação se baseia no comportamento do antibiótico in vitro e ambas as classes podem ser eficazes no tratamento de uma infeção.[17]
Classes de antibióticos agrupados por estrutura
Em resumo, podemos também dividir os antibióticos em três grandes classes, de acordo com seu mecanismo de ação: Antibióticos que agem sobre a parede microbiana, Antibióticos que agem sobre a síntese proteica e Antibióticos com outros mecanismo de ação.
Remove ads
Resistência antibiótica
A resistência antibiótica é a capacidade dos microrganismos de resistir aos efeitos de um antibiótico ou antimicrobiano. O uso inadequado de antibióticos conduz ao aparecimento de resistências, tornando os agentes antimicrobianos menos eficazes.[29] A resistência pode ser adquirida via: transformação, conjugação, transdução e mutação.
Prescrição
Resumir
Perspectiva
Segundo a Organização Mundial de Saúde, mais de 50% dos antibióticos são prescritos de forma inadequada,[30] o que vem causando resistência à ação dos medicamentos. Em um encontro de especialistas, realizado em março de 2012 na Dinamarca, a diretora-geral da OMS, Margaret Chan alertou para o desafio que isso representa para os países em desenvolvimento, que são os principais afetados por diversas enfermidades. "Muitos países estão incapacitados pela falta de infra-estrutura, incluindo laboratórios, diagnósticos, confirmação de qualidade, capacidade de regulação, monitoramento e controle sobre a obtenção e a utilização de antibióticos", diz Chan.[31]
No Brasil
Para evitar o uso indiscriminado de antibiótico pela população e conter o avanço dos casos de contaminação por superbactérias começaram a valer novas regras a partir de 28 de novembro de 2010 para a venda de antibióticos nas farmácias e drogarias brasileiras (resolução RDC 44 da Agência Nacional de Vigilância Sanitária[32]). Os medicamentos só podem ser vendidos com a apresentação de duas vias da receita médica, sendo que a 2° via ficará com o estabelecimento e a 1° com o consumidor. A regra vale atualmente para 93 tipos de substâncias antimicrobianas que compõem todos os antibióticos registrados no Brasil. Estão de fora da lista os antibióticos usados exclusivamente em hospitais.[33]
Em Portugal
Em Portugal, os antibióticos são classificados como medicamentos sujeitos a receita médica (MSRM). Órgão regulador e fiscalizador é o instituto público Infarmed.[34][35] A legislação portuguesa prevê penalidades semelhantes às leis brasileiras, entre outras definidas no Decreto-Lei nº 48547 de 1968 que regulamenta o exercício da atividade farmacêutica[36] — mesmo assim, a venda ilegal de antibióticos sem receita médica é, como no Brasil, problemática.[37]
A Direção-Geral da Saúde do Ministério da Saúde considera a resistência aos antibióticos "uma das maiores ameaças à Saúde Pública" atuais. Portugal é um dos países da Europa com taxas elevadas de resistência aos antibióticos.[37] O Programa Nacional de Prevenção das Resistências aos Antimicrobianos (PNPRA), introduzido no âmbito do Plano Nacional de Saúde 2004-2010[38] e concretizado em novembro de 2009 prevê diminuir até 2015, a nível nacional, as resistências aos antibimicrobianos estimulando o uso racional dos antibióticos e monitorizando as resistências através da implementação de um sistema informático de vigilância, entre outros.[39]
Remove ads
História
Resumir
Perspectiva

O primeiro antibiótico identificado pelo homem foi a penicilina. Alexander Fleming, médico microbiologista do St. Mary's Hospital, de Londres,[40] já vinha há algum tempo pesquisando substâncias capazes de matar ou impedir o crescimento de bactérias nas feridas infectadas, pesquisa justificada pela experiência adquirida na Primeira Grande Guerra 1914 - 1918, na qual muitos combatentes morreram em consequência da infecção em ferimentos mal-tratados por falta de um tratamento adequado.
Em 1928 Fleming desenvolveu pesquisas sobre estafilococos, quando descobriu a penicilina. A descoberta da penicilina deu-se em condições muito peculiares, graças a uma sequência de acontecimentos imprevistos e surpreendentes.
No mês de agosto de 1928 Fleming tirou férias e, por esquecimento, deixou algumas placas com culturas de estafilococos sobre a mesa, ao invés de guardá-las na geladeira ou inutilizá-las, como seria natural. Ao retornar ao trabalho, em setembro do mesmo ano, observou que algumas das placas estavam contaminadas com mofo, fato este relativamente frequente. Colocou-as então, em uma bandeja para limpeza e esterilização com lisol. Neste exato momento entrou no laboratório um seu colega, Dr. Pryce, e lhe perguntou como iam suas pesquisas. Fleming apanhou novamente as placas para explicar alguns detalhes ao seu colega sobre as culturas de estafilococos que estava realizando, quando notou que havia, em uma das placas, um halo transparente em torno do mofo contaminante, o que parecia indicar que aquele fungo produzia uma substância bactericida. O assunto foi discutido entre ambos e Fleming decidiu fazer algumas culturas do fungo para estudo posterior.
O fungo foi identificado como pertencente ao gênero Penicillium, de onde deriva o nome da penicilina dado à substância por ele produzida. Fleming passou a empregá-lo em seu laboratório para selecionar determinadas bactérias, eliminando das culturas as espécies sensíveis à sua ação.
Foi o primeiro teste de reação penicilínica realizado em laboratório. Por outro lado, a descoberta de Fleming não despertou inicialmente maior interesse e não houve a preocupação em utilizá-la para fins terapêuticos em casos de infecção humana até a eclosão da Segunda Guerra Mundial, em 1939. Nesse ano e em decorrência do próprio conflito, a fim de evitarem-se baixas desnecessárias, foram então ampliadas as pesquisas a respeito da penicilina e seu uso humano.
Em 1940, Sir Howard Fleorey e Ernst Chain, da Universidade de Oxford, retomaram as pesquisas de Fleming e conseguiram produzir penicilina com fins terapêuticos em escala industrial, inaugurando uma nova era para a medicina denominada a era dos antibióticos.
Alguns anos mais tarde, Ronald Hare, colega de trabalho de Fleming, tentou, em vão, "redescobrir" a penicilina em condições semelhantes às que envolveram a descoberta de Fleming. Após um grande número de experiências verificou-se que a descoberta da penicilina só tornou-se possível graças a uma série inacreditável de coincidências, que foram:
- O cogumelo que contaminou a placa, como se demonstrou posteriormente, é um dos três melhores produtores de penicilina dentre todas as espécies do gênero Penicilium;
- O cogumelo contaminante teria vindo pela escada do andar inferior, onde se realizavam pesquisas sobre fungos;
- O crescimento do cogumelo e dos estratococos se fez rapidamente, condição para se evidenciar a lise bacteriana;
- No mês de Agosto daquele ano, em pleno verão, uma inesperada onda de calor em Londres, que proporcionou a temperatura ideal ao crescimento lento da cultura;
- A providencial entrada do Dr. Pryce no Laboratório permitiu que Fleming reexaminasse as placas contaminadas e observasse o halo transparente em torno do fungo, antes de sua inutilização.
Apesar de todas essas felizes coincidências, se Fleming não tivesse a mente preparada e avançada não teria valorizado ou mesmo notado o halo transparente em torno do fungo e descoberto a penicilina.
Remove ads
Ver também
Referências
- "βιοτικός" en Liddell and Scott. An Intermediate Greek-English Lexicon. Oxford. Clarendon Press. 1889.
- Antibióticos; Dicionário da Língua Portuguesa com Acordo Ortográfico [em linha]. Porto: Porto Editora, 2003-2015. [consult. 2015-03-14 23:47:01]. Disponível na Internet: infopedia.pt
- «Antibiotics | Infection Treatment | Types, Uses and Side Effects». patient.info (em inglês). Consultado em 13 de setembro de 2021
- Enciclopedia Microsoft Encarta Online, ed. (2008). «Antibiótico». Consultado em 2 de setembro de 2008. Arquivado do original em 4 de fevereiro de 2009
- Townsend 2005, p. 277
- Florez, Jesús. Masson, ed. Farmacologia humana 3º ed. ed. [S.l.: s.n.] 1062 páginas
- Strohl W. R. (1997). Biotechnology of Antibiotics. Informa Health Care (em inglês). [S.l.: s.n.] ISBN 0-8247-9867-8
- von Nussbaum F.; et al. (2006). «Medicinal Chemistry of Antibacterial Natural Products – Exodus or Revival?». Angew. Chem. Int. Ed. 45 (31): 5072–5129. PMID 16881035. doi:10.1002/anie.200600350
- Townsend 2005, p. 271
- Perry Romanowski. «Como se Fabricam os Produtos: Antibióticos». Consultado em 1 de setembro de 2008. Cópia arquivada em 30 de Agosto de 2008
- H. Landsberg (1949). Prelúdio à descoberta da penicilina. Isis. 40. [S.l.: s.n.] pp. 225–227. doi:10.1086/349043
- Jacques Levin (febreiro, 2007). «O conceito de "bala mágica"». Recanto das Letras. Consultado em 1 de setembro de 2008. Cópia arquivada em 15 de abril de 2010 Verifique data em:
|ano=(ajuda) - Wainwright, M & Swan, HT (1986). «C.G. Paine And The Earliest Surviving Clinical Records Of Penicillin Therapy». Medical History. 30 (1): 42–56. PMID 3511336. Consultado em 22 de junho de 2013. Cópia arquivada em 1 de agosto de 2013
- Van Epps HL (2006). «René Dubos: desenterrando antibióticos». J. Ex. Med. 203 (2). 259 páginas. PMID 16528813
- Constantino, Augusto (29 de maio de 2019). «Antibióticos: classificação, usos e efeitos colaterais». Cursos Online. Consultado em 29 de maio de 2019
- Pelczar, M.J., Chan, E.C.S. and Krieg, N.R. (1999) “Host-Parasite Interaction; Nonspecific Host Resistance”, In: Microbiology Conceptsand Applications, 6th ed., McGraw-Hill Inc., New York, U.S.A. pp. 478-479.
- For common Uses and possible side effects reference is: Robert Berkow (ed.) The Merck Manual of Medical Information. Pocket (setembro de 1999), ISBN 0-671-02727-1.
- Supko JG, Hickman RL, Grever MR y Malspeis L. (1995). «Preclinical pharmacologic evaluation of geldanamycin as an antitumor agent». Cancer Chemother Pharmacol. 36 (4): 305-15. 7628050. Consultado em 30 de abril de 2011
- Aljitawi OS, Krishnan K, Curtis BR, Bougie DW, Aster RH. Serologically documented loracarbef (Lorabid)-induced immune thrombocytopenia[ligação inativa]. Am J Hematol. 2003 May;73(1):41-3.
- Townsend 2005, p. 274
- «FDA restringe uso de antibiótico telitromicina». ALERT Life Sciences Computing. Consultado em 8 de julho de 2011
- E Navas Elorza (2002). [Tetraciclinas, fenicoles, lincosamidas, polimixinas, espectinomicina, fosfomicina]. Medicine. Volume 08 - Número 70 p. 3763 - 3770.
- Celaya Rodriguez M, Moreno Navarrete J. Estudio bacteriológico y determinación de la sensibilidad a 21 antibióticos, en una población de pacientes atendidos en el Hospital General de México durante el año 1999. ENF INFEC Y MICRO 2001: 21(4): 129-144
- K. John Stone and Jack L. Strominger Mechanism of Action of Bacitracin: Complexation with Metal Ion and C55-Isoprenyl Pyrophosphate PNAS 1971 vol. 68 no. 12 pg. 3223-3227. Página visitada em 30 de abril de 2011
- Doxycycline Arquivado em 31 de março de 2015, no Wayback Machine. Life-Extension-Drugs.com Página acessada em 30 de abril de 2011.
- «Lincosamides, Oxazolidinones, and Streptogramins». Merck Manual of Diagnosis and Therapy. Consultado em 30 de abril de 2011
- Rich M, Ritterhoff R, Hoffmann R (dezembro de 1950). «A fatal case of aplastic anemia following chloramphenicol (chloromycetin) therapy.». Ann Intern Med. 33 (6): 1459–67. 14790529
- «Resistência Antibiótica». medicosdeportugal.saude.sapo.pt. Consultado em 1 dezembro de 2010
- «Correio do Estado: Entidades contra restrição fazem manifesto hoje». correiodoestado.com.br. Consultado em 1 de dezembro de 2010
- «Resistência a antibióticos é desafio para medicina, diz OMS». BBC News Brasil. 16 de março de 2012. Consultado em 13 de setembro de 2021
- «ANVISA – RDC nº 44, de 26 de outubro de 2010» (PDF). portal.anvisa.gov.br. Consultado em 1 de dezembro de 2010. Arquivado do original (PDF) em 22 de novembro de 2010
- «Agência Brasil: A partir de hoje venda de antibióticos só com receita médica». agenciabrasil.ebc.com.br. Consultado em 1 de dezembro de 2010. Arquivado do original em 4 de março de 2016
- «Decreto-Lei n.º 176/2006, de 30 de Agosto (pdf)» (PDF). infarmed.pt. Consultado em 1 de dezembro de 2010
- «Classificação Quanto à Dispensa». infarmed.pt. Consultado em 1 de dezembro de 2010
- «IAPMEI: Decreto-Lei 48547, de 27 de Agosto de 1968 de 1 de Janeiro de 1970». iapmei.pt. Consultado em 1 de dezembro de 2010. Arquivado do original em 21 de agosto de 2007
- «PUBLICO.PT: Abuso do recurso a antibióticos em Portugal é um problema de saúde pública». publico.pt. Consultado em 1 de dezembro de 2010[ligação inativa]
- «Programa Nacional de Prevenção das Resistências aos Antimicrobianos». infarmed.pt. Consultado em 1 de dezembro de 2010
- «Direcção-Geral da Saúde: Programa Nacional de Prevenção das Resistências aos Antimicrobianos (pdf)». dgs.pt. Consultado em 1 de dezembro de 2010
- «Sir Alexander Fleming». The Nobel Prize. Consultado em 29 de abril 2011
Remove ads
Ligações externas
Wikiwand - on
Seamless Wikipedia browsing. On steroids.
Remove ads
